Другие названия и синонимы
Swelling of the legs, ноги отекают, отечность ног, отеки на ногах, опухание ног, отек нижних конечностей.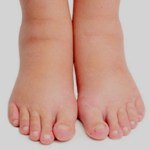
Описание
Отеки ног возникают из-за скопления жидкости в межклеточном пространстве тканей нижних конечностей, вызванного поражением кровеносных и лимфатических сосудов, сердца, почек, заболеваниями суставов, травмами, гнойными процессами и другими патологиями. Чаще выявляются в дистальных отделах, бывают двусторонними и односторонними. В большинстве случаев они появляются во второй половине дня, после длительного пребывания в вертикальном положении. Причина отека устанавливается на основании данных обследования, физикального обследования, УЗИ, рентгена, компьютерной томографии, МРТ, лабораторных исследований. Перед постановкой диагноза рекомендуется избегать перегрузок, обеспечить приподнятое положение конечности.
|
|
Причины
У здоровых людей симптом становится следствием повышенного гидростатического давления в сосудах микрососудов, появляется по вечерам после длительного положения стоя, тяжелых физических нагрузок. Дополнительными провоцирующими факторами являются высокая температура, духота на улице или в помещении, пребывание на солнце, на большой высоте. Симметричные отеки, охватывающие стопы, щиколотки, реже голени. Полностью исчезают после отдыха.
Перед менструацией у женщины снижается уровень прогестерона в крови. Это может вызвать задержку жидкости и жесткость лодыжек. Отечность более выражена при предменструальном синдроме. Изменения гормонального фона во время беременности также способствуют накоплению жидкости в тканях. Отек становится более выраженным с увеличением срока беременности.
Во время менопаузы уровень женских половых гормонов постоянно колеблется. Это может привести к повторному отеку. Иногда отеки на ногах во время менопаузы вызваны заместительной гормональной терапией. Другой распространенной медицинской причиной отеков на ногах и ступнях, на этот раз у женщин детородного возраста, является использование оральных контрацептивов.
Отекают ступни, ноги при поражении почек. Отек ног мягкий, эластичный, водянистый, симметричный, сочетается с желтоватым цветом кожи. Симптом возникает при следующих заболеваниях:
• Нефротический синдром. Возникает остро или постепенно на фоне патологии почек, коллагеноза, гнойных процессов, поражения лимфатической системы, паразитарных, инфекционных заболеваний. Значительный периферический отек затрудняет движение в сочетании с асцитом, асцитом и плевральным выпотом.
• Хроническая почечная недостаточность. Развивается в результате хронических заболеваний обеих почек или единственной функционирующей почки. Припухлость усугубляется прогрессирующей почечной недостаточностью в течение нескольких лет.
• Гломерулонефрит. Острая форма сопровождается отеком нижних конечностей, который сохраняется в течение нескольких недель. При хроническом процессе кашицеобразные ноги выявляются в фазе обострения.
• Амилоидоз почек. Он может быть первичным или потенцироваться гнойными процессами, опухолями, кишечными заболеваниями и другими причинами. Отек появляется на протеинурической стадии, резко переходит в нефротическую.
• Мембранозная нефропатия. Диагностируется после приема некоторых лекарств, острых инфекционных заболеваний, лечения злокачественных новообразований.
• Нефропатия беременности. Возникает после 20 недель беременности. Выраженность симптома варьируется от легкой пасты до генерализованного отека кистей, лодыжек, ступней и лица.
• Другие нефропатии. Патология развивается на фоне сахарного диабета, повышенного давления, алкоголизма, отравлений, злокачественных опухолей, нарушений обмена веществ у детей.
Ноги при сердечно-сосудистых заболеваниях отекают больше, чем при заболеваниях почек. Отек симметричный, но более плотный, медленно растворяется, кожа на ощупь прохладная, с голубоватым оттенком. На начальных этапах определяется небольшая вязкость стоп и щиколоток. В тяжелых случаях отек полностью покрывает ноги до коленных суставов. Возможные причины:
• Первичные и вторичные кардиомиопатии. Первичная форма заболевания возникает без видимых причин, вторичная выявляется на фоне патологий эндокринной и пищеварительной систем, вирусных, паразитарных заболеваний, авитаминоза, нарушений обмена веществ.
• Кардиосклероз. Наблюдается при исходе миокардита, при длительном течении стенокардии, после инфаркта миокарда.
• Амилоидоз сердца. Он может быть наследственным или диагностированным на фоне ревматических заболеваний, поражений легких, болезни Крона, лимфогранулематоза и других патологий.
• Артериальная гипертензия. Больные гипертонической болезнью, вторичной артериальной гипертензией различного происхождения.
Кроме того, сердечная недостаточность, вызывающая появление отеков ног, может наблюдаться при ревматизме, пороках сердца. Иногда причиной отека щиколоток, голеней и ступней бывают тяжелые аритмии, констриктивный перикардит.
Отеки ног - постоянный симптом заболевания вен. Более выражен в области щиколоток. Они отличаются высокой плотностью и прочностью. Увеличение после стояния, особенно после длительного стояния, уменьшение в положении лежа на спине. Спровоцировано следующими условиями:
• варикозное расширение вен. Отек постепенно прогрессирует. Закрывает обе ноги, но может быть асимметричным. Сочетается с чувством тяжести в ногах, болями, повышенной утомляемостью, расширением поверхностных вен.
• Тромбоз глубоких вен. Отек односторонний, возникает внезапно, сопровождается распирающими болями, цианозом, повышением температуры кожи конечностей, набуханием поверхностных вен.
• Посттромбофлебитальная болезнь. Отек односторонний, стойкий, возникает через несколько месяцев или лет после острого тромбоза. Возникает ощущение распирания, ночные судороги. Со временем ткань на голени уплотняется и появляется кольцевая пигментация. Возможны дерматиты, трофические язвы.
С одной стороны обнаруживается отек лимфатического происхождения. Еще более упорная и плотная, чем при поражении вен, при надавливании образуется долговечная ямка. Особенностью является изменение тыльной стороны стопы в виде подушки. Образуется при лимфостазе различного происхождения, в том числе на фоне соматических заболеваний, лимфангита, лимфаденита. Причиной лимфедемы также может быть удаление регионарных лимфатических узлов, сдавление лимфатических сосудов опухолями, грубые рубцы.
Отеки суставов ног могут быть спровоцированы артритом. В зависимости от распространенности процесса он может быть односторонним или двусторонним, симметричным или асимметричным. Появляется после появления болей в сочетании с местной гиперемией, гипертермией, ощущением скованности, ограничением движений. Причиной развития симптомов могут быть следующие формы артрита:
• Ревматоидный. В основном поражаются мелкие суставы стоп, иногда коленный, реже тазобедренный. Поражение в дистальных отделах симметрично, наблюдается полиартрит.
• Псориатический. Поражаются стопы и коленные суставы. Заболевание обычно протекает в форме олигоартрита. При злокачественной форме полиартрит встречается в сочетании с лимфаденопатией, поражением внутренних органов, кахексией.
• Подагра. Подагра проявляется острым артритом 1-го плюснефалангового сустава с выраженным отеком, ярким покраснением и сильной болью. Приступы периодически повторяются. Иногда наблюдается подострое течение. У молодых людей может поражаться один или несколько крупных суставов нижних конечностей.
• Отзывчивый. Он острый, со значительным отеком, развивается после урогенитальных и кишечных инфекций. Типичны моно- или олигоартриты колен, голеностопных суставов, мелких суставов стопы.
• Инфекционный (неспецифический). Это вызвано вирусной и неспецифической бактериальной флорой. Имеет ярко выраженные симптомы. Характерны моноартриты голеностопного сустава, бедра или колена.
• Инфекционный (специфический). При гонорее поражаются колено и голеностоп, при сифилисе колени, при туберкулезе возможно поражение любого крупного сустава.
При остеоартрозе отек длительное время отсутствует или остается незначительным. Чаще выявляется у пациентов с остеоартрозом коленного сустава. Развивается в периоды обострений. Быстрое нарастание отека, шаровидный вид сустава свидетельствует о развитии реактивного синовита.
Отек - типичный симптом поражения костей, суставов и мягких тканей. Он носит односторонний характер, располагается преимущественно в зоне поражения, иногда в определенной степени распространяется на близкие сегменты (преимущественно дистальные). Может быть связано с синяками, ссадинами, покраснением, цианозом или пурпурным оттенком кожи. Выявляется со следующими повреждениями:
• Синяк. Отек ограниченный, незначительный или умеренный. Роль участника сохраняется.
• Повреждение связок. Чаще всего поражаются связки колена и голеностопа. Мягкие ткани в опухолевой проекции очага поражения. При растяжении связок небольшая припухлость, при рваных и рваных ранах, отек разлитый, сочетается с цианозом, синяками. Поддержка сломана.
• Синяк. Отек плотный, местный. Через некоторое время в центре поврежденного участка появляется плавающая зона. Глубокие синяки бедра иногда вызывают затруднения при диагностике, поскольку они «покрыты» множеством мускулов.
• Разрыв мениска. Сильная боль в колене. Отек увеличивается, но со временем становится менее заметным из-за развивающегося гемартроза. Колено выглядит шаровидным. Ходить нельзя, движения очень ограничены.
• Поломка. Симптом ясен, быстро прогрессирует и коррелирует с тяжестью травмы. Функция ноги сильно ограничена, поддержка невозможна. Может обнаруживаться треск, патологическая подвижность, деформация конечностей.
• Вывих. Сильный, быстро нарастающий отек сочетается с резкой деформацией голени в области поражения. Движение невозможно, пружина определяется. Вывихи часто сочетаются с переломами, что усложняет и ухудшает картину травмы.
Быстро нарастающая плотная местная припухлость, покраснение, синюшно-пурпурный цвет кожи, резкие спазмы, боли, интоксикационный синдром - частые симптомы гнойных процессов:
• Изменения кожи. Фурункулы и карбункулы образуются там, где расположены волосяные фолликулы: на бедрах, реже на ногах. Они представляют собой кластер с одним или несколькими желтоватыми «островками» в центре.
• поражения мягких тканей. При абсцессах отек распространяется в основном вокруг ограниченного гнойного очага, редко выходя за пределы сегмента. Для флегмоны характерна диффузная припухлость, переходящая на соседние сегменты.
• Травмы костей и суставов. При остеомиелите отекает голень или бедро, при артрите - коленный, голеностопный или тазобедренный сустав. Припухлость выражена, дополняется чрезвычайно сильными болезненными разрывами и поворотами, грубыми двигательными нарушениями, высокой температурой и иногда нарушением сознания.
Отеки ног могут сопровождаться такими заболеваниями и патологическими состояниями, как:
• Эндокринные расстройства. Гиперальдостеронизм, болезнь и синдром Иценко-Кушинга, гипотиреоз, микседема.
• Истощение. Пищевая кахексия, значительная потеря веса и гипопротеинемия при тяжелых заболеваниях, травмах, нервной анорексии, после серьезных хирургических вмешательств.
• Нервные болезни. Парез, параличи различного происхождения.
• Прием лекарств. Противодиабетические препараты (тиазолидиндионы), вазодилататоры, НПВП, блокаторы кальциевых каналов.
Припухлость от слабой до умеренной, однородная, мягкая, симметричная (за исключением одностороннего паралича), остается довольно стабильной в течение дня, иногда усиливается к вечеру.
Перед менструацией у женщины снижается уровень прогестерона в крови. Это может вызвать задержку жидкости и жесткость лодыжек. Отечность более выражена при предменструальном синдроме. Изменения гормонального фона во время беременности также способствуют накоплению жидкости в тканях. Отек становится более выраженным с увеличением срока беременности.
Во время менопаузы уровень женских половых гормонов постоянно колеблется. Это может привести к повторному отеку. Иногда отеки на ногах во время менопаузы вызваны заместительной гормональной терапией. Другой распространенной медицинской причиной отеков на ногах и ступнях, на этот раз у женщин детородного возраста, является использование оральных контрацептивов.
Отекают ступни, ноги при поражении почек. Отек ног мягкий, эластичный, водянистый, симметричный, сочетается с желтоватым цветом кожи. Симптом возникает при следующих заболеваниях:
• Нефротический синдром. Возникает остро или постепенно на фоне патологии почек, коллагеноза, гнойных процессов, поражения лимфатической системы, паразитарных, инфекционных заболеваний. Значительный периферический отек затрудняет движение в сочетании с асцитом, асцитом и плевральным выпотом.
• Хроническая почечная недостаточность. Развивается в результате хронических заболеваний обеих почек или единственной функционирующей почки. Припухлость усугубляется прогрессирующей почечной недостаточностью в течение нескольких лет.
• Гломерулонефрит. Острая форма сопровождается отеком нижних конечностей, который сохраняется в течение нескольких недель. При хроническом процессе кашицеобразные ноги выявляются в фазе обострения.
• Амилоидоз почек. Он может быть первичным или потенцироваться гнойными процессами, опухолями, кишечными заболеваниями и другими причинами. Отек появляется на протеинурической стадии, резко переходит в нефротическую.
• Мембранозная нефропатия. Диагностируется после приема некоторых лекарств, острых инфекционных заболеваний, лечения злокачественных новообразований.
• Нефропатия беременности. Возникает после 20 недель беременности. Выраженность симптома варьируется от легкой пасты до генерализованного отека кистей, лодыжек, ступней и лица.
• Другие нефропатии. Патология развивается на фоне сахарного диабета, повышенного давления, алкоголизма, отравлений, злокачественных опухолей, нарушений обмена веществ у детей.
Ноги при сердечно-сосудистых заболеваниях отекают больше, чем при заболеваниях почек. Отек симметричный, но более плотный, медленно растворяется, кожа на ощупь прохладная, с голубоватым оттенком. На начальных этапах определяется небольшая вязкость стоп и щиколоток. В тяжелых случаях отек полностью покрывает ноги до коленных суставов. Возможные причины:
• Первичные и вторичные кардиомиопатии. Первичная форма заболевания возникает без видимых причин, вторичная выявляется на фоне патологий эндокринной и пищеварительной систем, вирусных, паразитарных заболеваний, авитаминоза, нарушений обмена веществ.
• Кардиосклероз. Наблюдается при исходе миокардита, при длительном течении стенокардии, после инфаркта миокарда.
• Амилоидоз сердца. Он может быть наследственным или диагностированным на фоне ревматических заболеваний, поражений легких, болезни Крона, лимфогранулематоза и других патологий.
• Артериальная гипертензия. Больные гипертонической болезнью, вторичной артериальной гипертензией различного происхождения.
Кроме того, сердечная недостаточность, вызывающая появление отеков ног, может наблюдаться при ревматизме, пороках сердца. Иногда причиной отека щиколоток, голеней и ступней бывают тяжелые аритмии, констриктивный перикардит.
Отеки ног - постоянный симптом заболевания вен. Более выражен в области щиколоток. Они отличаются высокой плотностью и прочностью. Увеличение после стояния, особенно после длительного стояния, уменьшение в положении лежа на спине. Спровоцировано следующими условиями:
• варикозное расширение вен. Отек постепенно прогрессирует. Закрывает обе ноги, но может быть асимметричным. Сочетается с чувством тяжести в ногах, болями, повышенной утомляемостью, расширением поверхностных вен.
• Тромбоз глубоких вен. Отек односторонний, возникает внезапно, сопровождается распирающими болями, цианозом, повышением температуры кожи конечностей, набуханием поверхностных вен.
• Посттромбофлебитальная болезнь. Отек односторонний, стойкий, возникает через несколько месяцев или лет после острого тромбоза. Возникает ощущение распирания, ночные судороги. Со временем ткань на голени уплотняется и появляется кольцевая пигментация. Возможны дерматиты, трофические язвы.
С одной стороны обнаруживается отек лимфатического происхождения. Еще более упорная и плотная, чем при поражении вен, при надавливании образуется долговечная ямка. Особенностью является изменение тыльной стороны стопы в виде подушки. Образуется при лимфостазе различного происхождения, в том числе на фоне соматических заболеваний, лимфангита, лимфаденита. Причиной лимфедемы также может быть удаление регионарных лимфатических узлов, сдавление лимфатических сосудов опухолями, грубые рубцы.
Отеки суставов ног могут быть спровоцированы артритом. В зависимости от распространенности процесса он может быть односторонним или двусторонним, симметричным или асимметричным. Появляется после появления болей в сочетании с местной гиперемией, гипертермией, ощущением скованности, ограничением движений. Причиной развития симптомов могут быть следующие формы артрита:
• Ревматоидный. В основном поражаются мелкие суставы стоп, иногда коленный, реже тазобедренный. Поражение в дистальных отделах симметрично, наблюдается полиартрит.
• Псориатический. Поражаются стопы и коленные суставы. Заболевание обычно протекает в форме олигоартрита. При злокачественной форме полиартрит встречается в сочетании с лимфаденопатией, поражением внутренних органов, кахексией.
• Подагра. Подагра проявляется острым артритом 1-го плюснефалангового сустава с выраженным отеком, ярким покраснением и сильной болью. Приступы периодически повторяются. Иногда наблюдается подострое течение. У молодых людей может поражаться один или несколько крупных суставов нижних конечностей.
• Отзывчивый. Он острый, со значительным отеком, развивается после урогенитальных и кишечных инфекций. Типичны моно- или олигоартриты колен, голеностопных суставов, мелких суставов стопы.
• Инфекционный (неспецифический). Это вызвано вирусной и неспецифической бактериальной флорой. Имеет ярко выраженные симптомы. Характерны моноартриты голеностопного сустава, бедра или колена.
• Инфекционный (специфический). При гонорее поражаются колено и голеностоп, при сифилисе колени, при туберкулезе возможно поражение любого крупного сустава.
При остеоартрозе отек длительное время отсутствует или остается незначительным. Чаще выявляется у пациентов с остеоартрозом коленного сустава. Развивается в периоды обострений. Быстрое нарастание отека, шаровидный вид сустава свидетельствует о развитии реактивного синовита.
Отек - типичный симптом поражения костей, суставов и мягких тканей. Он носит односторонний характер, располагается преимущественно в зоне поражения, иногда в определенной степени распространяется на близкие сегменты (преимущественно дистальные). Может быть связано с синяками, ссадинами, покраснением, цианозом или пурпурным оттенком кожи. Выявляется со следующими повреждениями:
• Синяк. Отек ограниченный, незначительный или умеренный. Роль участника сохраняется.
• Повреждение связок. Чаще всего поражаются связки колена и голеностопа. Мягкие ткани в опухолевой проекции очага поражения. При растяжении связок небольшая припухлость, при рваных и рваных ранах, отек разлитый, сочетается с цианозом, синяками. Поддержка сломана.
• Синяк. Отек плотный, местный. Через некоторое время в центре поврежденного участка появляется плавающая зона. Глубокие синяки бедра иногда вызывают затруднения при диагностике, поскольку они «покрыты» множеством мускулов.
• Разрыв мениска. Сильная боль в колене. Отек увеличивается, но со временем становится менее заметным из-за развивающегося гемартроза. Колено выглядит шаровидным. Ходить нельзя, движения очень ограничены.
• Поломка. Симптом ясен, быстро прогрессирует и коррелирует с тяжестью травмы. Функция ноги сильно ограничена, поддержка невозможна. Может обнаруживаться треск, патологическая подвижность, деформация конечностей.
• Вывих. Сильный, быстро нарастающий отек сочетается с резкой деформацией голени в области поражения. Движение невозможно, пружина определяется. Вывихи часто сочетаются с переломами, что усложняет и ухудшает картину травмы.
Быстро нарастающая плотная местная припухлость, покраснение, синюшно-пурпурный цвет кожи, резкие спазмы, боли, интоксикационный синдром - частые симптомы гнойных процессов:
• Изменения кожи. Фурункулы и карбункулы образуются там, где расположены волосяные фолликулы: на бедрах, реже на ногах. Они представляют собой кластер с одним или несколькими желтоватыми «островками» в центре.
• поражения мягких тканей. При абсцессах отек распространяется в основном вокруг ограниченного гнойного очага, редко выходя за пределы сегмента. Для флегмоны характерна диффузная припухлость, переходящая на соседние сегменты.
• Травмы костей и суставов. При остеомиелите отекает голень или бедро, при артрите - коленный, голеностопный или тазобедренный сустав. Припухлость выражена, дополняется чрезвычайно сильными болезненными разрывами и поворотами, грубыми двигательными нарушениями, высокой температурой и иногда нарушением сознания.
Отеки ног могут сопровождаться такими заболеваниями и патологическими состояниями, как:
• Эндокринные расстройства. Гиперальдостеронизм, болезнь и синдром Иценко-Кушинга, гипотиреоз, микседема.
• Истощение. Пищевая кахексия, значительная потеря веса и гипопротеинемия при тяжелых заболеваниях, травмах, нервной анорексии, после серьезных хирургических вмешательств.
• Нервные болезни. Парез, параличи различного происхождения.
• Прием лекарств. Противодиабетические препараты (тиазолидиндионы), вазодилататоры, НПВП, блокаторы кальциевых каналов.
Припухлость от слабой до умеренной, однородная, мягкая, симметричная (за исключением одностороннего паралича), остается довольно стабильной в течение дня, иногда усиливается к вечеру.
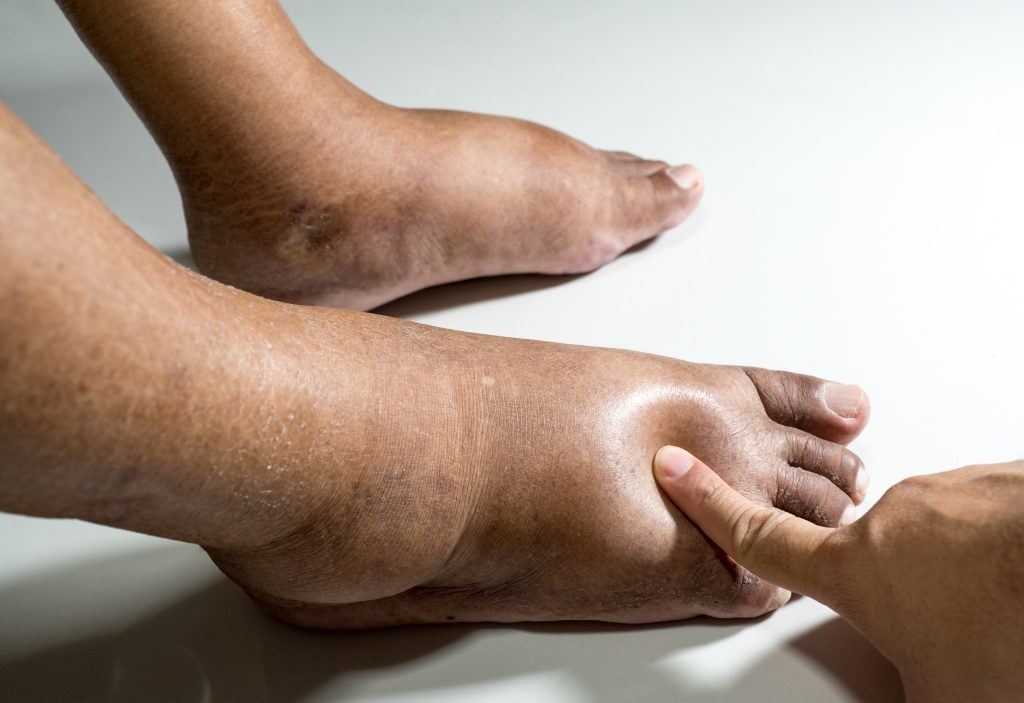
Диагностика
Из-за частой ассоциации отека ног с соматическими заболеваниями терапевты обычно занимаются первичной диагностикой патологии. По свидетельствам пациентов направляют к флебологам, кардиологам, нефрологам и другим специалистам. Для уточнения диагноза используются следующие методики:
• Собеседование, внешний экзамен. Врач определяет время и обстоятельства появления отеков, их связь со временем суток, режимом физических нагрузок. Определяет, есть ли другие симптомы. Он оценивает внешний вид конечностей, частоту возникновения и особенности (выраженность, плотность) отеков, цвет, температуру, пульсацию и другие параметры.
• УЗИ процедура. Его назначают пациентам с заболеваниями сосудов, почек, сердца, органов внутренней секреции. Иногда это делается при гнойных процессах, гематомах. Выявляет нарушения кровотока и лимфотока, признаки воспалительных и структурных изменений мягких тканей.
• Рентгенография. Применяется при травмах, патологиях суставов, остеомиелите. Выявляет переломы, вывихи, признаки воспаления и дегенерации, участки деструкции костей. Контрастный, реже: иногда назначают нативные исследования при заболеваниях внутренних органов.
• Другие техники визуализации. На завершающем этапе диагностики для уточнения данных, полученных при УЗИ и рентгенографии, по показаниям проводится КТ или МРТ. Методы используются при соматических и эндокринных патологиях, травмах и заболеваниях суставов.
• Лабораторный анализ. План лабораторного обследования определяется характером заболевания, он может включать определение степени тяжести воспаления, наличия гипопротеинемии, нарушения функции почек, маркеров сердечных и ревматических заболеваний.
Лимфодренажный массаж стоп.
• Собеседование, внешний экзамен. Врач определяет время и обстоятельства появления отеков, их связь со временем суток, режимом физических нагрузок. Определяет, есть ли другие симптомы. Он оценивает внешний вид конечностей, частоту возникновения и особенности (выраженность, плотность) отеков, цвет, температуру, пульсацию и другие параметры.
• УЗИ процедура. Его назначают пациентам с заболеваниями сосудов, почек, сердца, органов внутренней секреции. Иногда это делается при гнойных процессах, гематомах. Выявляет нарушения кровотока и лимфотока, признаки воспалительных и структурных изменений мягких тканей.
• Рентгенография. Применяется при травмах, патологиях суставов, остеомиелите. Выявляет переломы, вывихи, признаки воспаления и дегенерации, участки деструкции костей. Контрастный, реже: иногда назначают нативные исследования при заболеваниях внутренних органов.
• Другие техники визуализации. На завершающем этапе диагностики для уточнения данных, полученных при УЗИ и рентгенографии, по показаниям проводится КТ или МРТ. Методы используются при соматических и эндокринных патологиях, травмах и заболеваниях суставов.
• Лабораторный анализ. План лабораторного обследования определяется характером заболевания, он может включать определение степени тяжести воспаления, наличия гипопротеинемии, нарушения функции почек, маркеров сердечных и ревматических заболеваний.
Лимфодренажный массаж стоп.
|
|
Классификация
Надо снизить нагрузку. Для уменьшения отеков рекомендуется приподнимать ноги. При травмах необходимо зафиксировать конечность шиной, наложить пакет со льдом или термокомпресс с холодной водой и дать обезболивающее. При артрозе и артрите эффективны местные противовоспалительные препараты. Подозрение на соматическую причину отека ног, наличие синдрома интоксикации, сильных болей следует рассматривать как основание для срочной консультации врача.
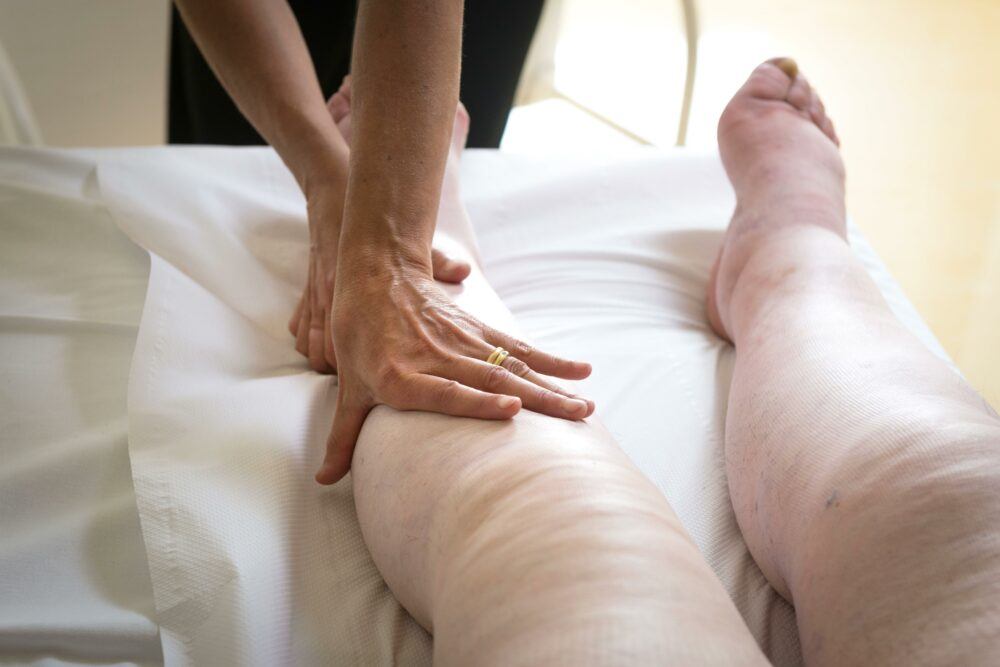
Лечение
Тактика консервативного лечения зависит от причины появления симптома:
• Болезнь почек. Рекомендуется низкокалорийная диета без соли или диета с низким содержанием соли. Проводится этиопатогенетическая и симптоматическая терапия, которая может включать антибактериальные, иммунодепрессивные, мочегонные и гипотензивные препараты. По показаниям проводится гемодиализ.
• Патология сердца. Рекомендуется легкоусвояемая обогащенная пища. Используются сердечные гликозиды, ингибиторы АТФ, нитраты, вазодилататоры, диуретики, антикоагулянты, бета-адреноблокаторы.
• Заболевания сосудов. Используются флеботропные препараты, эластическая компрессия, лимфодренажный массаж, пневмокомпрессия.
• Заболевания суставов. Показаны НПВП в форме таблеток, инъекций, средств местного действия. Проводятся физиотерапия, лечебная физкультура, массаж.
• Травмы. Репозиция перелома, репозиция вывиха, гипсовая повязка или скелетный лифтинг. Назначаются обезболивающие, физиотерапия, массаж, ЛФК.
• Местные инфекционные процессы. Консервативная терапия проводится в комплексе с хирургическими вмешательствами, предполагает использование антибиотиков и анальгетиков.
При заболеваниях, сопровождающихся отеками ног, выполняются следующие операции:
• Болезнь почек. Трансплантацияпочки.
• Сердечно-сосудистая патология. Перикардиэктомия, вмешательства на перегородках, клапанах и камерах при пороках сердца, имплантат кардиостимулятора, радиочастотная абляция.
• Заболевания сосудов. Склеротерапия, микросклеротерапия, различные варианты флебэктомии, РФО, лазерная коагуляция варикозного расширения вен, тромбэктомия, регионарный тромболизис, операция венозного шунтирования, туннелирование, лимфовенозное шунтирование.
• Заболевания суставов. Артродез, артропластика, эндопротезирование.
• Травматическая травма. Открытый остеосинтез, вскрытие гематом, открытый и артроскопический варианты пластики связки, менискэктомия.
• Гнойные процессы. Пункция флегмоны, абсцессов, карбункулов, фурункулов, секвестрэктомия, артротомия.
В послеоперационном периоде делают перевязки, назначают обезболивающие и антибиотики, проводят комплексные восстановительные мероприятия.
• Болезнь почек. Рекомендуется низкокалорийная диета без соли или диета с низким содержанием соли. Проводится этиопатогенетическая и симптоматическая терапия, которая может включать антибактериальные, иммунодепрессивные, мочегонные и гипотензивные препараты. По показаниям проводится гемодиализ.
• Патология сердца. Рекомендуется легкоусвояемая обогащенная пища. Используются сердечные гликозиды, ингибиторы АТФ, нитраты, вазодилататоры, диуретики, антикоагулянты, бета-адреноблокаторы.
• Заболевания сосудов. Используются флеботропные препараты, эластическая компрессия, лимфодренажный массаж, пневмокомпрессия.
• Заболевания суставов. Показаны НПВП в форме таблеток, инъекций, средств местного действия. Проводятся физиотерапия, лечебная физкультура, массаж.
• Травмы. Репозиция перелома, репозиция вывиха, гипсовая повязка или скелетный лифтинг. Назначаются обезболивающие, физиотерапия, массаж, ЛФК.
• Местные инфекционные процессы. Консервативная терапия проводится в комплексе с хирургическими вмешательствами, предполагает использование антибиотиков и анальгетиков.
При заболеваниях, сопровождающихся отеками ног, выполняются следующие операции:
• Болезнь почек. Трансплантацияпочки.
• Сердечно-сосудистая патология. Перикардиэктомия, вмешательства на перегородках, клапанах и камерах при пороках сердца, имплантат кардиостимулятора, радиочастотная абляция.
• Заболевания сосудов. Склеротерапия, микросклеротерапия, различные варианты флебэктомии, РФО, лазерная коагуляция варикозного расширения вен, тромбэктомия, регионарный тромболизис, операция венозного шунтирования, туннелирование, лимфовенозное шунтирование.
• Заболевания суставов. Артродез, артропластика, эндопротезирование.
• Травматическая травма. Открытый остеосинтез, вскрытие гематом, открытый и артроскопический варианты пластики связки, менискэктомия.
• Гнойные процессы. Пункция флегмоны, абсцессов, карбункулов, фурункулов, секвестрэктомия, артротомия.
В послеоперационном периоде делают перевязки, назначают обезболивающие и антибиотики, проводят комплексные восстановительные мероприятия.