ICD-10 codes
Description
Это нарушения нормального расположения, прикрепления или формы плаценты. Они могут быть бессимптомными, характеризоваться признаками фетоплацентарной недостаточности со второго триместра беременности и могут проявляться угрозой преждевременных родов или кровотечений. Диагноз ставится по данным УЗИ, фетометрии и кардиотокографии плода. Специфическое лечение не было разработано. Терапия направлена на поддержание кровотока, устранение признаков гипоксии и продление беременности. По показаниям после родов проводится ручное отделение плаценты, гистерэктомия.
Additional facts
Аномалии плаценты встречаются с разными частотами. Низкая плацентация, предлежание плаценты в третьем триместре наблюдается у 3% беременных. При плотной фиксации плаценты увеличение миометрия чаще встречается у беременных женщин со шрамами в матке, которые перенесли большое количество абортов и кюретаж с высоким паритетом родов. За последнее десятилетие количество увеличений плаценты увеличилось в 50 раз, что связано с увеличением показаний к кесареву сечению. Аномалии плаценты приводят к увеличению частоты кровотечений в послеродовом и послеродовом периоде и осложнениям у плода.
Symptoms
Ассоциированные симптомы: Кровянистые выделения из влагалища.
Reasons
Плацентарные аномалии возникают в результате компенсаторно-приспособительных реакций при патологических состояниях эндометрия и миометрия. Вросшее, низкое схватывание и изменение формы происходят по тем же причинам. Чаще всего развитие аномалий наблюдается при наличии следующих предрасполагающих факторов:
• Патология эндометрия. В анамнезе воспалительные заболевания, частые аборты, интенсификация дистрофических изменений слизистой оболочки и нарушение рецептивных свойств эндометрия. В поисках оптимального места имплантации бластоциста может опускаться от нижней части матки до нижнего сегмента, а плацента может плотно прилипать.
• Дистрофические изменения в матке. При миоме наблюдаются нарушения кровотока, вызывающие глубокое проникновение ворсин хориона. У женщин после кесарева сечения нижний базальный слой слизистой оболочки формируется в месте рубца, что приводит к глубокому росту плаценты. Если из-за недостатка питания некоторые ворсинки убиты, образуется двудольная плацента.
• Чрезмерная активность хора. Глубокий врастание ворсинок связано с выделением эмбрионом большого количества хорионического гонадотропина. Повышение уровня гормонов в первом триместре может быть связано с хромосомными аномалиями плода, которые обычно наблюдаются во время двойной беременности.
• Гормональные нарушения. Рост ворсин хориона ингибируется эстрогеном. При гормональном дефиците они врастают в мышечный слой матки и образуют прирост плаценты.
Он был открыт в 1999 году и обнаружен во многих злокачественных опухолях и в клетках синцитиотрофобластов. Ген стимулирует глубокую инвазию клеток синцитио и цитотрофобластов в миометрий. Генетическая активность увеличивается с использованием прогестагенов для поддержания ранней беременности.
• Патология эндометрия. В анамнезе воспалительные заболевания, частые аборты, интенсификация дистрофических изменений слизистой оболочки и нарушение рецептивных свойств эндометрия. В поисках оптимального места имплантации бластоциста может опускаться от нижней части матки до нижнего сегмента, а плацента может плотно прилипать.
• Дистрофические изменения в матке. При миоме наблюдаются нарушения кровотока, вызывающие глубокое проникновение ворсин хориона. У женщин после кесарева сечения нижний базальный слой слизистой оболочки формируется в месте рубца, что приводит к глубокому росту плаценты. Если из-за недостатка питания некоторые ворсинки убиты, образуется двудольная плацента.
• Чрезмерная активность хора. Глубокий врастание ворсинок связано с выделением эмбрионом большого количества хорионического гонадотропина. Повышение уровня гормонов в первом триместре может быть связано с хромосомными аномалиями плода, которые обычно наблюдаются во время двойной беременности.
• Гормональные нарушения. Рост ворсин хориона ингибируется эстрогеном. При гормональном дефиците они врастают в мышечный слой матки и образуют прирост плаценты.
Он был открыт в 1999 году и обнаружен во многих злокачественных опухолях и в клетках синцитиотрофобластов. Ген стимулирует глубокую инвазию клеток синцитио и цитотрофобластов в миометрий. Генетическая активность увеличивается с использованием прогестагенов для поддержания ранней беременности.
Pathogenesis
Аномалии плаценты являются следствием патологии матки, возникшей до беременности. Воспалительные процессы и дистрофические изменения приводят к недостаточной васкуляризации отдельных участков остаточной мембраны. Это приводит к смерти некоторых ворсин на ранних сроках беременности. Созданы графики утонения подшипников и различных дефектов. При полном хорионе ворсинок ворсинки образуются очагами без плацентарной ткани (фенестрированная плацента). При наличии сосудов, выходящих вбок, обнаруживается дополнительная доля, расположенная на расстоянии от края места ребенка.
В нижней части матки кровоток увеличивается за счет ветвей яичниковой артерии. Но в тех случаях, когда бластоциста имплантируется в нижнем сегменте, возникает дефицит кровоснабжения, который усиливает глубокую инвазию ворсин хориона в миометрий, поэтому такая плацента может сопровождаться увеличением плаценты. Иногда представление связано с чрезмерным увеличением размера плаценты при многоплодной беременности. Гистологическое исследование показывает преждевременные непроизвольные атрофические изменения, вызванные недостаточным кровотоком и чрезмерным растяжением нижнего сегмента.
В нижней части матки кровоток увеличивается за счет ветвей яичниковой артерии. Но в тех случаях, когда бластоциста имплантируется в нижнем сегменте, возникает дефицит кровоснабжения, который усиливает глубокую инвазию ворсин хориона в миометрий, поэтому такая плацента может сопровождаться увеличением плаценты. Иногда представление связано с чрезмерным увеличением размера плаценты при многоплодной беременности. Гистологическое исследование показывает преждевременные непроизвольные атрофические изменения, вызванные недостаточным кровотоком и чрезмерным растяжением нижнего сегмента.
Classification
Единой классификации патологий плаценты не было разработано. Патология условно подразделяется на три типа, которые патогенетически связаны. Из-за общего механизма развития могут сочетаться несколько аномалий, что ухудшает прогноз и течение беременности. Специалисты в области акушерства выделяют следующие варианты аномалий плаценты:
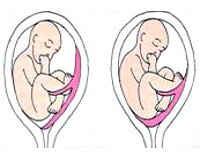
• Нарушения местоположения. Они включают низкую плаценту и предлежание плаценты. Полная презентация диагностируется через 12 недель, практически не устраняется самостоятельно. Низкая плацентация в третьем триместре может быть заменена нормальным введением из-за увеличения объема матки и миграции плаценты.
• Аномалии во вложении. Существует сильная привязанность и увеличение плаценты. Сквозное прорастание с инвазией хориона в соседние органы наблюдается редко. Он также может быть диффузным (все пространство плода не отделяется от стенки матки) или очаговым (рост происходит в определенной области).
Плацента, состоящая из двух частей, называется двудольной. При чрезмерном истончении тип пленки диагностируется. Вид пояса характеризуется образованием на краю участка оси плода, который является местом кругового отслоения или воспаления с отложением гиалина.
• Нарушения местоположения. Они включают низкую плаценту и предлежание плаценты. Полная презентация диагностируется через 12 недель, практически не устраняется самостоятельно. Низкая плацентация в третьем триместре может быть заменена нормальным введением из-за увеличения объема матки и миграции плаценты.
• Аномалии во вложении. Существует сильная привязанность и увеличение плаценты. Сквозное прорастание с инвазией хориона в соседние органы наблюдается редко. Он также может быть диффузным (все пространство плода не отделяется от стенки матки) или очаговым (рост происходит в определенной области).
Плацента, состоящая из двух частей, называется двудольной. При чрезмерном истончении тип пленки диагностируется. Вид пояса характеризуется образованием на краю участка оси плода, который является местом кругового отслоения или воспаления с отложением гиалина.
Possible complications
Иногда патология плаценты вызывает развитие плацентарной недостаточности и хроническую гипоксию плода. Ребенок отстает в росте, родился с низким весом и переносит худший период адаптации. Кровотечение с предлежанием плаценты может начаться на любой стадии беременности. При преждевременной помощи это становится причиной гибели плода, а мать страдает геморрагическим шоком и ИБС. Нарушения в прикреплении иногда становятся показанием к гистерэктомии.
Diagnostics
Скрининговое УЗИ проводится в 11 недель беременности, методика позволяет выявить первые признаки аномалии. Результаты обязательного исследования, повторенного на 21 и 32-34 неделях, указывают на прогрессирование патологии или уменьшение ее проявлений. Диагноз заболевания проводится акушером-гинекологом и основывается на данных следующих методов:
• Физическое обследование. В случае фетоплацентарной дисфункции можно определить изменение размера живота с гестационным возрастом. На предлежание плаценты указывает мягкая губчатая ткань над шейкой матки. При наблюдении в зеркалах можно обнаружить сгустки крови или выделения жидкости, которые являются признаком кровотечения.
Патологическое расположение уже диагностировано в конце 1-го триместра, но подтверждается только последним исследованием в 3-м триместре. Полная презентация указывается расположением плаценты непосредственно над внутренним зевом шеи. Нарушения привязанности определяются аномальным лакунарным кровотоком в миометрии.
Размер части тела плода исследуют ультразвуком. Отказ плода-плацентарный синдром проявляется задержкой длины бедренной кости, плеча, копчика и головы. Обхват живота может уменьшиться. Параметры могут уменьшаться равномерно (симметричный тип задержки развития) или неравномерно (асимметричный тип).
Оценивают частоту сердечных сокращений плода, изменения во время движения, сокращения матки. При хронической гипоксии базальный ритм уменьшается, количество ускорений, количество задержек увеличивается, а изменчивость становится низкой. Тяжесть гипоксии оценивается с использованием системы баллов.
• Физическое обследование. В случае фетоплацентарной дисфункции можно определить изменение размера живота с гестационным возрастом. На предлежание плаценты указывает мягкая губчатая ткань над шейкой матки. При наблюдении в зеркалах можно обнаружить сгустки крови или выделения жидкости, которые являются признаком кровотечения.
Патологическое расположение уже диагностировано в конце 1-го триместра, но подтверждается только последним исследованием в 3-м триместре. Полная презентация указывается расположением плаценты непосредственно над внутренним зевом шеи. Нарушения привязанности определяются аномальным лакунарным кровотоком в миометрии.
Размер части тела плода исследуют ультразвуком. Отказ плода-плацентарный синдром проявляется задержкой длины бедренной кости, плеча, копчика и головы. Обхват живота может уменьшиться. Параметры могут уменьшаться равномерно (симметричный тип задержки развития) или неравномерно (асимметричный тип).
Оценивают частоту сердечных сокращений плода, изменения во время движения, сокращения матки. При хронической гипоксии базальный ритм уменьшается, количество ускорений, количество задержек увеличивается, а изменчивость становится низкой. Тяжесть гипоксии оценивается с использованием системы баллов.
Treatment
Поскольку первый скрининг-ультразвук показывает патологическую локализацию, используются препараты, улучшающие кровоток в плаценте. При повышении тонуса матки проводится токолитическая терапия раствором магнезии, назначается лечение витамином В6 в сочетании с магнием. Обнаружение выписки из полового тракта при предъявлении места ребенка является показателем срочного пребывания в стационаре в отделении патологии беременных.
Консервативная послеродовая терапия может использоваться для увеличения плаценты, которую нельзя удалить вручную. Отсутствие кровотечения является обязательным условием для лечения. Используются цитостатики из группы антиметаболитов и ингибиторов фолиевой кислоты. Лекарственные препараты вызывают самостоятельное всасывание плаценты и позволяют сохранить матку, но не влияют на гемостаз.
Хирургическая помощь необходима при таких нарушениях, как кровотечение, вызванное предлежанием плаценты, плотное прикрепление или истинное увеличение, гипотоническое кровотечение с дополнительной долей. Представление, сопровождающееся кровотечением, является показанием к экстренному кесареву сечению, независимо от гестационного возраста. В других случаях используются следующие методы:
• Ручное разделение рождения. Применяется при отсутствии признаков самостоятельного отделения, а также при гипотонии матки и кровотечениях на последней стадии родов. Манипуляция проводится под общим наркозом в месте рождения в присутствии анестезиолога-реаниматолога.
• Быстрое удаление плаценты. После предварительной перевязки маточных сосудов, эмболизации маточных артерий или компрессионных швов на матке плацента отделяется от стенки. Деваскуляризация матки позволяет избежать массивного кровотечения.
При неудачных попытках отделить плаценту с аномалиями прикрепления и продолжающимся кровотечением вопрос об удалении матки с сохранением придатков решен. Операция проводится под эндотрахеальным наркозом.
Консервативная послеродовая терапия может использоваться для увеличения плаценты, которую нельзя удалить вручную. Отсутствие кровотечения является обязательным условием для лечения. Используются цитостатики из группы антиметаболитов и ингибиторов фолиевой кислоты. Лекарственные препараты вызывают самостоятельное всасывание плаценты и позволяют сохранить матку, но не влияют на гемостаз.
Хирургическая помощь необходима при таких нарушениях, как кровотечение, вызванное предлежанием плаценты, плотное прикрепление или истинное увеличение, гипотоническое кровотечение с дополнительной долей. Представление, сопровождающееся кровотечением, является показанием к экстренному кесареву сечению, независимо от гестационного возраста. В других случаях используются следующие методы:
• Ручное разделение рождения. Применяется при отсутствии признаков самостоятельного отделения, а также при гипотонии матки и кровотечениях на последней стадии родов. Манипуляция проводится под общим наркозом в месте рождения в присутствии анестезиолога-реаниматолога.
• Быстрое удаление плаценты. После предварительной перевязки маточных сосудов, эмболизации маточных артерий или компрессионных швов на матке плацента отделяется от стенки. Деваскуляризация матки позволяет избежать массивного кровотечения.
При неудачных попытках отделить плаценту с аномалиями прикрепления и продолжающимся кровотечением вопрос об удалении матки с сохранением придатков решен. Операция проводится под эндотрахеальным наркозом.
Лечение аномалии плаценты.
Невозможно повлиять на аномалии расположения, формы или связи с лекарственными средствами или другими методами, поэтому лечение направлено на продление беременности, выбор идеального времени и способа доставки. Необходимо обеспечить улучшенное питание плода и минимизировать последствия гипоксии. Фиксация аномалии требует неотложной хирургической помощи.References
1. Акушерство. Национальное руководство/ Ппод ред. Айламазяна Э., Кулакова В.И., Радзинского В.Е., Савельевой Г.М. 2009.
2. Морфологическая классификация повреждений плаценты/ Веропотвелян Н.П., Веропотвелян П.Н., Цехмистренко И.С., Бондаренко А.А., Усенко Т.В. Здоровье женщины. 2016 - №8 (114).
3. Патология последа/ Глуховец Б.И., Глуховец Н.Г. 2002.
4. Диагностика, профилактика и органосохраняющие методы родоразрешения беременных с врастанием плаценты/ Хасанов А.А. Казанский медицинский журнал. 2016.
2. Морфологическая классификация повреждений плаценты/ Веропотвелян Н.П., Веропотвелян П.Н., Цехмистренко И.С., Бондаренко А.А., Усенко Т.В. Здоровье женщины. 2016 - №8 (114).
3. Патология последа/ Глуховец Б.И., Глуховец Н.Г. 2002.
4. Диагностика, профилактика и органосохраняющие методы родоразрешения беременных с врастанием плаценты/ Хасанов А.А. Казанский медицинский журнал. 2016.