МКБ-10 коды
|
|
Вступление
Кодирование по Международной статистической классификации болезней и проблем, связанных со здоровьем: Q20.1.
Год утверждения (частота пересмотра): 2018.
Возрастная категория: Взрослые , Дети.
Год окончания действия: 2020.
ID: 52.
Разработчик клинической рекомендации.
• Ассоциация сердечно-сосудистых хирургов России.
Год утверждения (частота пересмотра): 2018.
Возрастная категория: Взрослые , Дети.
Год окончания действия: 2020.
ID: 52.
Разработчик клинической рекомендации.
• Ассоциация сердечно-сосудистых хирургов России.
|
|
 Список сокращений
Список сокращений
ВОПЖ - выводной отдел правого желудочка.
ВПС- врожденный порок сердца.
ДМЖП - дефект межжелудочковой перегородки.
ДОСПЖ - двойное отхождение сосудов от правого желудочка.
ДОСПЖ с нкДМЖП - двойное отхождение сосудов от правого желудочка с некоммитированным ДМЖП.
ИКДО - индекс конечно-диастолического объема.
ИМДЛА - инвазивный мониторинг давления в легочной артерии.
ЛЖ - левый желудочек.
ЛА(С) - легочная(ый) артерия (ствол).
НК - недостаточность кровообращения.
ОАК - общий анализ крови.
РПОПЖ - реконструкция пути оттока из правого желудочка.
СЛА - системно-легочный анастомоз.
ТАП - трансаннулярная пластика.
ТМС - транспозиция магистральных сосудов.
ТФ - тетрада Фалло.
ЭХОКГ - эхокардиография.
УДД- уровень достоверности доказательств.
УУР - уровень убедительности рекомендаций.
ВПС- врожденный порок сердца.
ДМЖП - дефект межжелудочковой перегородки.
ДОСПЖ - двойное отхождение сосудов от правого желудочка.
ДОСПЖ с нкДМЖП - двойное отхождение сосудов от правого желудочка с некоммитированным ДМЖП.
ИКДО - индекс конечно-диастолического объема.
ИМДЛА - инвазивный мониторинг давления в легочной артерии.
ЛЖ - левый желудочек.
ЛА(С) - легочная(ый) артерия (ствол).
НК - недостаточность кровообращения.
ОАК - общий анализ крови.
РПОПЖ - реконструкция пути оттока из правого желудочка.
СЛА - системно-легочный анастомоз.
ТАП - трансаннулярная пластика.
ТМС - транспозиция магистральных сосудов.
ТФ - тетрада Фалло.
ЭХОКГ - эхокардиография.
УДД- уровень достоверности доказательств.
УУР - уровень убедительности рекомендаций.
Термины и определения
Гипоксический приступ. Приступ острой нехватки кислорода у пациента (чаще у детей) с цианотическим врожденным пороком сердца, связанный со спазмом выходного отдела правого желудочка сердца. Ребенок становится беспокойным, стонет, плачет, при этом усиливаются цианоз и одышка. Принимает вынужденную позу - лежит на боку с приведенными к животу ногами или присаживается на корточки. При аускультации сердца тахикардия, ранее присутствующий систолический шум стеноза легочной артерии перестает выслушиваться. В тяжелых случаях возможны судороги, потеря сознания вплоть до комы и летальный исход.
Инвазивный мониторинг давления в легочной артерии. Метод оценки степени тяжести легочной гипертензии, предполагающий измерение давления непосредственно в легочной артерии в режиме реального времени при разных условиях физической нагрузки, а также на фоне применения фармакологических проб. Фармакологическая проба считается положительной в случае достижения разницы (давление в легочной артерии (ЛА) ниже системного) по систолическому, диастолическому и среднему давлению в легочной и системной артериях 10 мм и более или при снижении среднего давления в ЛА на 10 мм и более при неизменном системном давлении. Проба считается сомнительной в случае достижения разницы по систолическому, диастолическому и среднему давлению в легочной и системной артериях от 5 до 10 мм или при снижении среднего давления в ЛА на 10 мм и более при синхронном снижении системного давления. Проба считается отрицательной в случае снижения систолического, диастолического и среднего давления в системной артерии при неизменном давлении в ЛА, а также более выраженном снижении давления в системной артерии по сравнению с давлением в ЛА.
Катетеризация полостей сердца и ангиокардиография. Инвазионный метод диагностики и оценки центральной гемодинамики, предполагающий непосредственное измерение давления в полостях сердца, получение проб крови из них для оценки газового состава и их контрастирование.
Некоммитированный дефект межжелудочковой перегородки предполагает морфологию врожденного порока сердца, при которой расстояние между дефектом и фиброзным кольцом артериального клапана равно как минимум диаметру соответствующего клапана.
«Сложные» формы двойного отхождения сосудов от правого желудочка. Анатомические варианты двойного отхождения сосудов от правого желудочка, сочетающиеся с атриовентрикулярной дискордантностью, множественными дефектами межжелудочковой перегородки, резко рестриктивным дефектом межжелудочковой перегородки, общим атрио-вентрикулярным каналом, аномалиями атриовентрикулярных клапанов, аномалиями коронарных артерий, гипоплазией желудочков.
Nakata-index. Критерий оценки степени развития легочных артерий, рассчитываемый как отношение суммы площадей сечений ветвей легочного ствола на уровне их деления на долевые ветви к площади поверхности тела.
Инвазивный мониторинг давления в легочной артерии. Метод оценки степени тяжести легочной гипертензии, предполагающий измерение давления непосредственно в легочной артерии в режиме реального времени при разных условиях физической нагрузки, а также на фоне применения фармакологических проб. Фармакологическая проба считается положительной в случае достижения разницы (давление в легочной артерии (ЛА) ниже системного) по систолическому, диастолическому и среднему давлению в легочной и системной артериях 10 мм и более или при снижении среднего давления в ЛА на 10 мм и более при неизменном системном давлении. Проба считается сомнительной в случае достижения разницы по систолическому, диастолическому и среднему давлению в легочной и системной артериях от 5 до 10 мм или при снижении среднего давления в ЛА на 10 мм и более при синхронном снижении системного давления. Проба считается отрицательной в случае снижения систолического, диастолического и среднего давления в системной артерии при неизменном давлении в ЛА, а также более выраженном снижении давления в системной артерии по сравнению с давлением в ЛА.
Катетеризация полостей сердца и ангиокардиография. Инвазионный метод диагностики и оценки центральной гемодинамики, предполагающий непосредственное измерение давления в полостях сердца, получение проб крови из них для оценки газового состава и их контрастирование.
Некоммитированный дефект межжелудочковой перегородки предполагает морфологию врожденного порока сердца, при которой расстояние между дефектом и фиброзным кольцом артериального клапана равно как минимум диаметру соответствующего клапана.
«Сложные» формы двойного отхождения сосудов от правого желудочка. Анатомические варианты двойного отхождения сосудов от правого желудочка, сочетающиеся с атриовентрикулярной дискордантностью, множественными дефектами межжелудочковой перегородки, резко рестриктивным дефектом межжелудочковой перегородки, общим атрио-вентрикулярным каналом, аномалиями атриовентрикулярных клапанов, аномалиями коронарных артерий, гипоплазией желудочков.
Nakata-index. Критерий оценки степени развития легочных артерий, рассчитываемый как отношение суммы площадей сечений ветвей легочного ствола на уровне их деления на долевые ветви к площади поверхности тела.
Описание
1,1 Определение.
Удвоение выхода из правого желудочка. Группа врожденных пороков сердца, характеризующаяся аномальным типом вентрикуло-артериальной связи, при которой аорта и легочный ствол полностью или преимущественно происходят от правого желудочка [1], возникающей вследствие нарушения ротации конуса и его вклинения между атриовентрикулярными клапанами [2] и сопровождающейся нарушением формирования выхода из левого желудочка [3].Синоним. Двойное отхождение сосудов от правого желудочка (ДОСПЖ).
Морфологические критерии порока [3]:
• наличие бульбовентрикулярной складки, разделяющей митральный и полулунные клапаны;
• персистирование подаортального и подлегочного конусов;
• принадлежность конусной перегородки (мышечной структуры, разделяющей полулунные клапаны) к структурам правого желудочка, но не межжелудочковой перегородки [4];
• Z-образная деформация выхода из левого желудочка (при коноветрикулярной локализации межжелудочкового сообщения) или его обтурация (при синусном или трабекулярном межжелудочковом сообщении);
• межжелудочковое сообщение (при его наличии) является единственным выходом из левого желудочка;
• отсутствие конусного отдела левого желудочка;
• один из магистральных сосудов полностью, а второй - не менее чем на 50% отходят от правого желудочка;
• параллельный ход магистральных сосудов.
Сопутствующие пороки:
• аномалии формирования и положения сердца;
• атриовентрикулярная дискордантность, аномалии впадения системных вен;
• открытый атриовентрикулярный канал и другие аномалии развития атриовентркулярного соединения (при некоммитированном ДМЖП);
• гипоплазия желудочков;
• обструкция выхода из левого желудочка (рестриктивный ДМЖП, отклонение конусной перегородки в направлении подаортального конуса, структуры атриовентрикулярных клапанов, клапанный стеноз);
• коарктация аорты, перерыв дуги аорты (чаще, при ДОСПЖ типа транспозиции магистральных сосудов (ТМС).
1,2 Этиология и патогенез.
ДОСПЖ типа ДМЖП характеризуется наличием выраженного артериовенозного сброса на уровне желудочков, исходно равным системному давлением в легочной артерии и развитием легочной гипертензии.ДОСПЖ типа тетрады Фалло характеризуется гиповолемией малого круга кровообращения и наличием вено-артериального сброса.
ДОСПЖ типа ТМС характеризуется преимущественным поступлением крови из левого желудочка в легочную артерию, гиперволемией малого круга кровообращения и легочной гипертензией.
Гемодинамика ДОСПЖ с некоммитированным ДМЖП зависит от наличия или отсутствия обструкции выхода из правого желудочка и аналогична гемодинамике ДОСПЖ типа тетрады Фалло и ДОСПЖ типа ДМЖП соответственно.
Наличие рестриктивного ДМЖП придает гемодинамике черты подаортальной обструкции с увеличением постнагрузки левого желудочка.
1,3 Эпидемиология.
Частота порока по клиническим данным составляет 0,72% [5], по патологоанатомическим - 2,7% [6]. Доля оперативных вмешательств по поводу ДОСПЖ среди всех врожденных пороков сердца в России составляет 1,55% при средней летальности 9,96% [7].Прогноз течения порока во многом зависит от варианта гемодинамики. Продолжительность жизни выше у пациентов с обструкцией выхода из правого желудочка. В целом медиана выживаемости не превышает 5 лет [8] и без оперативного лечения до 15 лет доживают лишь 17,1% пациентов со всеми типами ДОСПЖ [9].
1,4 Кодирование по МКБ-10.
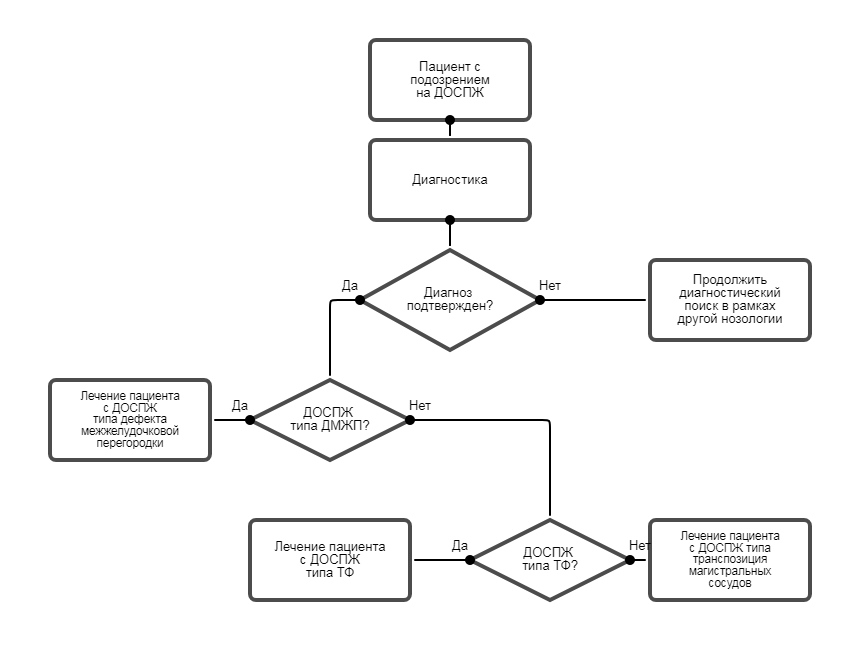
Q20,1 - Удвоение выходного отверстия правого желудочка.1,5 Классификация.
• ДОСПЖ типа ДМЖП характеризуется подаортальной или подартериальной локализацией ДМЖП при условии отсутствия обструкции выхода из правого желудочка.• ДОСПЖ типа тетрады Фалло характеризуется подаортальной или подартериальной локализацией ДМЖП в сочетании с обструкцией выхода из правого желудочка.
• ДОСПЖ типа транспозиции магистральных сосудов (аномалия Тауссиг-Бинга) характеризуется подлегочной локализацией ДМЖП при условии отсутствия обструкции выхода из правого желудочка.
• ДОСПЖ с некоммитированным ДМЖП характеризуется наличием ДМЖП в синусном или трабекулярном отделе перегородки, может сочетаться с обструкцией выхода из правого желудочка [1].
1,6 Клиническая картина.
ДОСПЖ типа ДМЖП и ДОСПЖ с некоммитированным ДМЖП без стеноза легочной артерии манифестируют с первых месяцев жизни явлениями сердечной недостаточности, которые по мере роста общего легочного сосудистого сопротивления сменяются клиникой высокой легочной гипертензии, утрачивающей обратимость к возрасту 3-5 лет. При наличии рестриктивного ДМЖП отмечают наличие систолического шума.ДОСПЖ типа тетрады Фалло и ДОСПЖ с некоммитированным ДМЖП со стенозом легочной артерии клинически проявляется артериальной гипоксемией, степень выраженности которой определяется величиной легочного кровотока, зависящего от степени обструкции выхода из правого желудочка и наличия дополнительных источников легочного кровотока. Возможно развитие гипоксических приступов.
ДМЖП типа транспозиции магистральных сосудов проявляется артериальной гипоксемией в сочетании с сердечной недостаточностью. Возможно раннее (в течение первого года жизни) развитие высокой легочной гипертензией [10].
Диагностика
2,1 Жалобы и анамнез.
• На этапе диагностики рекомендуется сбор анамнеза и жалоб у всех пациентов (родителей пациентов) с подозрением на ДОСПЖ для верификации диагноза и оценке общего состояния [6, 10-12].Уровень убедительности рекомендаций С (уровень достоверности доказательств I).
Комментарии. Рекомендуется выяснить у пациента (родителей пациента) наличие одышки в покое или при физической нагрузке, повышенной утомляемости, отставании в физическом развитии, подверженности простудным заболеваниям, наличии и степень выраженности цианоза, синкопальных и пресинкопальных состояниях.
• При сборе анамнеза и жалоб, для оценки степени выраженности недостаточности кровообращения, рекомендуется выяснить у всех пациентов (или их родственников) о наличии и характере потливости [6, 10-13].
Уровень убедительности рекомендаций С (уровень достоверности доказательств I).
Комментарии. Потливость является одним из наиболее ранних проявлений недостаточности кровообращения, поэтому информация о ее наличии или отсутствии у пациента может дать важную информацию для врача.
2,2 Физикальное обследование.
• При физикальном обследовании рекомендуется выявлять признаки хронической артериальной гипоксемии у всех пациентов (симптом «барабанных палочек», «часовых стекол») [6, 10-12].Уровень убедительности рекомендаций с (уровень достоверности доказательств. I ).
• Для косвенной оценки соотношения легочного и системного кровотока, а также тяжести состояния пациента, при физикальном обследовании рекомендуется определить уровень системной оксигенации путем пульсоксиметрии (насыщение крови кислородом) у всех пациентов [6, 10-12].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. I ).
• При физикальном обследовании, для оценки степени выраженности НК и тяжести состояния пациента, рекомендуется обратить внимание на характер и частоту дыхания у всех пациентов [6, 10-13].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. I ).
Комментарии. При осмотре дыхание пациента может быть физиологическим, с умеренным (втяжением межреберных промежутков) и выраженным (одышка) вовлечением вспомогательной мускулатуры.
• При физикальном обследовании пациента рекомендуется проводить аускультацию легких для выявления наличия или отсутствия застойных хрипов у всех пациентов [6, 10-12].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. I).
• При физикальном обследовании рекомендуется проводить аускультацию сердца с целью обнаружения рестриктивного ДМЖП или наличия гипоксических приступов у всех пациентов [6, 10-12].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. I).
Комментарии. Наличие систолического шума в IV межреберье по левому краю грудины может быть обусловлено рестриктивным ДМЖП. Выраженность акцента II тона нал легочной артерией может отражать степень развития легочной гипертензии. Исчезновение шума над легочной артерией у пациентов с ДОСПЖ типа тетрады Фалло указывает на возникновение гипоксического приступа.
• При физикальном обследовании пациента рекомендуется проводить пальпацию живота у всех пациентов для выявления наличия или отсутствия гепатомегалии [6, 10-12].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. I).
Комментарии. Тщательно собранный анамнез и данные физикального обследования позволяют точно определить степень выраженности НК и функциональный статус пациента. В детской кардиологической практике для быстрой оценки степени выраженности НК хорошо зарекомендовала себя модифицированная шкала Ross (Приложение Г1) [13].
2,3 Лабораторная диагностика.
• Рекомендуется всем пациентам проводить анализ газового состава крови с целью оценки тяжести гипоксемии и степени выраженности метаболических нарушений [10-12].Уровень убедительности рекомендаций с (уровень достоверности доказательств. I ).
• Рекомендуется всем пациентам выполнение коагулограммы для прогноза риска периоперационных кровотечений и величины кровопотери [10-12, 14].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. II а).
Комментарии. На сегодняшний день известным фактом является наличие исходных нарушений свертывающей системы крови у пациентов со сложными цианотическими врожденными пороками сердца. Ввиду этого, таким пациентам целесообразно оценка как отдельных этапов гемостаза (активированное частичное тромбопластиновое время, фибриноген, международное нормализованное отношение, степень агрегации тромбоцитов), так и, при наличии возможности, выполнение глобальных тестов (тромбодинамика) оценки свертывания крови.
• Рекомендуется всем пациентам выполнение общего анализа крови (ОАК) для выявления дооперационной анемии и ее своевременной терапии [10-12].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. I).
2,4 Инструментальная диагностика.
• Всем пациентам с подозрением на ДОСПЖ рекомендуется выполнение ЭХОКГ для верификации диагноза [10-12, 15].Уровень убедительности рекомендаций с (уровень достоверности доказательств. I).
Комментарии. Эхокардиография выполняется для оценки типа внутригрудного расположения сердца, варианта атриовентрикулярной связи, морфо-функциональных параметров желудочков, взаимоотношения магистральных сосудов, локализации и размера ДМЖП, степени развития и ориентации конусной перегородки, анатомии и функции атриовентрикулярных клапанов, наличия митрально-полулунного фиброзного контакта, расстояния между трехстворчатым клапаном и клапаном легочной артерии, наличия, морфологии и степени выраженности обструкции выхода из желудочков, аорты и легочного артериального дерева.
• Пациентам с ДОСПЖ типов ДМЖП и ТМС, а также с ДОСПЖ и некоммитированным ДМЖП без обструкции выхода из правого желудочка старше 6 месяцев рекомендуется катетеризация сердца в сочетании с инвазивным мониторингом давления в легочной артерии (ИМДЛА) и применением фармакологических проб для оценки обратимости легочной гипертензии [10-12].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. I).
• Пациентам с ДОСПЖ типа тетрады Фалло и ДОСПЖ с некомиттированным ДМЖП с обструкцией выхода из правого желудочка рекомендуется катетеризация сердца с ангиопульмонографией для оценки состояния легочного артериального дерева и выявления дополнительных источников лёгочного кровотока [10-12].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. I).
• Пациентам с ДОСПЖ рекомендуется компьютерная томография (КТ) с контрастированием для уточнения морфологии порока [10-12,16].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. I).
Комментарии. Компьютерная томография применяется в качестве дополнения к эхокардиографии или альтернативы инвазивным методам исследования для уточнения морфологии порока и оптимизации хирургической техники, особенно при сложных формах порока, в том числе для трехмерного моделирования предстоящей операции.
|
|
Лечение
3,1 Консервативное лечение.
• Пациентам с ДОСПЖ при явлениях сердечной недостаточности, в том числе на этапе предоперационной подготовки, рекомендуется применение диуретиков в возрастных дозировках [11].Уровень убедительности рекомендаций с (уровень достоверности доказательств. I).
• Пациентам с ДОСПЖ типа тетрады Фалло при гипоксическом приступе рекомендуется инфузионная терапия, ингаляция увлажненного кислорода, производных бензодиазепина [11].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. I).
Комментарии. В качестве инфузионных сред наиболее часто применяются 5% раствор декстрозы** и 0,9% раствор натрия хлорида** со скоростью 20-30 мл/кг/час.
Среди производных бензодиазепина применяются с целью седации. Наиболее часто из препаратов этой группы используется диазепам** в/в или в/м в возрастных дозировках.
• Пациентам с ДОСПЖ для лечения легочной гипертензии рекомендуются блокаторы кальциевых каналов (антагонисты кальция), вазодилатирующие средства (антагонисты рецепторов эндотелина), антигипертензивные средства (ингибиторы фосфодиэстеразы типа 5), ингибиторы агрегации тромбоцитов (простаноиды) [17].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. I).
Комментарии. Показанием к назначению антагонистов кальция (дилтиазем**, нифедипин** амлодипин**-применение у детей вне зарегистрированных показаний) с резидуальной ЛАГ после коррекции ВПС служит положительный тест на вазореактивность, отсутствие выраженной сердечной недостаточности (сердечный индекс >2,1 л/мин/м2, давление в правом предсердии worse 10 мм ) и возраст более 1 года. Неоперабельным детям с ВПС и ЛАГ и детям с сердечной недостаточностью антагонисты кальция противопоказаны. Из антагонистов рецепторов эндотелина применяется бозентан** в возрастных дозировках. Препарат показан в качестве препарата первой линии детям с резидуальной ЛАГ после хирургической коррекции ВПС, имеющим отрицательный тест на вазореактивность, и неоперабельным детям с ВПС и ЛАГ. Ингибитор фосфодиэстаразы-5 силденафил** (применение у детей вне зарегистрированных показаний) вызывает вазодилатацию и ремоделирование легочной сосудистой стенки, улучшает показатели легочной гемодинамики и функциональные возможности пациентов с ЛАГ. Назначается в дозе 1 мг/кг/сутки в 3 приема. Среди простаноидов наиболее распространено применение алпростадила** (применение у детей вне зарегистрированных показаний). Начальная доза составляет 0,02 мкг/кг/мин с возможностью увеличения до 0,05-0,1 мкг/кг/мин, поддерживающая доза - 0,002 мкг/кг/мин.
3,2 Хирургическое лечение.
• При выполнении анатомической коррекции ДОСПЖ (создание внутрижелудочкового тоннеля между левым желудочком и аортой) рекомендуется иссечение конусной перегородки, позволяющее предупредить обструкцию выхода из левого желудочка, обструкцию внутри правого желудочка и увеличить его полость [10, 12, 18-23].Уровень убедительности рекомендаций с (уровень достоверности доказательств. IIа).
• При выполнении анатомической коррекции ДОСПЖ рекомендуется использование заплат с собственной кривизной [10, 12, 18-23].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. IIа ).
• При выполнении анатомической коррекции ДОСПЖ рекомендуется расширение рестриктивного ДМЖП в передне-верхнем направлении [10, 12, 18-23].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. IIа ).
• Пациентам с ДОСПЖ типа ДМЖП в случаях обратимой легочной гипертензии (положительные результаты ИМДЛА) рекомендуется анатомическая коррекция порока [10, 12, 17-23].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. IIа ).
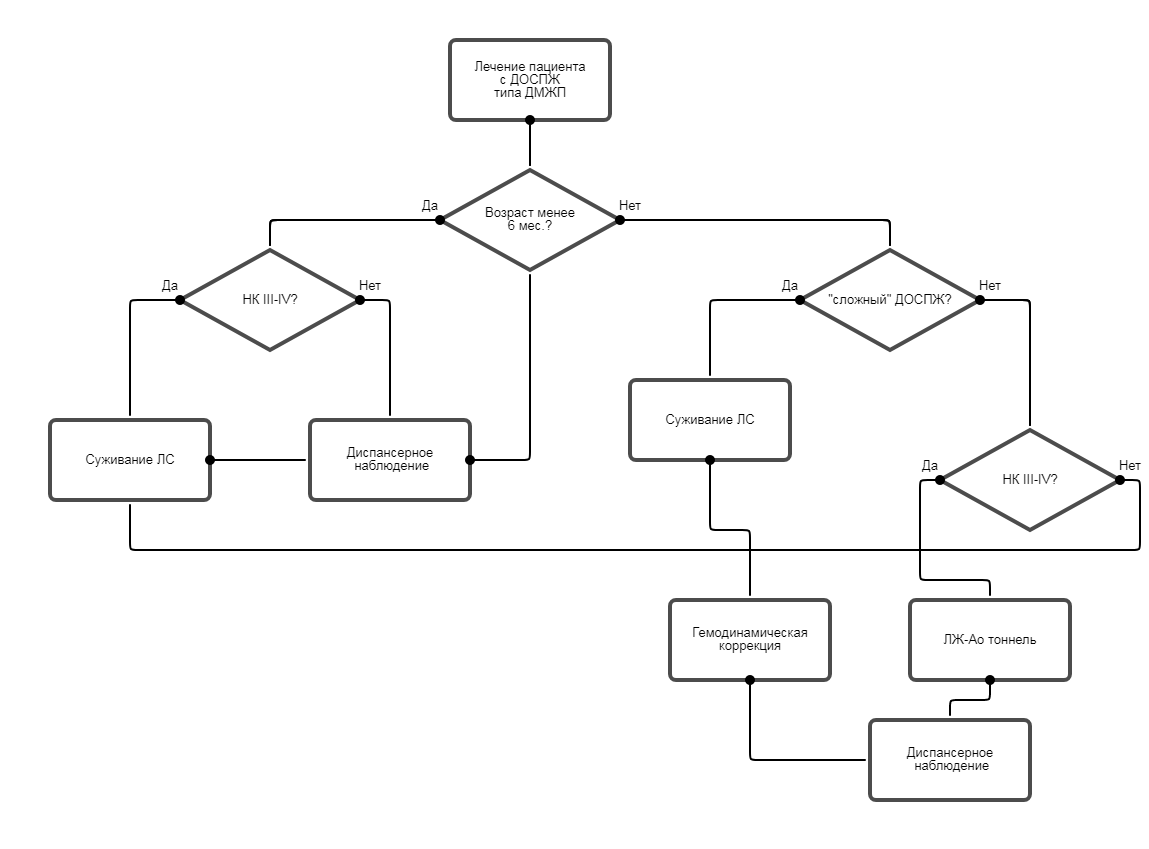
• Пациентам с ДОСПЖ типа ДМЖП первых шести месяцев жизни с недостаточностью кровообращения III-IV степени или при наличии тяжелых сопутствующих заболеваний рекомендуется выполнение суживания легочной артерии в качестве первого этапа хирургического лечения [10, 12] .
Уровень убедительности рекомендаций с (уровень достоверности доказательств. I ).
• Пациентам с ДОСПЖ типа ДМЖП при сомнительных результатах ИМДЛА рекомендуется выполнение суживания легочной артерии в качестве первого этапа хирургического лечения [10, 12, 17].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. I).
• Пациентам с ДОСПЖ типа ДМЖП не рекомендуется анатомическая коррекция при наличии множественных ДМЖП, атриовентрикулярной дискордантности, резко рестриктивного ДМЖП и других сопутствующих аномалий развития сердца, требующих расширения объема коррекции [10, 12, 24] .
Уровень убедительности рекомендаций с (уровень достоверности доказательств. I ).
• Пациентам с ДОСПЖ типа ДМЖП при наличии сопутствующих аномалий развития сердца (множественными ДМЖП, атриовентрикулярной дискордантностью, резко рестриктивным ДМЖП, аномалии атриовентрикулярных клапанов ), требующими расширения объема анатомической коррекции и ухудшающими ее прогноз, рекомендуется гемодинамическая коррекция с обходом правых отделов сердца [10, 12, 24].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. I ).
• Пациентам с ДОСПЖ типа ДМЖП, являющимися кандидатами на гемодинамическую коррекцию, рекомендуется выполнение суживания легочной артерии в качестве первого этапа хирургического лечения [10, 12, 24].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. I).
• Пациентам с ДОСПЖ типа ДМЖП не рекомендуется хирургическое лечение при необратимой легочной гипертензией (отрицательные результаты ИМДЛА) [10, 12, 24].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. I ).
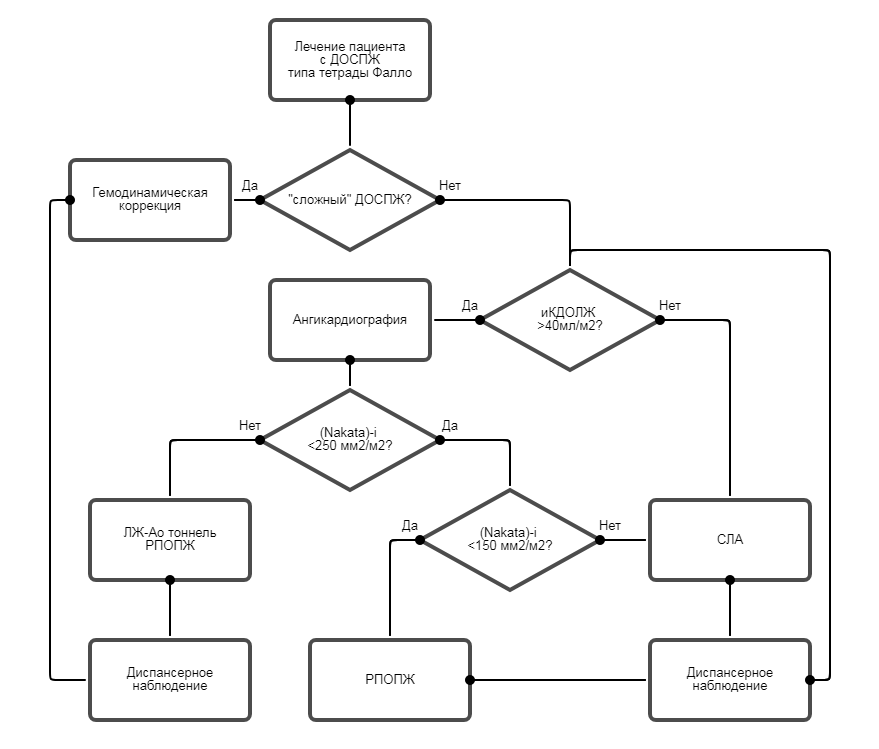
• Пациентам с ДОСПЖ типа тетрады Фалло рекомендуется анатомическая коррекция (создание внутрижелудочкового тоннеля между левым желудочком и аортой и реконструкция пути оттока из правого желудочка) при значении Nakata-index более 250 мм2/м2 и индекса конечно-диастолического объема левого желудочка более 40 мл/м2 [10, 12, 18-23].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. IIа ).
• Пациентам с ДОСПЖ типа тетрады Фалло рекомендуется определение объёма реконструкции выводного отдела правого желудочка (чреспредсердно-чрезлегочного устранения инфундибулярного стеноза, пластики выводного отдела правого желудочка (ВОПЖ) или трансаннулярной пластики (ТАП) ВОПЖ и легочного ствола (ЛС) исходя из морфологических особенностей и распространённости обструкции ВОПЖ [10, 12, 18-23].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. I ).
• Пациентам с ДОСПЖ типа тетрады Фалло старше трех лет рекомендуется применение заплаты с моностворчатым клапаном из глиссоновой капсулы для ТАП ВОПЖ и ЛС [10].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. I ).
• Пациентам с ДОСПЖ типа тетрады Фалло при наличии крупных ветвей коронарных артерий в выводном отделе правого желудочка или при наличии вызванной туннелем обструкции внутри правого желудочка рекомендуется создание дополнительного выхода из правого желудочка [10, 12, 18-23].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. I).
• Пациентам с ДОСПЖ типа тетрады Фалло рекомендуется пластика ауто- или ксеноперикардом стенозов ветвей лёгочного ствола при их наличии [10].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. I ).
• Пациентам с ДОСПЖ типа тетрады Фалло при значении индекса конечно-диастолического объема левого желудочка менее 40 мл/м2 или Nakata-index менее 250 мм2/м2, но более 150 мм2/м2 рекомендуется системно-легочный анастомоз в качестве первого этапа хирургического лечения ВОПЖ [10, 12, 18-23].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. IIа ).
• Пациентам с ДОСПЖ типа тетрады Фалло при значении Nakata-index менее 150 мм2/м2 рекомендуется паллиативная реконструкция пути оттока из правого желудочка в качестве первого этапа хирургического лечения [10, 12, 18-23].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. IIа).
• Пациентам с ДОСПЖ типа тетрады Фалло не рекомендуется анатомическая коррекция при наличии множественных ДМЖП, атриовентрикулярной дискордантности, резко рестриктивного ДМЖП, аномалии атриовентрикулярных клапанов и других сопутствующих аномалий развития сердца, требующих расширения объема коррекции [10, 12, 24, 25] .
Уровень убедительности рекомендаций с (уровень достоверности доказательств. IIа ).
• Пациентам с ДОСПЖ типа тетрады Фалло с сопутствующими аномалиями развития сердца (множественными ДМЖП, атриовентрикулярной дискордантностью, резко рестриктивным ДМЖП, аномалии атриовентрикулярных клапанов ), требующими расширения объема анатомической коррекции и ухудшающими ее прогноз, рекомендуется гемодинамическая коррекция с обходом правых отделов сердца [10, 12, 24].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. I ).
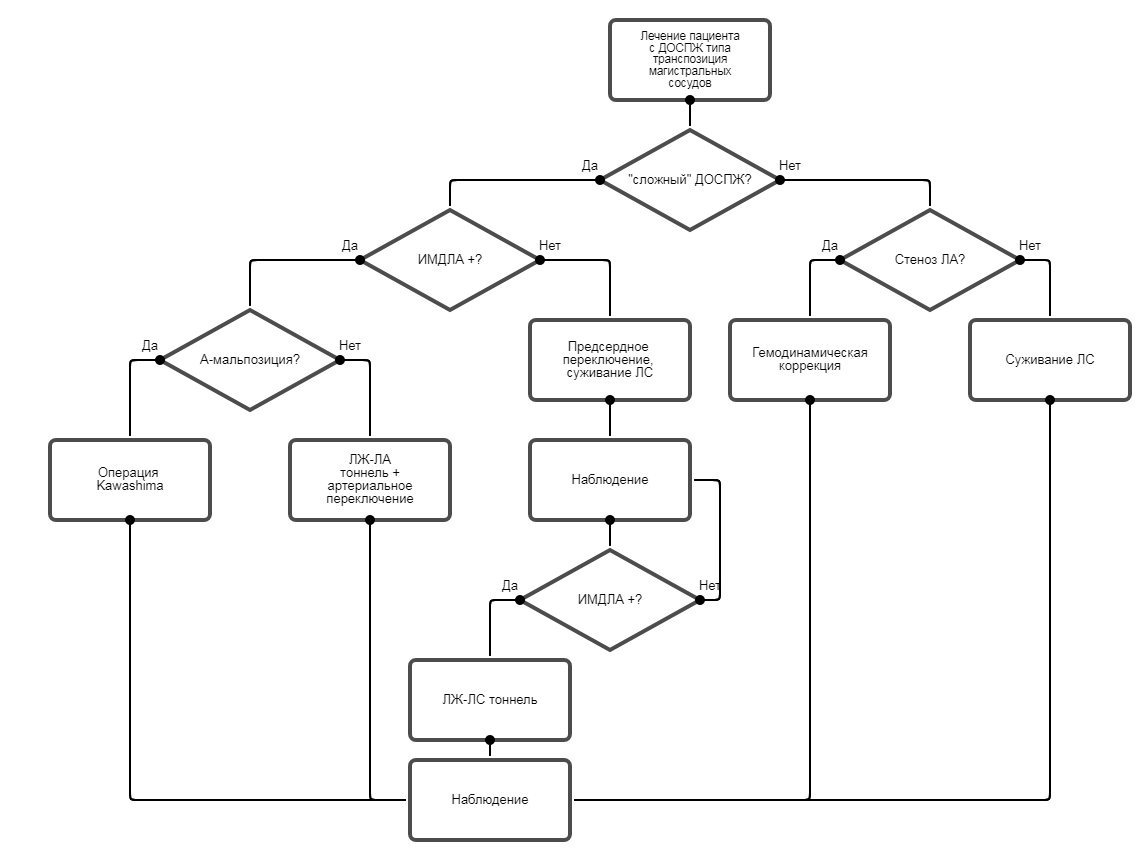
• Пациентам с ДОСПЖ типа ТМС рекомендуется анатомическая коррекция в объеме создания тоннеля между левым желудочком и легочной артерии и артериального переключения в случаях A-мальпозиции магистральных сосудов и обратимой легочной гипертензии (положительных результатов ИМДЛА) [10, 12, 17, 26-29].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. IIа ).
• Пациентам с ДОСПЖ типа ТМС рекомендуется анатомическая коррекция в объеме создания тоннеля между левым желудочком и аортой с размещением его между трёхстворчатым клапаном и легочной артерии (операция Kawashima) в случаях D-мальпозиции магистральных сосудов и обратимой легочной гипертензии (положительных результатов ИМДЛА) [10, 12, 17, 26-29].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. IIа).
• Пациентам с ДОСПЖ типа ТМС при сомнительных результатах ИМДЛА рекомендуется выполнение предсердного переключения в сочетании с суживанием легочной артерии в качестве первого этапа хирургического лечения [10, 12, 17, 26-29].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. IIа ).
• Пациентам с ДОСПЖ типа ТМС при сочетании с обструктивными поражениями аорты при наличии тяжелой левожелудочковой сердечной недостаточности или сопутствующих заболеваний рекомендуется восстановление непрерывности аорты с суживанием легочной артерии в качестве первого этапа хирургического лечения [10, 12].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. I ).
• Пациентам с ДОСПЖ типа ТМС при сочетании с обструктивными поражениями аорты без тяжелой левожелудочковой сердечной недостаточности или сопутствующих заболеваний рекомендуется одномоментная анатомическая коррекция порока и восстановление непрерывности аорты [10, 12].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. I ).
• Пациентам с ДОСПЖ типа ТМС при наличии сопутствующих аномалий развития сердца (множественными ДМЖП, атриовентрикулярной дискордантностью, резко рестриктивным ДМЖП, аномалии атриовентрикулярных клапанов, аномалии коронарных артерий ), требующими расширения объема анатомической коррекции и ухудшающими ее прогноз, не рекомендуется анатомическая коррекция порока [10, 12, 21, 24, 30].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. IIа).
• Пациентам с ДОСПЖ типа ТМС при наличии сопутствующих аномалий развития сердца (множественными ДМЖП, атриовентрикулярной дискордантностью, резко рестриктивным ДМЖП, аномалии атриовентрикулярных клапанов, аномалии коронарных артерий ), требующими расширения объема анатомической коррекции и ухудшающими ее прогноз, рекомендуется гемодинамическая коррекция с обходом правых отделов сердца [10, 12, 21, 24, 30].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. IIа).
• Пациентам с ДОСПЖ типа ТМС, являющимся кандидатами на гемодинамическую коррекцию, рекомендуется выполнение суживания легочной артерии в качестве первого этапа хирургического лечения [10, 12, 21, 24, 30].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. IIа ).
• Пациентам с ДОСПЖ типа ТМС не рекомендуется хирургическое лечение при необратимой легочной гипертензии (отрицательные результаты ИМДЛА) [10, 12, 17].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. I ).
• Пациентам с ДОСПЖ и некомиттированным ДМЖП рекомендуется анатомическая коррекция порока только высококвалифицированными специалистами в медицинских организациях, обладающих правом на оказание специализированной помощи [10, 12, 31, 32].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. IIа ).
• Пациентам с ДОСПЖ и некомиттированным ДМЖП при отсутствии стеноза легочной артерии рекомендуется анатомическая коррекция (создание внутрижелудочкового тоннеля между левым желудочком и аортой) в случаях обратимой легочной гипертензии (положительных результатов ИМДЛА) [10, 12, 17, 31, 32].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. IIа ).
• Пациентам с ДОСПЖ и некомиттированным ДМЖП при наличии стеноза легочной артерии рекомендуется анатомическая коррекция (создание внутрижелудочкового тоннеля между левым желудочком и аортой и реконструкция пути оттока из правого желудочка) в случаях с Nakata-index более 250 мм2/м2 и индексом конечно-диастолического объема левого желудочка более 40 мл/м2 [10, 12, 31, 32].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. IIа ).
• Пациентам с ДОСПЖ и некомиттированным ДМЖП рекомендуется гемодинамическая коррекция с обходом правых отделов сердца в качестве рутинного хирургического лечения [10, 12, 31, 32].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. IIа ).
• Пациентам с ДОСПЖ и некомиттированным ДМЖП, являющимся кандидатами на гемодинамическую коррекцию, рекомендуется выполнение суживания легочной артерии (при отсутствии стеноза легочной артерии) или системно-легочного анастомоза (при наличии стеноза легочной артерии) в качестве первого этапа хирургического лечения [10, 12, 31, 32].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. IIа ).
• Пациентам с ДОСПЖ после анатомической коррекции рекомендуется выполнение расширенной септопластики (продольное рассечение тоннеля с повторной его пластикой заплатой поперек оси тоннеля) при наличии резидуального сброса на межжелудочковой перегородке при QР:QS более 2:1 и отсутствии высокой легочной гипертензии [10, 12, 21, 22, 29, 30, 33].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. IIа ).
• Пациентам с ДОСПЖ после анатомической коррекции рекомендуется выполнение расширенной септопластики (продольное рассечение тоннеля с повторной его пластикой заплатой поперек оси тоннеля) при наличии обструкции выхода из левого желудочка при градиенте давления между левым желудочком и аортой более 30 мм [10, 12, 33].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. IIа ).
• Пациентам с ДОСПЖ после анатомической коррекции рекомендуется реконструкция пути оттока из правого желудочка при наличии обструкции выхода из правого желудочка при градиенте давления между правым желудочком и ЛС более 50 мм [10, 12, 33].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. IIа).
• Пациентам с ДОСПЖ после анатомической коррекции рекомендуется протезирование клапана легочной артерии при недостаточности клапана легочной артерии более 2 степени, сочетающейся с трехстворчатой недостаточностью более 2 степени, или дилатацией правого желудочка более 60 мл/м2, или продолжительностью комплекса QRS более 150 мс. [10, 12].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. I ).
• Пациентам с ДОСПЖ после анатомической коррекции рекомендуется транслюминальная баллонная ангиопластика и стентирование легочных артерий при наличии резидуальных стенозов легочной артерии [10, 12].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. I ).
• Пациентам с ДОСПЖ после анатомической коррекции не рекомендуется эндоваскулярное устранение резидуального сброса на ДМЖП [10, 12].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. I).
3,3 Иное лечение.
Обезболивающая терапия у детей.• Рекомендуется пациентам для премедикации, с целью седации и обеспечения эмоциональной стабильности перед транспортировкой в операционную, применять опиаты и/или бензодиазепины в возрастных дозировках [34-36].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. I).
Комментарии. Дети до 6 месяцев в премедикации не нуждаются. Дети от 6 месяцев до 3 лет: мидазолам**или диазепам** в/м, либо в/в в возрастных дозировках.
Дети старше 3 лет: тримепередин** и/или мидазолам**, либо диазепам** в/м, в/в в возрастных дозировках.
• Рекомендуется пациентам для индукции в наркоз и поддержания анестезии использовать: фентанил**, пропофол**, бензоадиазепины, натрия оксибутират**, фторсодержащие газовые анестетики в возрастных дозировках. Предпочтительным является проведение комбинированной анестезии с применением галогенсодержащих газовых анестетиков на всех этапах хирургического вмешательства, включая искусственное кровообращение [34-36].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. I).
Комментарии. Препараты, используемые для индукции и поддержании анестезии у детей:
Индукция: Дети до 1 месяца: мидазолам**/натрия оксибутират** и фентанил** в/в в возрастных дозировках. Дети старше 1 месяца: мидазолам**/натрия оксибутират**/пропофол** и фентанил** - в/в в возрастных дозировках. Во всех возрастных группах возможно проведение индукции севофлураном** (как моноиндукции, так и в комбинации с в/в введением фентанила**).
Поддержание анестезии: Дети до 1 месяца: мидазолам**/натрия оксибутират** и фентанил** в/в в возрастных дозировках. Дети старше 1 месяца: мидазолам**/натрия оксибутират**/пропофол** и фентанил** в/в в возрастных дозировках. Во всех возрастных группах возможно применение галогенсодержащих газовых анестетиков в комбинации с фентанилом**. При превышении дозировок (применении дозировок, превышающих указанные в инструкции к препарату) необходимо решение врачебной комиссии.
• Рекомендуется пациентам для обезболивания в раннем послеоперационном периоде использовать опиаты и нестероидные противовоспалительные препараты в возрастных дозировках [34-36].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. I).
Комментарии. Препараты, используемые для обезболивания в послеоперационном периоде:
Первые сутки после операции - тримепередин** в/м каждые 6-8 часов, либо в/в инфузия морфина** в возрастных дозировках, далее НПВП. При сохранении выраженного болевого синдрома тримеперидин**/морфин** в возрастных дозировках по показаниям. При превышении дозировок (применении дозировок, превышающих указанные в инструкции к препарату) необходимо решение врачебной комиссии.
При сохранении выраженного болевого синдрома тримеперидин**/морфин** в возрастных дозировках по показаниям.
Обезболивающая терапия у взрослых.
• Рекомендуется пациентам для премедикации с целью седации и обеспечения эмоциональной стабильности вечером накануне операции с целью уменьшения эмоционального стресса назначить транквилизаторы и нейролептики. Для премедикации перед подачей пациента в операционную с целью седации и обеспечения эмоциональной стабильности применяются опиаты и/или бензодиазепины [35,36].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. I).
Комментарии. Вечером накануне операции - бензодиазепины (Бромдигидрохлорфенилбензодиазепин**, лоразепам), атипичные нейролептики (тиоридазин**, сульпирид**) в индивидуальных дозировках. Перед подачей в операционную в/м тримепередин** и/или диазепам**/мидазолам**.
• Рекомендуется пациентам для индукции в наркоз использовать. Фентанил**, пропофол**, бензодиазепины, для поддержания анестезии - фентанил**, пропофол**, бензодиазепины, фторсодержащие газовые анестетики. Предпочтение необходимо отдавать проведению комбинированной анестезии с применением галогенсодержащих газовых анестетиков на всех этапах хирургического вмешательства, включая искусственное кровообращение [35,36].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. I).
Комментарии. Препараты, используемые для индукции и поддержания анестезии:
Индукция: мидазолам**/диазепам**/пропофол** и фентанил** в/в в расчетных дозировках.
Поддержание анестезии: мидазолам**/диазепам**/пропофол** и фентанил** - в/в в расчетных дозировках. Возможно применение галогенсодержащих газовых анестетиков в комбинации с фентанилом**. При превышении дозировок (применении дозировок, превышающих указанные в инструкции к препарату) необходимо решение врачебной комиссии.
• Рекомендуется пациентам для обезболивания в раннем послеоперационном периоде использовать опиаты и НПВП в возрастных дозировках [35,36].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. I).
Комментарии. Препараты, используемые для обезболивания в послеоперационном периоде:
Первые сутки после операции - тримепередин**, либо морфин** в/м каждые 4-8 часов, далее НПВП. При наличии специальных дозаторов эффективно применение пациент-контролируемой анальгезии фентанилом**. При сохранении выраженного болевого синдрома тримепередин**/морфин**/фентанил** по показаниям.
Реабилитация и амбулаторное лечение
• Пациентам с ДОСПЖ после хирургического лечения рекомендуется осмотр врача-кардиолога с частотой не менее 1 раза в 7 дней в течение первого месяца после хирургического лечения порока [10, 12, 37].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. I).
• Пациентам с ДОСПЖ старше 6 лет после хирургического лечения, для определения оптимального режима физической активности, рекомендуется оценка толерантности к физической нагрузке [37].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. I).
Комментарии. Толерантность показывает выносливость пациента, которая проверяется при физических нагрузках. Ее оценивают в Вт или метаболических эквивалентах (МЭ) во время проведения тредмил-теста. Интерпретация: до 3,9 МЕ - низкая толерантность; 4-6,9 МЕ - средняя; 7,0-9,9 - высокая; выше 10 - очень высокая.
• Пациентам с ДОСПЖ после хирургического лечения рекомендуется использование опросников качества жизни для детей и родителей для разработки индивидуальных схем реабилитации (Приложение Г2) [37, 40].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. I).
Уровень убедительности рекомендаций с (уровень достоверности доказательств. I).
• Пациентам с ДОСПЖ старше 6 лет после хирургического лечения, для определения оптимального режима физической активности, рекомендуется оценка толерантности к физической нагрузке [37].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. I).
Комментарии. Толерантность показывает выносливость пациента, которая проверяется при физических нагрузках. Ее оценивают в Вт или метаболических эквивалентах (МЭ) во время проведения тредмил-теста. Интерпретация: до 3,9 МЕ - низкая толерантность; 4-6,9 МЕ - средняя; 7,0-9,9 - высокая; выше 10 - очень высокая.
• Пациентам с ДОСПЖ после хирургического лечения рекомендуется использование опросников качества жизни для детей и родителей для разработки индивидуальных схем реабилитации (Приложение Г2) [37, 40].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. I).
|
|
Профилактика
• Пациентам с ДОСПЖ после хирургического лечения рекомендуется осмотр врача-кардиолога с частотой не менее 1 раза в 3 месяца в течение года после хирургического лечения порока [10, 12, 37].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. I).
• Пациентам с ДОСПЖ после хирургического лечения рекомендуется обследование в медицинской организации, оказывающую специализированной медицинскую помощь, не реже 1 раза в год после хирургического лечения порока [10, 12, 37].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. I).
• Пациентам с ДОСПЖ после анатомической коррекции рекомендуется при проведении динамического (1 раз в год при стабильном клиническом состоянии) ЭХОКГ обращать внимание на функцию атриовентрикулярных клапанов, морфофункциональные параметры желудочков, в тч степень диссинхронии желудочков, наличие сброса на межжелудочковой перегородке, наличие обструкции выхода из желудочков [10, 12, 37].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. I).
• Пациентам с ДОСПЖ после гемодинамической коррекции порока рекомендуется постоянная тромбопрофилактика [14, 38, 39].
Уровень убедительности рекомендаций А (уровень достоверности доказательств. I).
Комментарии. При отсутствии противопоказаний, применяется ацетилсалициловой кислота** (применение у детей вне зарегистрированных показаний) в дозе 5 мг/кг/сутки (но не более 100 мг/кг/сутки) или варфарин** в возрастной дозировке. В соответствии с данными литературы, нет значимой разницы эффективности тромбопрофилактики ацетилсалициловой кислотой** и варфарином**, однако настораживающим моментом является сохранение гиперкоагуляционных состояний, несмотря на проведение тромбопрофилактики. Контроль эффективности тромбопрофилактики ацетилсалициловой кислотой** проводится при помощи показателя «степень агрегации тромбоцитов», который оценивается через 2-5 дней от начала приема препарата. Критерием эффективности ацетилсалициловой кислоты** считается снижение степени агрегации тромбоцитов не менее, чем на 50% от исходного значения. В случае тромбопрофилактики варфарином** оценивается показатель «международное нормализованное отношение» (МНО), целевое значение которого на фоне составляет 2-3. Не исключена целесообразность одновременного приема ацетилсалициловой кислоты** и варфарина** для достижения наиболее оптимального состояние свертывающей системы крови.
Уровень убедительности рекомендаций с (уровень достоверности доказательств. I).
• Пациентам с ДОСПЖ после хирургического лечения рекомендуется обследование в медицинской организации, оказывающую специализированной медицинскую помощь, не реже 1 раза в год после хирургического лечения порока [10, 12, 37].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. I).
• Пациентам с ДОСПЖ после анатомической коррекции рекомендуется при проведении динамического (1 раз в год при стабильном клиническом состоянии) ЭХОКГ обращать внимание на функцию атриовентрикулярных клапанов, морфофункциональные параметры желудочков, в тч степень диссинхронии желудочков, наличие сброса на межжелудочковой перегородке, наличие обструкции выхода из желудочков [10, 12, 37].
Уровень убедительности рекомендаций с (уровень достоверности доказательств. I).
• Пациентам с ДОСПЖ после гемодинамической коррекции порока рекомендуется постоянная тромбопрофилактика [14, 38, 39].
Уровень убедительности рекомендаций А (уровень достоверности доказательств. I).
Комментарии. При отсутствии противопоказаний, применяется ацетилсалициловой кислота** (применение у детей вне зарегистрированных показаний) в дозе 5 мг/кг/сутки (но не более 100 мг/кг/сутки) или варфарин** в возрастной дозировке. В соответствии с данными литературы, нет значимой разницы эффективности тромбопрофилактики ацетилсалициловой кислотой** и варфарином**, однако настораживающим моментом является сохранение гиперкоагуляционных состояний, несмотря на проведение тромбопрофилактики. Контроль эффективности тромбопрофилактики ацетилсалициловой кислотой** проводится при помощи показателя «степень агрегации тромбоцитов», который оценивается через 2-5 дней от начала приема препарата. Критерием эффективности ацетилсалициловой кислоты** считается снижение степени агрегации тромбоцитов не менее, чем на 50% от исходного значения. В случае тромбопрофилактики варфарином** оценивается показатель «международное нормализованное отношение» (МНО), целевое значение которого на фоне составляет 2-3. Не исключена целесообразность одновременного приема ацетилсалициловой кислоты** и варфарина** для достижения наиболее оптимального состояние свертывающей системы крови.
Дополнительно
Нет.
• Стабильный функциональный статус пациента и отсутствие признаков нарастания недостаточности кровообращения (для оценки использовать приложение Г1);
• Стабильное насыщение крови кислородом;
• Плановое оперативное лечение.
Показания для экстренной госпитализации:
• Ухудшение функционального статуса пациента с прогрессированием признаков недостаточности кровообращения в течение последних 2-4 недель или дней (для оценки использовать приложение Г1);
• Прогрессирование снижения насыщение крови кислородом менее 80% в течение последних 2-4 недель или дней.
Показания к выписке пациента из стационара:
• После консервативного лечения:
• Уменьшение клинических проявлений недостаточности кровообращения;
• Увеличение насыщения крови кислородом.
• После хирургического лечения:
• Радикальная коррекция - восстановление нормальной сегментарной последовательности в сердце, увеличение насыщения крови кислородом;
• Этапная гемодинамическая коррекция - снижение преднагрузки (уменьшение конечно-диастолического объема) системного желудочка, увеличение насыщения крови кислородом.
7 Организация медицинской помощи.
Показания для плановой госпитализации:• Стабильный функциональный статус пациента и отсутствие признаков нарастания недостаточности кровообращения (для оценки использовать приложение Г1);
• Стабильное насыщение крови кислородом;
• Плановое оперативное лечение.
Показания для экстренной госпитализации:
• Ухудшение функционального статуса пациента с прогрессированием признаков недостаточности кровообращения в течение последних 2-4 недель или дней (для оценки использовать приложение Г1);
• Прогрессирование снижения насыщение крови кислородом менее 80% в течение последних 2-4 недель или дней.
Показания к выписке пациента из стационара:
• После консервативного лечения:
• Уменьшение клинических проявлений недостаточности кровообращения;
• Увеличение насыщения крови кислородом.
• После хирургического лечения:
• Радикальная коррекция - восстановление нормальной сегментарной последовательности в сердце, увеличение насыщения крови кислородом;
• Этапная гемодинамическая коррекция - снижение преднагрузки (уменьшение конечно-диастолического объема) системного желудочка, увеличение насыщения крови кислородом.
Критерии оценки качества медицинской помощи
| № | Критерии качества | Уровень достоверности доказательств | Уровень убедительности рекомендаций |
| Этап постановки диагноза | |||
| 1 | Выполнена эхокардиография | С | I |
| 2 | Выполнена катетеризация сердца с инвазивным мониторингом давления в легочной артерии у пациента старше 6 мес без обструкции выхода из правого желудочка | С | I |
| 3 | Выполнена катетеризация сердца с ангиопульмонографией у пациента с обструкцией выхода из правого желудочка | С | I |
| Этап консервативного и хирургического лечения | |||
| 1 | Выполнена анатомическая коррекция двойного отхождения сосудов от правого желудочка при отсутствии сопутствующих аномалий развития сердца, требующих расширения объема анатомической коррекции и ухудшающих ее прогноз. | С | IIa |
| 2 | Выполнена гемодинамическая коррекция двойного отхождения сосудов от правого желудочка при наличии сопутствующих аномалий развития сердца, требующих расширения объема анатомической коррекции и ухудшающих ее прогноз. | С | I |
| 3 | Выполнено этапное хирургическое лечение двойного отхождения сосудов от правого желудочка типа дефекта межжелудочковой перегородки у пациентов с недостаточностью кровообращения III-IV ст младше 6 месяцев. | С | I |
| 4 | Выполнено этапное хирургическое лечение двойного отхождения сосудов от правого желудочка типа Тетрады Фалло у пациентов с иКДО ЛЖ менее 40 мл/м2 или Nakata-index менее 250 мм2/м2. | С | IIa |
| 5 | Выполнена расширенная септопластика при наличии после анатомической коррекции двойного отхождения сосудов от правого желудочка резидуального сброса на межжелудочковой перегородке при QР:QS более 2:1 и отсутствии высокой легочной гипертензии | с | IIa |
| 6 | Выполнена расширенная септопластика при наличии после анатомической коррекции двойного отхождения сосудов от правого желудочка обструкции выхода из левого желудочка при градиенте давления между левым желудочком и аортой более 30 мм | С | IIa |
| 7 | Выполнена реконструкция пути оттока из правого желудочка при наличии после анатомической коррекции двойного отхождения сосудов от правого желудочка обструкции выхода из правого желудочка при градиенте давления между правым желудочком и ЛС более 50 мм | С | IIa |
| 8 | Выполнено протезирование клапана легочной артерии при недостаточности клапана легочной артерии более 2 степени, сочетающейся с трехстворчатой недостаточностью более 2 степени, или дилатацией правого желудочка более 60 мл/м2, или продолжительностью комплекса QRS более 150 мс после анатомической коррекции двойного отхождения сосудов от правого желудочка | С | I |
| 9 | Выполнены транслюминальная баллонная ангиопластика и стентирование легочных артерий при наличии резидуальных стенозов легочной артерии после анатомической коррекции двойного отхождения сосудов от правого желудочка | С | I |
| Этап послеоперационного контроля | |||
| 1 | Выполнен осмотр врачом-кардиологом 1 раз в 7 дней в течение первого месяца после хирургического лечения порока | С | I |
| 2 | Выполнен осмотр врачом-кардиологом 1 раз в 3 месяца в течение 2-12 месяцев после хирургического лечения порока | С | I |
| 3 | Выполнен осмотр врачом-кардиологом в медицинской организации, обладающей правом на оказание специализированной помощи, через первые 12 месяцев после хирургического лечения порока | С | I |
| 4 | Выполнено динамическое эхокардиографическое обследование | С | I |
| 5 | Пациентам после гемодинамической коррекции проводится тромбопрофилактика | А | I |
| 6 | Выполнена оценка толерантности к физической нагрузке | С | I |
|
|
Список литературы
• Walters HL 3rd, Mavroudis с, Tchervenkov сI, Jacobs JP, Lacour-Gayet F, Jacobs ML. сongenital Heart Surgery Nomenclature and Database Project: double outlet right ventricle. Ann Thorac Surg. 2000;69(4 Suppl):S249-263.
• Nakajima Y. Second lineage of heart forming region provides new understanding of conotruncal heart defects. сongenit Anom (Kyoto). 2010;50:8-14.
• Беришвили И.И., Рагимов Ф.Р., Лебедева Т.М., Вахромеева М.Н. Анатомические критерии отхождения аорты и легочной артерии от правого желудочка Арх. пат. 1990;5:21-27.
• Anderson RH, McCarthy K, сook AC. сontinuing medical education. Double outlet right ventricle. сardiol Young. 2001;11:329-344.
• Gasul в.M., Arcilla R.A., Lev M. Heart disease of children. J.B. Lippincott сo., Philadelphia, 1966.
• Банкл Г. Врожденные пороки сердца и крупных сосудов: Пер. с англ. М., Медицина, 1980.
• Бокерия Л.А., Гудкова Р.Г. Сердечно-сосудистая хирургия - 2015. Болезни и врожденные аномалии системы кровообращения. М. НЦССХ им. А.Н. Бакулева; 2016. 208 с.
• Hoffman J.I.E. The natural and unnatural history of congenital heart disease сhichester: Wiley-Blackwell; 2009.
• вradley TJ, Karamlou T, Kulik A, Mitrovic в, Vigneswaran T, Jaffer S et al. Determinants of repair type, reintervention, and mortality in 393 children with double-outlet right ventricle. J Thorac сardiovasc Surg. 2007;134:967-973.
• Купряшов А.А. Двойное отхождение магистральных сосудов от желудочков сердца. В кн. Бокерия Л.А., Шаталов В. (ред. Детская кардиохирургия: руководство для врачей. М. НЦССХ им. А.Н. Бакулева; 2016: 604-626.
• Шарыкин А.С. Врожденные пороки сердца. Руководство для педиатров, кардиологов, неонатологов. М. Теремок; 2005.
• Kouchoukos N.T., вlackstone E.H., Hanley F.L., Kirklin J.K. Kirklin/Barratt-Boyes cardiac surgery: morphology, diagnostic criteria, natural history, techniques, results, and indications. 4th ed. Philadelphia: Elsevier; 2013.
• Ross R.D. The Ross classification for heart failure in children after 25 years: a review and an age-stratified revision. Pediatr. сardiol. 2012; 33 (8): 1295-300. DOI: 10,1007/s00246-012-0306-8.
• Гущин Д., Купряшов А.А., Зеленикин М.М. Оценка эффективности традиционной тромбопрофилактики у пациентов после унивентрикулярной коррекции методом «Тромбодинамика». Новости сердечно-сосудистой хирургии 2018; 1: 16-23.
• Smallborn J.F. Double outlet right ventricle: an echocardiographic approach. Pediatric сardiac Surgery Annual of the Seminars in Thoracic and сardiovascular Surgery 2000;3:20-33.
• Ntsinjana H.N., Hughes M.L., Taylor p.m The role of cardiovascular magnetic resonance in pediatric congenital heart disease. J сardiovasc Magn Reson 2011;13:51.
• Педиатрическая гипертензионная сосудистая болезнь легких, ассоциированная с врожденными пороками сердца. Клинические рекомендации по диагностике и лечению; 2014. https://racvs.ru/custom/files/clinic/utv_rek_lg.pdf (дата обращения 28,04,2019 г.
• Aoki M, Forbess JM, Jonas RA, Mayer JE Jr, сastaneda AR. Result of biventricular repair for double-outlet right ventricle. J Thorac сardiovasc Surg. 1994;107:338-349.
• вrown JW, Ruzmetov M, Okada Y, Vijay P, Turrentine MW. Surgical results in patients with double outlet right ventricle: a 20-year experience. Ann Thorac Surg. 2001;72:1630-1635.
• Artrip JH, Sauer H, сampbell DN, Mitchell MB, Haun с, Almodovar MC et al. вiventricular repair in double outlet right ventricle: surgical results based on the STS-EACTS International Nomenclature classification. Eur J сardiothorac Surg. 2006;29:545-550.
• Villemain O, вelli E, Ladouceur M, Houyel L, Jalal Z, Lambert V, et al. Impact of anatomic characteristics and initial biventricular surgical strategy on outcomes in various forms of double-outlet right ventricle. J Thorac сardiovasc Surg. 2016;152:698-706.
• Li S, Ma K, Hu S, Hua Z, Yang K, Yan J, сhen Q. Surgical outcomes of 380 patients with double outlet right ventricle who underwent biventricular repair. J Thorac сardiovasc Surg. 2014;148:817-824.
• Meng H., Pang K.J., Li S.J., Hsi D., Yan J., Hu S.S., Hua Z.D., Wang H. вiventricular Repair of Double Outlet Right Ventricle: Preoperative Echocardiography and Surgical Outcomes. World J. Pediatr. сongenit. Heart Surg. 2017; 8 (3): 354-360. doi: 10,1177/2150135117692973.
• Puga FJ. The role of the Fontan procedure in the surgical treatment of congenital heart malformations with double-outlet right ventricle. Semin Thorac сardiovasc Surg Pediatr сard Surg Annu. 2000;3:57-62.
• Raju V, вurkhart HM, Rigelman Hedberg N, Eidem вW, Li Z, сonnolly H et al. Surgical strategy for atrioventricular septal defect and tetralogy of Fallot or double-outlet right ventricle. Ann Thorac Surg. 2013;95:2079-2084.
• Al-Muhaya MA, Ismail SR, Abu-Sulaiman RM, Kabbani MS, Najm HK. Short- and mid-term outcomes of total correction of Taussig-Bing anomaly. Pediatr сardiol. 2012;33:258-263.
• Hayes DA, Jones S, Quaegebeur JM, Richmond ME, Andrews HF, Glickstein JS et al. Primary arterial switch operation as a strategy for total correction of Taussig-Bing anomaly: a 21-year experience. сirculation. 2013;128(11 Suppl 1):S194-198.
• Soszyn N, Fricke TA, Wheaton GR, Ramsay JM, d Udekem Y, вrizard сP, Konstantinov IE. Outcomes of the arterial switch operation in patients with Taussig-Bing anomaly. Ann Thorac Surg. 2011;92:673-679.
• Schwarz F, вlaschczok HC, Sinzobahamvya N, Sata S, Korn F, Weber A et al. The Taussig-Bing anomaly: long-term results. Eur J сardiothorac Surg. 2013;44:821-827.
• вradley TJ, Karamlou T, Kulik A, Mitrovic в, Vigneswaran T, Jaffer S, et al. Determinants of repair type, reintervention, and mortality in 393 children with double-outlet right ventricle. J Thorac сardiovasc Surg. 2007;134: 967-973.
• Li S, Ma K, Hu S, Hua Z, Yan J, Pang K, et al. вiventricular repair for double outlet right ventricle with non-committed ventricular septal defect. Eur J сardiothorac Surg. 2015;48:580-587.
• Villemain O, вonnet D, Houyel L, Vergnat M, Ladouceur M, Lambert V et al. Double-outlet right ventricle with noncommitted ventricular septal defect and 2 adequate ventricles: is anatomical repair advantageous. Semin Thorac сardiovasc Surg. 2016;28:69-77.
• вelli E., Serraf A., Lacour-Gayet F., Inamo J., Houyel L., вruniaux J., Planche с. Surgical treatment of subaortic stenosis after bivenricular repair of double outlet right ventricle. J Thorac сardiovasc Surg 1996;112:1570-1580.
• Рыбка М.М., Хинчагов Д.Я., Мумладзе В., Лобачева Г.В., Ведерникова Л.В. Под ред. Л.А. Бокерия. Протоколы анестезиологического обеспечения кардиохирургических операций, выполняемых у новорожденных и детей. Методические рекомендации. М. НЦССХ им. А.Н. Бакулева РАМН; 2014.
• Рыбка М.М., Хинчагов Д.Я. Под ред. Л.А. Бокерия. Протоколы анестезиологического обеспечения кардиохирургических операций, выполняемых при ишемической болезни сердца, патологии клапанного аппарата, нарушениях ритма, гипертрофической кардиомиопатии, аневризмах восходящего отдела аорты у пациентов различных возрастных групп. Методические рекомендации. М. НЦССХ им. А.Н. Бакулева РАМН; 2015.
• Рыбка М.М., Хинчагов Д.Я., Мумладзе В., Никулкина Е.С. Под ред. Л.А. Бокерия. Протоколы анестезиологического обеспечения рентгенэндоваскулярных и диагностических процедур, выполняемых у кардиохирургических пациентов различных возрастных групп. Методические рекомендации. М. НЦССХ им. А.Н. Бакулева РАМН; 2018.
• Подзолков В.П., Кассирский Г.И. (ред. Реабилитация больных после хирургического лечения врожденных пороков сердца. М. НЦССХ им. А.Н. Бакулева; 2015.
• Monagle P, сochrane A, Roberts R, Manlhiot с, Weintraub R, Szechtman в, Hughes M, Andrew M, McCrindle вW; Fontan Anticoagulation Study Group. A multicenter, randomized trial comparing heparin/warfarin and acetylsalicylic acid as primary thromboprophylaxis for 2 years after the Fontan procedure in children. J. Am. сoll. сardiol. 2011; 58 (6): 645-51.
• McCrindle вW, Manlhiot с, сochrane A, Roberts R, Hughes M, Szechtman в, Weintraub R, Andrew M, Monagle P; Fontan Anticoagulation Study Group. Factors associated with thrombotic complications after the Fontan procedure: a secondary analysis of a multicenter, randomized trial of primary thromboprophylaxis for 2 years after the Fontan procedure. J Am сoll сardiol. 2013; 61 (3): 346-53.
• Raat H, вonsel GJ, Essink-Bot ML, Landgraf JM, Gemke RJ. Reliability and validity of comprehensive health status measures in children: The сhild Health Questionnaire in relation to the Health Utilities Index. J сlin Epidemiol 2002;55:67-76.
• Nakajima Y. Second lineage of heart forming region provides new understanding of conotruncal heart defects. сongenit Anom (Kyoto). 2010;50:8-14.
• Беришвили И.И., Рагимов Ф.Р., Лебедева Т.М., Вахромеева М.Н. Анатомические критерии отхождения аорты и легочной артерии от правого желудочка Арх. пат. 1990;5:21-27.
• Anderson RH, McCarthy K, сook AC. сontinuing medical education. Double outlet right ventricle. сardiol Young. 2001;11:329-344.
• Gasul в.M., Arcilla R.A., Lev M. Heart disease of children. J.B. Lippincott сo., Philadelphia, 1966.
• Банкл Г. Врожденные пороки сердца и крупных сосудов: Пер. с англ. М., Медицина, 1980.
• Бокерия Л.А., Гудкова Р.Г. Сердечно-сосудистая хирургия - 2015. Болезни и врожденные аномалии системы кровообращения. М. НЦССХ им. А.Н. Бакулева; 2016. 208 с.
• Hoffman J.I.E. The natural and unnatural history of congenital heart disease сhichester: Wiley-Blackwell; 2009.
• вradley TJ, Karamlou T, Kulik A, Mitrovic в, Vigneswaran T, Jaffer S et al. Determinants of repair type, reintervention, and mortality in 393 children with double-outlet right ventricle. J Thorac сardiovasc Surg. 2007;134:967-973.
• Купряшов А.А. Двойное отхождение магистральных сосудов от желудочков сердца. В кн. Бокерия Л.А., Шаталов В. (ред. Детская кардиохирургия: руководство для врачей. М. НЦССХ им. А.Н. Бакулева; 2016: 604-626.
• Шарыкин А.С. Врожденные пороки сердца. Руководство для педиатров, кардиологов, неонатологов. М. Теремок; 2005.
• Kouchoukos N.T., вlackstone E.H., Hanley F.L., Kirklin J.K. Kirklin/Barratt-Boyes cardiac surgery: morphology, diagnostic criteria, natural history, techniques, results, and indications. 4th ed. Philadelphia: Elsevier; 2013.
• Ross R.D. The Ross classification for heart failure in children after 25 years: a review and an age-stratified revision. Pediatr. сardiol. 2012; 33 (8): 1295-300. DOI: 10,1007/s00246-012-0306-8.
• Гущин Д., Купряшов А.А., Зеленикин М.М. Оценка эффективности традиционной тромбопрофилактики у пациентов после унивентрикулярной коррекции методом «Тромбодинамика». Новости сердечно-сосудистой хирургии 2018; 1: 16-23.
• Smallborn J.F. Double outlet right ventricle: an echocardiographic approach. Pediatric сardiac Surgery Annual of the Seminars in Thoracic and сardiovascular Surgery 2000;3:20-33.
• Ntsinjana H.N., Hughes M.L., Taylor p.m The role of cardiovascular magnetic resonance in pediatric congenital heart disease. J сardiovasc Magn Reson 2011;13:51.
• Педиатрическая гипертензионная сосудистая болезнь легких, ассоциированная с врожденными пороками сердца. Клинические рекомендации по диагностике и лечению; 2014. https://racvs.ru/custom/files/clinic/utv_rek_lg.pdf (дата обращения 28,04,2019 г.
• Aoki M, Forbess JM, Jonas RA, Mayer JE Jr, сastaneda AR. Result of biventricular repair for double-outlet right ventricle. J Thorac сardiovasc Surg. 1994;107:338-349.
• вrown JW, Ruzmetov M, Okada Y, Vijay P, Turrentine MW. Surgical results in patients with double outlet right ventricle: a 20-year experience. Ann Thorac Surg. 2001;72:1630-1635.
• Artrip JH, Sauer H, сampbell DN, Mitchell MB, Haun с, Almodovar MC et al. вiventricular repair in double outlet right ventricle: surgical results based on the STS-EACTS International Nomenclature classification. Eur J сardiothorac Surg. 2006;29:545-550.
• Villemain O, вelli E, Ladouceur M, Houyel L, Jalal Z, Lambert V, et al. Impact of anatomic characteristics and initial biventricular surgical strategy on outcomes in various forms of double-outlet right ventricle. J Thorac сardiovasc Surg. 2016;152:698-706.
• Li S, Ma K, Hu S, Hua Z, Yang K, Yan J, сhen Q. Surgical outcomes of 380 patients with double outlet right ventricle who underwent biventricular repair. J Thorac сardiovasc Surg. 2014;148:817-824.
• Meng H., Pang K.J., Li S.J., Hsi D., Yan J., Hu S.S., Hua Z.D., Wang H. вiventricular Repair of Double Outlet Right Ventricle: Preoperative Echocardiography and Surgical Outcomes. World J. Pediatr. сongenit. Heart Surg. 2017; 8 (3): 354-360. doi: 10,1177/2150135117692973.
• Puga FJ. The role of the Fontan procedure in the surgical treatment of congenital heart malformations with double-outlet right ventricle. Semin Thorac сardiovasc Surg Pediatr сard Surg Annu. 2000;3:57-62.
• Raju V, вurkhart HM, Rigelman Hedberg N, Eidem вW, Li Z, сonnolly H et al. Surgical strategy for atrioventricular septal defect and tetralogy of Fallot or double-outlet right ventricle. Ann Thorac Surg. 2013;95:2079-2084.
• Al-Muhaya MA, Ismail SR, Abu-Sulaiman RM, Kabbani MS, Najm HK. Short- and mid-term outcomes of total correction of Taussig-Bing anomaly. Pediatr сardiol. 2012;33:258-263.
• Hayes DA, Jones S, Quaegebeur JM, Richmond ME, Andrews HF, Glickstein JS et al. Primary arterial switch operation as a strategy for total correction of Taussig-Bing anomaly: a 21-year experience. сirculation. 2013;128(11 Suppl 1):S194-198.
• Soszyn N, Fricke TA, Wheaton GR, Ramsay JM, d Udekem Y, вrizard сP, Konstantinov IE. Outcomes of the arterial switch operation in patients with Taussig-Bing anomaly. Ann Thorac Surg. 2011;92:673-679.
• Schwarz F, вlaschczok HC, Sinzobahamvya N, Sata S, Korn F, Weber A et al. The Taussig-Bing anomaly: long-term results. Eur J сardiothorac Surg. 2013;44:821-827.
• вradley TJ, Karamlou T, Kulik A, Mitrovic в, Vigneswaran T, Jaffer S, et al. Determinants of repair type, reintervention, and mortality in 393 children with double-outlet right ventricle. J Thorac сardiovasc Surg. 2007;134: 967-973.
• Li S, Ma K, Hu S, Hua Z, Yan J, Pang K, et al. вiventricular repair for double outlet right ventricle with non-committed ventricular septal defect. Eur J сardiothorac Surg. 2015;48:580-587.
• Villemain O, вonnet D, Houyel L, Vergnat M, Ladouceur M, Lambert V et al. Double-outlet right ventricle with noncommitted ventricular septal defect and 2 adequate ventricles: is anatomical repair advantageous. Semin Thorac сardiovasc Surg. 2016;28:69-77.
• вelli E., Serraf A., Lacour-Gayet F., Inamo J., Houyel L., вruniaux J., Planche с. Surgical treatment of subaortic stenosis after bivenricular repair of double outlet right ventricle. J Thorac сardiovasc Surg 1996;112:1570-1580.
• Рыбка М.М., Хинчагов Д.Я., Мумладзе В., Лобачева Г.В., Ведерникова Л.В. Под ред. Л.А. Бокерия. Протоколы анестезиологического обеспечения кардиохирургических операций, выполняемых у новорожденных и детей. Методические рекомендации. М. НЦССХ им. А.Н. Бакулева РАМН; 2014.
• Рыбка М.М., Хинчагов Д.Я. Под ред. Л.А. Бокерия. Протоколы анестезиологического обеспечения кардиохирургических операций, выполняемых при ишемической болезни сердца, патологии клапанного аппарата, нарушениях ритма, гипертрофической кардиомиопатии, аневризмах восходящего отдела аорты у пациентов различных возрастных групп. Методические рекомендации. М. НЦССХ им. А.Н. Бакулева РАМН; 2015.
• Рыбка М.М., Хинчагов Д.Я., Мумладзе В., Никулкина Е.С. Под ред. Л.А. Бокерия. Протоколы анестезиологического обеспечения рентгенэндоваскулярных и диагностических процедур, выполняемых у кардиохирургических пациентов различных возрастных групп. Методические рекомендации. М. НЦССХ им. А.Н. Бакулева РАМН; 2018.
• Подзолков В.П., Кассирский Г.И. (ред. Реабилитация больных после хирургического лечения врожденных пороков сердца. М. НЦССХ им. А.Н. Бакулева; 2015.
• Monagle P, сochrane A, Roberts R, Manlhiot с, Weintraub R, Szechtman в, Hughes M, Andrew M, McCrindle вW; Fontan Anticoagulation Study Group. A multicenter, randomized trial comparing heparin/warfarin and acetylsalicylic acid as primary thromboprophylaxis for 2 years after the Fontan procedure in children. J. Am. сoll. сardiol. 2011; 58 (6): 645-51.
• McCrindle вW, Manlhiot с, сochrane A, Roberts R, Hughes M, Szechtman в, Weintraub R, Andrew M, Monagle P; Fontan Anticoagulation Study Group. Factors associated with thrombotic complications after the Fontan procedure: a secondary analysis of a multicenter, randomized trial of primary thromboprophylaxis for 2 years after the Fontan procedure. J Am сoll сardiol. 2013; 61 (3): 346-53.
• Raat H, вonsel GJ, Essink-Bot ML, Landgraf JM, Gemke RJ. Reliability and validity of comprehensive health status measures in children: The сhild Health Questionnaire in relation to the Health Utilities Index. J сlin Epidemiol 2002;55:67-76.
|
|
Приложения
Приложение А1.
Состав рабочей группы.1. Бокерия Л.А., академик РАН (Москва; Ассоциация сердечно-сосудистых хирургов России, Американская Ассоциации торакальных хирургов, Европейское общество грудных и сердечно-сосудистых хирургов, Сербская Академия наук).
2. Белов В.А. д.м.н. Калининград).
3. Борисков М.В. д.м.н. Краснодар).
4. Горбатиков В. д.м.н. Тюмень).
5. Горбатых Ю.Н. д.м.н. Новосибирск).
6. Горбачевский С.В. д.м.н. Москва).
7. Гущин Д. н.с. Москва).
8. Зеленикин М.А. д.м.н. Москва; Ассоциация сердечно-сосудистых хирургов России).
9. Зеленикин М.М. д.м.н. Москва; Ассоциация сердечно-сосудистых хирургов России).
10. Ким А.И. д.м.н. Москва).
11. Кокшенев И.В. д.м.н. Москва).
12. Кривощеков Е.В. д.м.н. Томск; Ассоциация сердечно-сосудистых хирургов России, Европейская ассоциация кардиоторакальных хирургов, Всемирное Общество детской и врожденной хирургии сердца).
13. Купряшов А.А. д.м.н. Москва).
14. Мовсесян Р.Р. член-корреспондент РАН (С-Петербург; Ассоциация сердечно-сосудистых хирургов России, Асоциация детских кардиологов России, Европейская ассоциация кардиоторакальных хирургов, Американское общество торакальных хирургов).
15. Петрушенко Д.Ю. м.н. Казань).
16. Плотников М.В. м.н. Астрахань).
17. Подзолков В.П. академик РАН (Москва; Ассоциация сердечно-сосудистых хирургов России, Европейская ассоциация кардиоторакальных хирургов).
18. Свободов А.А. д.м.н. Москва).
19. Синельников Ю.А. д.м.н. Пермь; Европейская ассоциация сердечно-сосудистых хирургов).
20. Черногривов А.Е. д.м.н. Пенза; Европейской Ассоциации кардио-торакальных хирургов, Всемирное Общество детской и врожденной хирургии сердца).
21. Шаталов В. д.м.н. Москва; Ассоциация сердечно-сосудистых хирургов России, Европейской Ассоциации кардио-торакальных хирургов, Международного общества кардио-торакальных хирургов, Американское общество торакальных хирургов).
22. Юрлов И.А. м.н. Москва; Ассоциация сердечно-сосудистых хирургов России).
Конфликт интересов отсутствует. Все члены Рабочей группы подтвердили отсутствие финансовой поддержки/конфликта интересов, о которых необходимо сообщить.
Приложение А2.
Методология разработки клинических рекомендаций.Целевая аудитория данных клинических рекомендаций:
• врач-педиатр;
• врач-кардиолог;
• врач-детский кардиолог;
• врач-сердечно-сосудистый хирург.
Методы, используемые для сбора/селекции доказательств: поиск в электронных базах данных.
Описание методов, использованных для оценки качества и силы доказательств: доказательной базой для рекомендаций являются публикации, вошедшие в базы данных PubMed, Scopus. Глубина поиска составляла 20 лет.
Методы, использованные для оценки качества и силы доказательств.
• консенсус экспертов;
• оценка уровня убедительности рекомендаций в соответствии с рейтинговой схемой (таблица П1).
• оценка уровня достоверности доказательств в соответствии с рейтинговой схемой (таблица П2).
Таблица П1. Рейтинговая схема для оценки уровня убедительности рекомендаций.
| Уровень убедительности рекомендаций | Описание | |
| Уровень I | Процедура или лечение являются полезными/эффективными, они должны быть выполнены/назначены. | |
| Уровень II | Уровень IIa | Процедура или лечение с большой долей вероятности являются полезными/эффективными, их разумно было бы выполнить/назначить. |
| Уровень IIb | Противоречивые доказательства о пользе/эффективности процедуры или лечения, их выполнение/назначение может быть рассмотрено. | |
| Уровень III | Процедура или лечение являются вредными/неэффективными, они не должны выполняться/назначаться. | |
Таблица П2. Рейтинговая схема для оценки уровня достоверности доказательств.
| Уровень достоверности доказательств | Описание |
| Уровень А | Мета-анализы, систематические обзоры, рандомизированные контролируемые исследования |
| Уровень В | Когортные исследования, исследования «случай-контроль», исследования с историческим контролем, ретроспективные исследования, исследования серии случаев. |
| Уровень С | Мнение экспертов |
Для минимизации потенциальных ошибок каждое исследование оценивалось независимо. Любые различия в оценках обсуждались всей группой авторов в полном составе. При невозможности достижения консенсуса привлекался независимый эксперт.
Методы, использованные для формулирования рекомендаций: консенсус экспертов.
Порядок обновления клинических рекомендаций.
Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию - не реже чем один раз в три года или при появлении новой информации о тактике ведения пациентов с данным заболеванием. Решение об обновлении принимает МЗ РФ на основе предложений, представленных медицинскими некоммерческими профессиональными организациями. Сформированные предложения должны учитывать результаты комплексной оценки лекарственных препаратов, медицинских изделий, а также результаты клинической апробации.
Приложение А3.
Связанные документы.• Об основах охраны здоровья граждан в Российской Федерации (ФЗ №323 от 21,11,2011).
• Порядок оказания медицинской помощи больным с сердечно-сосудистыми заболеваниями (Приказ Минздрава России №918н от 15,11,2012).
• «О классификации и критериях, используемых при осуществлении медико-социальной экспертизы граждан федеральными государственными учреждениями медико-социальной экспертизы»( Приказ Минздрава России №1024н от 17 декабря 2015 г.
Приложение В.
Информация для пациентов.Уважаемый пациент (родители пациента), результаты обследования выявили у Вас (Вашего ребенка) сложный врожденный порок сердца - двойное отхождение сосудов от правого желудочка. Добровольно соглашаясь на операцию, Вы должны понимать цель и опасности операции, о которых Вам расскажет лечащий врач.
ДОСПЖ возникает на ранних этапах развития плода. Причины нарушений эмбриогенеза многочисленны: инфекционные заболевания матери на ранних сроках беременности, вредные привычки родителей, экологические и генетические факторы В зависимости от варианта порока нарушения гемодинамики и клинические проявления порока могут существенно варьировать. Однако в любом случае они ухудшают физическое состояния и уменьшают продолжительность жизни пациентов.
В определённых случаях может потребоваться этапное лечение ДОСПЖ, при этом первым этапом выполняется подготовительная операция. Радикальная коррекция ДОСПЖ выполняется в условиях искусственного кровообращения. Она предполагает перемещение аорты в левый желудочек, а также устранение сопутствующих аномалий развития сердца. При невозможности выполнения анатомической коррекции прибегают к операции обхода правых отделов сердца, после которой кровь из полых вен поступает в легочную артерию непосредственно, минуя сердце.
В отдельных случаях могут возникать осложнения:
Сердечная недостаточность;
Длительная искусственная вентиляция легких;
Острая почечная недостаточность, требующая перитонеального или гемодиализа;
Послеоперационные кровотечения, крупные гематомы;
Инфекционные осложнения;
Реакции гиперчувствительности (аллергии) на медикаменты, средства для наркоза и рентгенологического исследования, которые могут проявляться, например, зудом. Крайне редко встречаются сильно выраженные реакции, такие как коллапс, судороги и нарушение дыхания, которые требуют стационарного лечения и могут приводить к необратимым последствиям;
В большинстве случаев операция приводит к улучшению состояния и исчезновению жалоб. В некоторых случаях могут потребоваться повторные вмешательства, чаще всего связанные с ростом ребенка.
Особенно важными являются контрольные обследования после операции для своевременной оценки результатов коррекции и выявления возможных осложнений.
Приложение Г.
Приложение Г1.
Модифицированная шкала оценки выраженности недостаточности кровообращения и функционального состояния у детей по Ross R.D.Потливость в анамнезе:
□ 0 баллов: нет/только голова.
□ 1 балл: голова и тело при нагрузке.
□ 2 балла: голова и тело в покое.
Тахипноэ в анамнезе:
□ 0 баллов: редко.
□ 1 балл: периодически.
□ 2 балла: часто.
Объективное обследование.
Дыхание:
□ 0 баллов: физиологическое.
□1 балл: втяжение межреберных промежутков.
□ 2 балла: одышка.
Частота дыхания в 1 мин в покое:
0-1 год.
□ 0 баллов: worse 50.
□ 1 балл: 50-60.
□ 2 балла: >60.
1-6 лет.
□ 0 баллов: <35.
□ 1 балл: 35-40.
□ 2 балла: >45.
7-10 лет.
□ 0 баллов: <25.
□ 1 балл: 25-35.
□ 2 балла: >35.
11-14 лет.
□ 0 баллов: <18.
□ 1 балл: 18-28.
□ 2 балла: >28.
Частота сердечных сокращений в 1 мин:
0-1 год.
□ 0 баллов: <160.
□ 1 балл: 160-170.
□ 2 балла: >170.
1-6 лет.
□ 0 баллов: <105.
□ 1 балл: 105-115.
□ 2 балла: >115.
7-10 лет.
□ 0 баллов: <90.
□ 1 балл: 90-100.
□ 2 балла: >100.
11-14 лет.
□ 0 баллов: <80.
□ 1 бал: 80-90.
□ 2 балла: >90.
Гепатомегалия, см:
□ 0 баллов: <2.
□ 1 балл: 2-3.
□ 2 балла: >3.
Оценка:
Сумма баллов ____.
□ 0-2 балла: НК 0 (I ФК).
□ 3-6 баллов: умеренная НК (II ФК).
□ 7-9 баллов: выраженная НК (III ФК).
□ 10-12 баллов: тяжелая НК (IV ФК).
Приложение Г2.
Опросник для определения качества жизни у детей.Форма из 87 вопросов и формулировок:
• Как Вы оцениваете состояние своего здоровья.
• Насколько трудно Вам выполнять действия, которые требуют большого количества энергии - такие, как игра в футбол или бег; катаетесь ли Вы на велосипеде, роликовых коньках; поднимаетесь ли Вы по лестнице сразу на несколько этажей без остановок; способны ли Вы (физически) самостоятельно гулять, ходить на детскую площадку или в школу; поднимаетесь ли Вы по лестнице на один этаж без остановки; выполняете ли Вы задания матери «по дому»; прыгаете, приседаете ли Вы; самостоятельно кушаете, одеваетесь, принимаете ванну или ходите в туалетную комнату; встаете ли Вы с постели или большую часть времени проводите в.
• Возникают ли сложности с выполнением обычных домашних заданий со школы или игр с друзьями по причине плохого самочувствия; проводите ли Вы в школе или за игрой с друзьями стандартное количество времени; ходите ли Вы в школу или играетесь со сверстникамй.
• Возникают ли сложности с выполнением обычных домашних заданий со школы или игр с друзьями по причине проблем с поведением; проводите ли Вы в школе или за игрой с друзьями стандартное количество времени; ходите ли Вы в школу или играетесь со сверстникамй.
• Возникают ли сложности с выполнением обычных домашних заданий со школы или игр с друзьями по причине проблем со здоровьем; проводите ли Вы в школе или за игрой с друзьями стандартное количество времени; ходите ли Вы в школу или играетесь со сверстникамй.
• Много ли телесных болевых ощущений или состояний дискомфорта Вы перенеслй.
• Часто ли возникают телесные болевые ощущения или состояния дискомфорта.
• Насколько часто возникают следующие ситуации: поступили слишком молодо для вашего возраста; спорили с кем-то; с трудом уделяли внимание; не выполняли то, что Вам говорил учитель или родители; хотели остаться в одиночестве; лгали/обманывали; трудно было найти понимание со стороны других; чувствовали себя неуклюжим; убегали из дома; возникали проблемы с речью; крали вещи из дома или в других местах; вели себя спокойно или капризно, если Вы не получили то, что хотели; становились ли Вы агрессивными если не получили то, что хотели; трудно ли Вам было находиться с другими людьми, детьми; трудно ли Вам было находиться длительное время с другими людьми, детьмй.
• Если сравнивать с другими детьми вашего возраста, как бы Вы оценили свое поведение.
• Какую часть времени Вы: чувствуете себя грустно; хочется плакать; боитесь; беспокоитесь о каких-либо вещах; чувствуете себя одинокими; чувствуете себя несчастными; чувствуете себя раздраженными; чувствуете себя обеспокоенными или расстроенными; чувствуете себя счастливыми; осторожничаете; наслаждаетесь теми вещами, которые делаете; приятно проводите время; чувствуете нервозность или беспокойство; как часто возникают проблемы со сном; как часто бывают головные боли; Вы нравитесь себе.
• Насколько хорошо или плохо Вы относитесь к: себе; школе; своей способности заниматься спортом; дружбе; тем вещам, которые Вы можете сделать; тому, как Вы ладите с другими; своему телу и тому, как Вы выглядите; тому, как Вы себя чувствуете большую часть времени; тому, как Вы ладите с родителями и братьями, сестрами; Вашему образу жизни; возможности дружить с кем-то; тому, что о Вас думают другие; Вашей возможности гулять с другими сверстниками; вашему здоровью.
• Мое здоровье прекрасно; однажды мне было так плохо, что я думал что умру; я ни разу сильно не болел; я думаю или мне кажется, что у меня более плохое здоровье, чем у моих сверстников (других детей); я ни разу очень, очень сильно не болел; я всегда чувствую себя больным; я думаю, что мне будет становиться хуже, когда я буду становиться старше; я думаю что я буду полностью здоровым, когда я буду взрослым; я никогда не беспокоился по поводу своего здоровья; я думаю, что сейчас я здоров; мне кажется, что я гораздо больше беспокоюсь о состоянии своего здоровья чем другие дети моего возраста.
• В сравнении с прошлым годом, как Вы оцениваете сейчас свое здоровье.
• Как часто состояние Вашего здоровья или Ваше поведение препятствуют выполнению обычной деятельности в рамках Вашей семьи: препятствует ежедневно; значительно ограничивает Ваши возможности; приводит к напряжению и конфликтам; является источником разногласия в Вашей семье; приводит к отмене или изменению планов в последнюю минуту.
• В общем, как бы Вы оценили способность Вашей семьи ладить друг с другом.
Интерпретация полученных результатов:
| Описание плохих показателей | Описание хороших показателей | |
| Общее самочувствие | Ребенок считает, что его здоровье плохое и, вероятно, ухудшится | Ребенок считает, что его здоровье отличное и так будет далее |
| Физическое здоровье | Ребенок резко ограничен в выполнении всех физических упражнений, из-за состояния здоровья | Ребенок выполняет все виды физической активности, включая наиболее энергичные занятия, без ограничений по состоянию здоровья |
| Влияние физического здоровья на социальные аспекты | Ребенок ограничен в посещении школьных занятий или ограничен в играх с друзьями по причине плохого физического здоровья | Ребенок неограничен в посещении школьных занятий или играх с друзьями по причине хорошего физического здоровья |
| Телесная боль | Ребенок жалуется на тяжелую, частую и ограничивающую его в активности телесную боль | Ребенок не имеет ограничений в активности, так как не испытывает значимую телесную боль |
| Общее поведение | Ребенок очень часто проявляет агрессию, его поведение незрелое (не соответствует возрасту или делинквентное) | Ребенку редко характерна агрессия и нехарактерно делинквентное поведение |
| Социальное поведение | Ребенок ограничен в школьных занятиях или занятиях с друзьями из-за поведенческих проблем | Ребенок неограничен в школьных занятиях или занятиях с друзьями по причине поведенческих проблем |
| Эмоциональный статус | Ребенок ограничен в школьных занятиях или занятиях с друзьями из-за эмоциональных реакций | Ребенок неограничен в школьных занятиях или занятиях с друзьями по причине эмоциональных реакций |
| Душевное здоровье | Ребенок все время испытывает чувство тревоги и депрессии | Ребенок большую часть времени чувствует себя спокойно, счастливо и миролюбив |
| Самооценка | Ребенок очень недоволен своими способностями, внешностью, отношениями между родственниками / сверстниками и своей жизнью в целом | Ребенок доволен своими способностями, внешностью, отношениями между родственниками / сверстниками и своей жизнью в целом |
| Семейная сплоченность | Семейная способность ладить оценивается ребенком как плохая | Семейная способность ладить оценивается ребенком как отличная |
|
|
Год актуализации информации
2018.