ICD-10 codes
Introduction
Вызванная вирусом простого герпеса.
МКБ 10:
Р35.2.
Год утверждения (частота пересмотра):
2016 (пересмотр каждые 3 года).
ID:
КР511.
URL:
Профессиональные ассоциации:
• Российская ассоциация специалистов перинатальной медицины (РАСПМ).
Утверждены.
Российской Ассоциацией специалистов перинатальной медицины __ __________201_ г.
Согласованы.
Научным советом Министерства Здравоохранения Российской Федерации__ __________201_ г.
МКБ 10:
Р35.2.
Год утверждения (частота пересмотра):
2016 (пересмотр каждые 3 года).
ID:
КР511.
URL:
Профессиональные ассоциации:
• Российская ассоциация специалистов перинатальной медицины (РАСПМ).
Утверждены.
Российской Ассоциацией специалистов перинатальной медицины __ __________201_ г.
Согласованы.
Научным советом Министерства Здравоохранения Российской Федерации__ __________201_ г.
Professional associations
• Российская ассоциация специалистов перинатальной медицины (РАСПМ).
 List of abbreviations
List of abbreviations
ВПГ-1 - вирус простого герпеса 1 типа.
ВПГ-2 - вирус простого герпесак 2 типа.
ВПГ-инфекция - инфекция, вызванная вирусами простого герпеса.
ВПР - врожденные пороки развития.
ВГИ - врожденная герпесвирусная инфекция.
ГЭ - герпетический энцефалит (энцефалит, вызванный вирусами простого герпеса).
ДНК - дезоксирибонуклеиновая кислота.
ДВС-синдром - синдром диссеминированного внутрисосудистого свертывания.
ЗВУР - задержка внутриутробного развития.
ИГХ - иммуногистохимический анализ.
ИФА - иммуноферментный анализ.
ИЦХ - иммуноцитохимический анализ.
МКБ 10 - международная классификация болезней 10-го пересмотра.
МЕ - международная единица.
ПЦР - полимеразная цепная реакция.
РДС - респираторный дистресс-синдром.
РИФ - реакция иммунофлюоресценции.
РКИ - рандомизированные контролируемые исследования.
ХЛИА - имунохемилюминисцентный анализ.
ЦНС - центральная нервная система.
Мг/кг/сут - микрограмм на килограмм веса в сутки.
Ig (G, M) - иммуноглобулины группы (G, M).
ВПГ-2 - вирус простого герпесак 2 типа.
ВПГ-инфекция - инфекция, вызванная вирусами простого герпеса.
ВПР - врожденные пороки развития.
ВГИ - врожденная герпесвирусная инфекция.
ГЭ - герпетический энцефалит (энцефалит, вызванный вирусами простого герпеса).
ДНК - дезоксирибонуклеиновая кислота.
ДВС-синдром - синдром диссеминированного внутрисосудистого свертывания.
ЗВУР - задержка внутриутробного развития.
ИГХ - иммуногистохимический анализ.
ИФА - иммуноферментный анализ.
ИЦХ - иммуноцитохимический анализ.
МКБ 10 - международная классификация болезней 10-го пересмотра.
МЕ - международная единица.
ПЦР - полимеразная цепная реакция.
РДС - респираторный дистресс-синдром.
РИФ - реакция иммунофлюоресценции.
РКИ - рандомизированные контролируемые исследования.
ХЛИА - имунохемилюминисцентный анализ.
ЦНС - центральная нервная система.
Мг/кг/сут - микрограмм на килограмм веса в сутки.
Ig (G, M) - иммуноглобулины группы (G, M).
Terms and definitions
Врожденный герпес. Инфекция, передающаяся новорожденному внутриутробно или во время родов.
Гепатоспленомегалия. Синдром, характеризующийся одновременным увеличением печени и селезенки, имеющих общий путь оттока лимфы, венозной крови и общую иннервацию.
Изолированный герпетический энцефалит. Поражение нервной системы, характеризующееся деструктивным процессом с образованием массивных некрозов в коре головного мозга (преимущественно передних отделах).
Гепатоспленомегалия. Синдром, характеризующийся одновременным увеличением печени и селезенки, имеющих общий путь оттока лимфы, венозной крови и общую иннервацию.
Изолированный герпетический энцефалит. Поражение нервной системы, характеризующееся деструктивным процессом с образованием массивных некрозов в коре головного мозга (преимущественно передних отделах).
Description
Инфекция, вызванная вирусами простого герпеса (ВПГ-инфекция). Инфекция, обусловленная вирусами простого герпеса 1 и 2 типов (ВПГ-1, ВПГ-2), относящихся к семейству Herpesviridae, подсемейству Alphaherpesviridae, тотально (субтотально) распространенное заболевание с преимущественным латентным течением или поражениями кожного покрова и слизистых оболочек.
Врожденная инфекция, вызванная вирусами простого герпеса. Тяжелое инфекционное заболевание плода (новорожденного), развивающееся вследствие интранатальной контактной (реже - антенатальной трансплацентарной) передачи возбудителя. Возбудителем врожденной ВПГ-инфекции (синоним - неонатальный герпес) является чаще herpes simplex virus 2 типа, реже herpes simplex virus 1 типа.
Врожденная инфекция, вызванная вирусами простого герпеса. Тяжелое инфекционное заболевание плода (новорожденного), развивающееся вследствие интранатальной контактной (реже - антенатальной трансплацентарной) передачи возбудителя. Возбудителем врожденной ВПГ-инфекции (синоним - неонатальный герпес) является чаще herpes simplex virus 2 типа, реже herpes simplex virus 1 типа.
Reasons
Геном вируса простого герпеса (ВПГ) представлен двуспиральной дезоксирибонуклеиновой кислотой (ДНК) и упакован в капсид с кубическим типом симметрии в форме икосаэдра (двадцатигранника). Снаружи вирус покрыт белково-липидным суперкапсидом - тегументом, формирующимся из клеточной оболочки при выходе вириона из клетки. В составе вирионов обнаружено более 30 белков (гликопротеидов), 7 из которых находятся на поверхности и вызывают образование вирус-нейтрализующих антител.
Геномы ВПГ-1 и ВПГ-2 на 50% являются гомологичными. ВПГ-1 в подавляющем большинстве случаев поражает кожу лица, туловища, конечностей, слизистую полости рта, глаз, носа и так далее, а ВПГ-2 - половые органы, вызывает генерализованное заболевание новорожденных.
Герпетическая инфекция, развивающаяся на фоне виремии при первичном генитальном герпесе во время беременности, приводит к самопроизвольным выкидышам, преждевременным родам, задержке внутриутробного развития плода. Описан врожденный герпес, проявляющийся микроцефалией, хориоретинитом, микрофтальмией [1]. Риск инфицирования плода при первичном остром процессе составляет 50%. при возвратном генитальном герпесе- только 1-5%. Причины этого, помимо защиты материнскими Ig-антителами, заключается в небольшом количестве вирусов и укороченном времени выделения вирусов по сравнению с первичной инфекцией.
В связи с нарастающей на фоне гестационного процесса иммуносупрессией увеличивается частота рецидивов. К моменту родов у 3 -5% серопозитивных матерей диагностируют рецидивы генитального герпеса, а бессимптомное вирусоносительство может достигать 20% при исследовании методом полимеразной цепной реакции (ПЦР).
Риск вертикальной трансмиссии вируса к моменту родов составляет: при первичной инфекции с клиническими проявлениями - 50%; при первичной инфекции с бессимптомным течением - 40% при первом эпизоде уже имеющейся инфекции - 33% при рецидиве генитального герпеса с клиническими проявлениями - 3%, при рецидивирующей бессимптомной инфекции - 0,05% Передача инфекции интранатально происходит как при наличии активной генитальной герпетической инфекции в области шейки матки и вульвы, так и при бессимптомном выделении вируса у роженицы. В 85-90% случаев неонатального герпеса новорожденный инфицируется во время родов.
Патоморфологические изменения при поражении головного мозга характеризуются выраженным отеком мозга, особенно при диссемированном его поражении, с последующей энцефаломаляцией и образованием некротических очагов. Последние могут располагаться в отдельных долях мозга одного или обоих полушарий (чаще лобных, височных, реже теменных, затылочных), либо охватывать обширные зоны, распространяясь на оба полушария.
Геномы ВПГ-1 и ВПГ-2 на 50% являются гомологичными. ВПГ-1 в подавляющем большинстве случаев поражает кожу лица, туловища, конечностей, слизистую полости рта, глаз, носа и так далее, а ВПГ-2 - половые органы, вызывает генерализованное заболевание новорожденных.
Герпетическая инфекция, развивающаяся на фоне виремии при первичном генитальном герпесе во время беременности, приводит к самопроизвольным выкидышам, преждевременным родам, задержке внутриутробного развития плода. Описан врожденный герпес, проявляющийся микроцефалией, хориоретинитом, микрофтальмией [1]. Риск инфицирования плода при первичном остром процессе составляет 50%. при возвратном генитальном герпесе- только 1-5%. Причины этого, помимо защиты материнскими Ig-антителами, заключается в небольшом количестве вирусов и укороченном времени выделения вирусов по сравнению с первичной инфекцией.
В связи с нарастающей на фоне гестационного процесса иммуносупрессией увеличивается частота рецидивов. К моменту родов у 3 -5% серопозитивных матерей диагностируют рецидивы генитального герпеса, а бессимптомное вирусоносительство может достигать 20% при исследовании методом полимеразной цепной реакции (ПЦР).
Риск вертикальной трансмиссии вируса к моменту родов составляет: при первичной инфекции с клиническими проявлениями - 50%; при первичной инфекции с бессимптомным течением - 40% при первом эпизоде уже имеющейся инфекции - 33% при рецидиве генитального герпеса с клиническими проявлениями - 3%, при рецидивирующей бессимптомной инфекции - 0,05% Передача инфекции интранатально происходит как при наличии активной генитальной герпетической инфекции в области шейки матки и вульвы, так и при бессимптомном выделении вируса у роженицы. В 85-90% случаев неонатального герпеса новорожденный инфицируется во время родов.
Патоморфологические изменения при поражении головного мозга характеризуются выраженным отеком мозга, особенно при диссемированном его поражении, с последующей энцефаломаляцией и образованием некротических очагов. Последние могут располагаться в отдельных долях мозга одного или обоих полушарий (чаще лобных, височных, реже теменных, затылочных), либо охватывать обширные зоны, распространяясь на оба полушария.
Epidemiology
Источником ВПГ являются люди с манифестной или латентно протекающими формами инфекционного процесса, локализующегося на коже или слизистой.
Пути передачи:
• контактный;
• воздушно-капельный;
• половой путь;
• парентеральный;
• трансплацентарный.
У большинства заразившихся взрослых симптомы отсутствуют, при клинической манифестации появляются герпетические везикулы в области половых органов и промежности. С момента появления первых пузырьков в течении 12 дней может быть выявлен вирус. В последующем вирус переходит в латентное состояние в пояснично-крестцовых сенсорных ганглиях и периодически реактивируется. После исчезновения герпетических высыпаний выделение вируса продолжается 7-10 дней, однако если частота рецидивов у женщин достигает 9-10 раз в год - то возможно более длительное выделение вируса. Выделение вируса начинается за 3-4 дня до появления высыпаний.
При первичном заражении беременная выделяет вирус в окружающую среду в течение 8 100 дней. Клинические проявления при этом, как правило, отсутствуют, хотя иногда на фоне присущей беременности иммуносупрессии могут возникать тяжелые эпизоды первичного генитального герпеса.
Однако в 90% случаев неонатального герпеса у матери на момент родов отсутствуют симптомы генитального герпеса.
При развитии врожденной ВПГ-инфекции передача вирусов осуществляется в анте- и интранатальном периоде. В 75-85 % инфицирование плода происходит непосредственно перед родами после разрыва околоплодных оболочек или во время родов при прохождении через инфицированные родовые пути [2].
Уровень убедительности рекомендаций С (уровень достоверности доказательств-3).
Входными воротами для вируса являются:
• кожные покровы;
• глаза;
• слизистые оболочки ротоглотки и дыхательных путей.
На долю трансплацентарного инфицирования приходится 5-8 % случаев неонатального герпеса.
Передаче вируса способствуют различные соматические и инфекционные заболевания беременной и другие факторы, способствующие развитию фетоплацентарной недостаточности и снижению барьерной функции плаценты.
Пути передачи:
• контактный;
• воздушно-капельный;
• половой путь;
• парентеральный;
• трансплацентарный.
У большинства заразившихся взрослых симптомы отсутствуют, при клинической манифестации появляются герпетические везикулы в области половых органов и промежности. С момента появления первых пузырьков в течении 12 дней может быть выявлен вирус. В последующем вирус переходит в латентное состояние в пояснично-крестцовых сенсорных ганглиях и периодически реактивируется. После исчезновения герпетических высыпаний выделение вируса продолжается 7-10 дней, однако если частота рецидивов у женщин достигает 9-10 раз в год - то возможно более длительное выделение вируса. Выделение вируса начинается за 3-4 дня до появления высыпаний.
При первичном заражении беременная выделяет вирус в окружающую среду в течение 8 100 дней. Клинические проявления при этом, как правило, отсутствуют, хотя иногда на фоне присущей беременности иммуносупрессии могут возникать тяжелые эпизоды первичного генитального герпеса.
Однако в 90% случаев неонатального герпеса у матери на момент родов отсутствуют симптомы генитального герпеса.
При развитии врожденной ВПГ-инфекции передача вирусов осуществляется в анте- и интранатальном периоде. В 75-85 % инфицирование плода происходит непосредственно перед родами после разрыва околоплодных оболочек или во время родов при прохождении через инфицированные родовые пути [2].
Уровень убедительности рекомендаций С (уровень достоверности доказательств-3).
Входными воротами для вируса являются:
• кожные покровы;
• глаза;
• слизистые оболочки ротоглотки и дыхательных путей.
На долю трансплацентарного инфицирования приходится 5-8 % случаев неонатального герпеса.
Передаче вируса способствуют различные соматические и инфекционные заболевания беременной и другие факторы, способствующие развитию фетоплацентарной недостаточности и снижению барьерной функции плаценты.
Classification
Клиническая классификация врожденной ВПГ-инфекции :
• локализованная врожденная ВПГ-инфекция (с указанием степени тяжести - легкая, средней степени тяжести, тяжелая);
• изолированный герпетический энцефалит (ГЭ) (с указанием степени тяжести - легкая, средней степени тяжести, тяжелая, крайне тяжелая);
• генерализованная врожденная ВПГ-инфекция (с указанием степени тяжести - легкая, средней степени тяжести, тяжелая, крайне тяжелая);
• резидуальные явления врожденной ВПГ-инфекции (парезы, эпилепсия, неврологический дефицит, задержка развития ).
Клинические формы неонатального герпеса:
• врожденный герпес;
• диссеминированная форма (генерализованная врожденная ВПГ-инфекция);
• церебральная форма (герпетический энцефалит);
• локализованная врожденная ВПГ-инфекция с поражением кожи, слизистых полости рта, глаз.
• локализованная врожденная ВПГ-инфекция (с указанием степени тяжести - легкая, средней степени тяжести, тяжелая);
• изолированный герпетический энцефалит (ГЭ) (с указанием степени тяжести - легкая, средней степени тяжести, тяжелая, крайне тяжелая);
• генерализованная врожденная ВПГ-инфекция (с указанием степени тяжести - легкая, средней степени тяжести, тяжелая, крайне тяжелая);
• резидуальные явления врожденной ВПГ-инфекции (парезы, эпилепсия, неврологический дефицит, задержка развития ).
Клинические формы неонатального герпеса:
• врожденный герпес;
• диссеминированная форма (генерализованная врожденная ВПГ-инфекция);
• церебральная форма (герпетический энцефалит);
• локализованная врожденная ВПГ-инфекция с поражением кожи, слизистых полости рта, глаз.
Symptoms
Большинство случаев первичного инфицирования вирусами простого герпеса по окончанию периода новорождённости протекает бессимптомно.
Возможными клиническими проявлениями у грудных и детей раннего возраста является гингивостоматит (афтозный стоматит): лихорадка, повышенная возбудимость, отказ от еды, увеличение подчелюстных лимфоузлов, пузырьковые высыпания на слизистых полости рта и деснах (обычно вызваны вирусом простого герпеса 1-го типа). Генитальные пузырьковые высыпания возникают у подростков, начавших половую жизнь (обычно вызваны вирусом простого герпеса 2-го типа, но могут быть и 1-го). Инкубационный период при первичных появлениях от 2 дней до 2 недель.
У иммунокомпроментированных лиц первичная инфекция может протекать в диссеминированной форме.
После первичного инфицирования вирусы пожизненно персистируют в организме (обычно в тройничном ганглии, но могут и в других), реактивируясь вызывают лабиальный герпес, конъюктивит, кератит, генитальный герпес, энцефалит (обычно вирус простого герпеса 2-го типа), возможны - паралич Бела, тройничная невралгия, восходящий миелит, атипичный болевой синдром.
Различают 4 клинические формы неонатального герпеса:
Врожденный герпес при антенатальном трансплацентарном инфицировании может привести к мертворождению, не вынашиванию плода, задержке внутриутробного развития (ЗВУР), поражению центральной нервной системы (ЦНС) (микроцефалия, гидроцефалия, кальцификаты в мозге), кожным рубцам, микрофтальмии, гепатоспленомегалии, гипоплазии конечностей (кортикальная карликовость). Тромбоцитопения, ранний неонатальный бактериальный сепсис. Герпетические высыпания на коже редко.
Диссеминированный неонатальный герпес (интранатальное инфицирование 25-50%) протекает с вовлечением в инфекционный процесс многих органов, таких как головной мозг, печень, легкие. Тяжелое течение заболевания (клиника может очень напоминать бактериальный сепсис с обязательным развитием ДВС-синдрома). Начало симптомов, как правило, на 4-5 день жизни, максимальное проявление на 9-11 день: повышенная возбудимость, высокочастотный крик, судороги, сменяющиеся на признаки угнетения ЦНС (проявление энцефалита), желтуха (следствие тяжелого гепатита), диффузная интерстициальная пневмония, миокардит с нарушением ритма и сердечная недостаточность, Типичными симптомами являются герпетические везикулярные высыпания на коже, афтозный стоматит, керато-конъюнктивит, но у 20-30% больных они могут и отсутствовать.
При диссеминированной ВПГ-инфекции летальность снижается от более чем 90% без лечения почти до 40% на фоне специфической терапии, однако выжившие дети имеют различные тяжелые осложнения.
Церебральная форма интранатально приобретенного неонатального герпеса (локальная форма с поражением ЦНС-герпетический энцефалит ) может клинически четко проявиться лишь на 2-4-й неделях жизни ребенка типичными признаками энцефалита - лихорадка, различной выраженности симптомы угнетения ЦНС (летаргия, ступор, кома) или гипервозбудимости (судороги, высокочастотный крик ), Гипертермия характерна для доношенных новорожденных, у недоношенных ГЭ чаще развивается на фоне нормальной температуры, либо сопровождается гипотермией Судороги развиваются у 60-80 % новорожденных, чаще генерализованные. Формируется эпилепсия с полиморфизмом припадков в виде генерализованных или локальных миоклоний мускулатуры лица и конечностей, адверсивных приступов, атонических абсансов с резистентностью к противосудорожной терапии.
В тяжелых случаях уже с 10 дня болезни регистрируются признаки декортикации или децеребрации. Очаговые симптомы поражения ЦНС в остром периоде, как правило, не выявляются. Энцефалит не ограничивается только височными долями, а распространяется и на другие отделы.
Локализованная врожденная ВПГ-инфекция с поражением кожи и слизистых встречается у 20-40% больных неонатальным герпесом при интранатальном инфицировании и характеризуется наряду с типичными везикулярными высыпаниями на коже, поражениями слизистой полости рта (афтозный стоматит у 10%), глаз (у 40% детей-конъюнктивит, кератит, хориоретинит). Осложнениями герпетической инфекции глаз является язва роговицы, атрофия зрительного нерва, слепота. При отсутствии этиотропной терапии у 50-70% новорожденных локализованная форма может привести к генерализации процесса или поражению ЦНС, поэтому неонатальные герпетические везикулярные поражения кожи являются абсолютным показанием для специфического антигерпетического лечения. Локализованная форма характеризуется частым рецидивирующим течением на 1-м году жизни.
Возможными клиническими проявлениями у грудных и детей раннего возраста является гингивостоматит (афтозный стоматит): лихорадка, повышенная возбудимость, отказ от еды, увеличение подчелюстных лимфоузлов, пузырьковые высыпания на слизистых полости рта и деснах (обычно вызваны вирусом простого герпеса 1-го типа). Генитальные пузырьковые высыпания возникают у подростков, начавших половую жизнь (обычно вызваны вирусом простого герпеса 2-го типа, но могут быть и 1-го). Инкубационный период при первичных появлениях от 2 дней до 2 недель.
У иммунокомпроментированных лиц первичная инфекция может протекать в диссеминированной форме.
После первичного инфицирования вирусы пожизненно персистируют в организме (обычно в тройничном ганглии, но могут и в других), реактивируясь вызывают лабиальный герпес, конъюктивит, кератит, генитальный герпес, энцефалит (обычно вирус простого герпеса 2-го типа), возможны - паралич Бела, тройничная невралгия, восходящий миелит, атипичный болевой синдром.
Различают 4 клинические формы неонатального герпеса:
Врожденный герпес при антенатальном трансплацентарном инфицировании может привести к мертворождению, не вынашиванию плода, задержке внутриутробного развития (ЗВУР), поражению центральной нервной системы (ЦНС) (микроцефалия, гидроцефалия, кальцификаты в мозге), кожным рубцам, микрофтальмии, гепатоспленомегалии, гипоплазии конечностей (кортикальная карликовость). Тромбоцитопения, ранний неонатальный бактериальный сепсис. Герпетические высыпания на коже редко.
Диссеминированный неонатальный герпес (интранатальное инфицирование 25-50%) протекает с вовлечением в инфекционный процесс многих органов, таких как головной мозг, печень, легкие. Тяжелое течение заболевания (клиника может очень напоминать бактериальный сепсис с обязательным развитием ДВС-синдрома). Начало симптомов, как правило, на 4-5 день жизни, максимальное проявление на 9-11 день: повышенная возбудимость, высокочастотный крик, судороги, сменяющиеся на признаки угнетения ЦНС (проявление энцефалита), желтуха (следствие тяжелого гепатита), диффузная интерстициальная пневмония, миокардит с нарушением ритма и сердечная недостаточность, Типичными симптомами являются герпетические везикулярные высыпания на коже, афтозный стоматит, керато-конъюнктивит, но у 20-30% больных они могут и отсутствовать.
При диссеминированной ВПГ-инфекции летальность снижается от более чем 90% без лечения почти до 40% на фоне специфической терапии, однако выжившие дети имеют различные тяжелые осложнения.
Церебральная форма интранатально приобретенного неонатального герпеса (локальная форма с поражением ЦНС-герпетический энцефалит ) может клинически четко проявиться лишь на 2-4-й неделях жизни ребенка типичными признаками энцефалита - лихорадка, различной выраженности симптомы угнетения ЦНС (летаргия, ступор, кома) или гипервозбудимости (судороги, высокочастотный крик ), Гипертермия характерна для доношенных новорожденных, у недоношенных ГЭ чаще развивается на фоне нормальной температуры, либо сопровождается гипотермией Судороги развиваются у 60-80 % новорожденных, чаще генерализованные. Формируется эпилепсия с полиморфизмом припадков в виде генерализованных или локальных миоклоний мускулатуры лица и конечностей, адверсивных приступов, атонических абсансов с резистентностью к противосудорожной терапии.
В тяжелых случаях уже с 10 дня болезни регистрируются признаки декортикации или децеребрации. Очаговые симптомы поражения ЦНС в остром периоде, как правило, не выявляются. Энцефалит не ограничивается только височными долями, а распространяется и на другие отделы.
Локализованная врожденная ВПГ-инфекция с поражением кожи и слизистых встречается у 20-40% больных неонатальным герпесом при интранатальном инфицировании и характеризуется наряду с типичными везикулярными высыпаниями на коже, поражениями слизистой полости рта (афтозный стоматит у 10%), глаз (у 40% детей-конъюнктивит, кератит, хориоретинит). Осложнениями герпетической инфекции глаз является язва роговицы, атрофия зрительного нерва, слепота. При отсутствии этиотропной терапии у 50-70% новорожденных локализованная форма может привести к генерализации процесса или поражению ЦНС, поэтому неонатальные герпетические везикулярные поражения кожи являются абсолютным показанием для специфического антигерпетического лечения. Локализованная форма характеризуется частым рецидивирующим течением на 1-м году жизни.
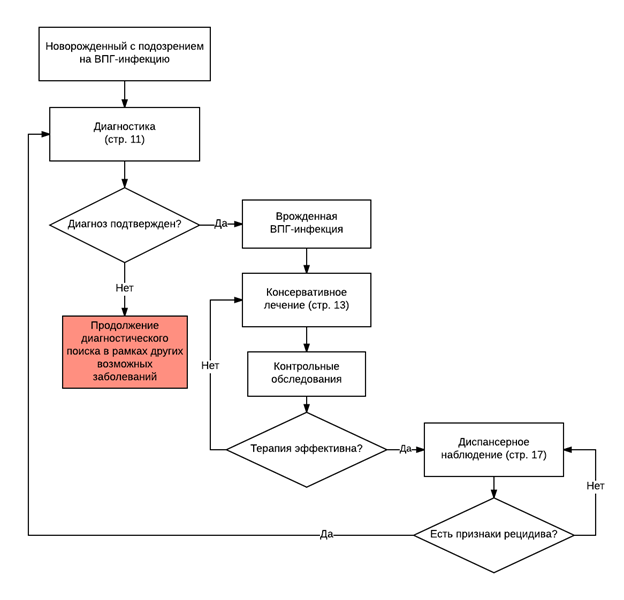
Diagnostics
2,1 Жалобы и.
При осмотре рекомендовано обратить внимание на:• кожные экзантемы и энантемы на слизистых при рождении [4,7];
Уровень убедительности рекомендаций D (уровень достоверности доказательств - 4).
• наличие гепатоспленомегалии [4,7];
Уровень убедительности рекомендаций D (уровень достоверности доказательств - 4).
• бледность кожных покровов [4,7];
Уровень убедительности рекомендаций D (уровень достоверности доказательств - 4).
• желтушность кожных покровов [4,7];
Уровень убедительности рекомендаций D (уровень достоверности доказательств - 4).
• дефицит массы тела к сроку [4,7].
Уровень убедительности рекомендаций D (уровень достоверности доказательств - 4).
2,3 Лабораторная.
Диагностика врожденной ВПГ в антенатальном периоде.• Не рекомендуется проведение беременным инвазивных методов исследования (биопсия ворсин хориона, амниоцентез, кордоцентез) [5].
Уровень убедительности рекомендаций С (уровень достоверности доказательств -3).
Комментарии. Данные методы являются фактором риска развития врожденной ВПГ-инфекции.
• Рекомендованы ультразвуковые исследования плода в режиме скрининга каждые 2-3 недели до 33 недели беременности включительно [6].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 3).
Комментарии. Даже в случае отсутствия при первичном ультразвуковом исследовании плода признаков врожденной ВПГ-инфекции необходимо повторное исследование.
Выявление в ходе ультразвукового мониторинга плода признаков прогрессирования врожденной ВПГ-инфекции может являться показанием для искусственного прерывания беременности по медицинским показаниям. Решение об искусственном прерывании беременности в этом случае должно быть принято беременной женщиной после тщательного консультирования со специалистом врачом-акушером-гинекологом.
Treatment
3,1 Консервативное лечение.
3,1,1 Антенатальная терапия.
Методов антенатальной терапии врожденной ВПГ-инфекции на сегодняшний день не разработано. Лечебные мероприятия в отношении беременных с риском развития этого заболевания изложены в разделе «Профилактика».3,1,2 Постнатальная терапия.
Лечение новорожденных с врожденной ВПГ-инфекцией проводится в стационарных условиях. Настоятельно рекомендуется начать лечение сразу же после постановки предварительного диагноза (включая назначение этиотропной терапии), не дожидаясь результатов этиологической верификации заболевания .Постнатальная этиотропная терапия.
Противовирусная терапия направлена на подавление репликации ВПГ-1 и ВПГ-2.
• Ацикловир** рекомендован в качестве препарата 1-го выбора всем новорожденным, инфицированным ВПГ-1 и ВПГ-2 [4].
Уровень убедительности рекомендаций В (уровень достоверности доказательств-2а).
Комментарии. Оптимально вводить препарат внутривенно медленно в течении часа (предупреждение образования кристаллических преципитатов в почечных канальцах). в физиологическом растворе в дозе 60 мг/кг/сутки доношенным, разделенной на три равных введения через каждые 8 часов Недоношенным с массой тела менее 1500 г- 40мг/кг в сутки на 2 введения с интервалом 12 часов. Длительность лечения 14 суток при локализованной ВПГ-инфекции, 21 и более суток - при остальных клинических формах. После окончания курса внутривенной терапии ацикловиром у детей с герпетическим энцефалитом необходим месячный курс назначения его внутрь 75 мг/кг (разовая доза) 2 раза в сутки.
• Рекомендован интерферон альфа 2-b в комплексной терапии ВПГ-инфекции с высокоактивными антиоксидантами (суппозитории) [7].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2а).
Комментарии. Препарат рекомендован в качестве иммуномодулирующего противовирусного средства в комплексной терапии ВПГ-инфекции новорожденным:
>34 недель по 150 000 МЕ 2 раза/сутки курсом 5 суток. Рекомендованы 2-5 курсов терапии с интервалом между курсами в 5 суток.
<34 недель по 150 000 МЕ 3 раза/сутки курсом 5 суток. Рекомендованы 2-5 курсов терапии с интервалом между курсами в 5 суток.
Постнатальная патогенетическая терапия.
Развитие признаков внутренней гидроцефалии и стойкой внутричерепной гипертензии может стать показанием к хирургическому восстановлению ликвородинамики (шунтирование).
Лечение на амбулаторном этапе проводится специалистами поликлиники (врач-педиатр, врач-инфекционист - обязательно, другие специалисты - при наличии показаний) с учетом установленного окончательного диагноза, рекомендаций родильного дома, специалистов отделения патологии новорожденных, сформулированных в соответствующих выписках, а так же специалистов перинатальных центров или других учреждений, определенных локальными руководящими документами, осуществляющих полноценное обследование и лечение детей, больных врожденными инфекциями).
• Рекомендовано при наличии острого хориоретинита у новорожденных парабульбарное и системное введение препаратов группы глюкокортикостероиды по назначению врача-офтальмолога [8].
Уровень убедительности рекомендаций В (уровень достоверности доказательств - 2а).
Комментарии. Ребенок должен быть переведен в отделение патологии новорожденных (детской многопрофильной больницы, регионального перинатального центра - в зависимости от принятой в регионе практики) в максимально возможные ранние сроки.
Этиотропная терапия должна быть полностью закончена в период пребывания ребенка в стационаре.
Постнатальная симптоматическая терапия, физиотерапия.
• Симптоматическая терапия, физиотерапевтические методы лечения рекомендуются в качестве составляющей части комплексной терапии.
Уровень убедительности рекомендаций D (уровень достоверности доказательств - 4).
Комментарии. Перечень конкретных методик и способы их применения зависят так же от доминирующих клинических проявлений.
Rehabilitation and outpatient treatment
Специфических мероприятий для реабилитации после болезни нет, объем и характер терапии определяются затронутыми органами и системами органов в период болезни.
Prevention
5,1 Профилактика.
Основные мероприятия профилактики ВПГ-инфекции включают выявление серонегативных беременных, доведение до них информации о факторах и способах заражения ВПГ, их лабораторный мониторинг.• Рекомендовано обследование на наличие/отсутствие герпетического поражения родовых путей в каждом триместре беременности методом ПЦР [1].
Уровень убедительности рекомендаций С (уровень достоверности доказательств -3).
• Рекомендовано накануне родов в 36-37 недель проводить ПЦР-5,2 Диспансерное наблюдение.
• Рекомендовано диспансерное наблюдение новорожденных врачом-инфекционистом с контролем анализов крови методом ПЦР к вирусу простого герпеса (или определение титров противогерпетических антител) [4].
Уровень убедительности рекомендаций С (уровень достоверности доказательств - 3).
Criteria for assessing the quality of medical care
| № | Критерии качества | Уровень достоверности доказательств | Уровень убедительности рекомендаций |
| 1 | Выполнено определение генома вируса простого герпеса методом полимеразной цепной реакции, антигенов вируса простого герпеса иммуноцитохимическим методом или методом иммунофлюоресцентного анализа в мазках-отпечатках у беременных | В | 2а |
| 2 | Выполнено определение специфических антител класса M, G (IgM, IgG) к вирусу простого герпеса в крови у беременных и пределение специфических антител класса M, G (IgM, IgG) к вирусу простого герпеса в крови у новорожденных | В | 2а |
| 3 | Выполнены ультразвуковые исследования плода в режиме скрининга каждые 2-3 недели до 33 недели беременности включительно | С | 3 |
References
• вerardi A. Neonatal herpes simplex virus / вerardi A., Lugli L., Rossi с., Guidotti I. et al. J Matern Fetal Neonatal Med. -2011. -Vol. 24, Suppl 1. P. 88-90.
• Maldonado Y.A. Impact of fetal and neonatal viral (and parasitic) infections on later development and disease outcome / Maldonado Y.A. Nestle Nutr. Workshop Ser. Pediatr. Program. -2008. 61. Р. 225-242.
• Sampedro M.A. Diagnosis of congenital infection / Sampedro M.A., Martinez L.A., Teatino , Rodriguez-Granger J. Enferm. Infecc. Microbiol. сlin. 2011. -Vol. 29. Suppl. 5. P. 15-20.
• Заплатников А.Л. Внутриутробные инфекции: диагностика, лечение, профилактика/ А.Л. Заплатников, Л.А. Коровина, М.Ю. Корнеева, А.В. Чебуркин // Медицина неотложных состояний. 2013. Т. 1, - № 48. С. 25-33.
• American сollege of Obstetricians and Gynecologists (ACOG). Management of herpes in pregnancy. Washington (DC): American сollege of Obstetricians and Gynecologists (ACOG); 2007 Jun. (reaffirmed in 2012). Available at http://www.guideline.gov/content.aspx?id=11430&search=herpes+simplexSection420.
• Steiner I. EFNS-ENS guidelines for the use of PCR technology for the diagnosis of infections of the nervous system / Steiner I., Schmutzhard E., Sellner J., сhaudhuri A., Kennedy P.G. Eur J Neurol. -2012. -Vol. 19. 10. -Р.1278-1291.
• Скрипченко Н.В. Диагностика и прогнозирование некоторых врожденных инфекций в системе «беременная-плод-ребенок первого года жизни»/ Скрипченко Н.В., Васильев В.В., Романова Е.С., Ушакова Г.М., Жанарстанова Г.А. Российский вестник перинатологии и педиатрии. -2013. -Т. 58. 3. С. 92-97.
• Whitney R.J. The use of antiviral drugs during the neonatal period / Whitney R.J. // сlin Perinatol. -2012. -Vol. 39. 1. Р. 69-81.
• Maldonado Y.A. Impact of fetal and neonatal viral (and parasitic) infections on later development and disease outcome / Maldonado Y.A. Nestle Nutr. Workshop Ser. Pediatr. Program. -2008. 61. Р. 225-242.
• Sampedro M.A. Diagnosis of congenital infection / Sampedro M.A., Martinez L.A., Teatino , Rodriguez-Granger J. Enferm. Infecc. Microbiol. сlin. 2011. -Vol. 29. Suppl. 5. P. 15-20.
• Заплатников А.Л. Внутриутробные инфекции: диагностика, лечение, профилактика/ А.Л. Заплатников, Л.А. Коровина, М.Ю. Корнеева, А.В. Чебуркин // Медицина неотложных состояний. 2013. Т. 1, - № 48. С. 25-33.
• American сollege of Obstetricians and Gynecologists (ACOG). Management of herpes in pregnancy. Washington (DC): American сollege of Obstetricians and Gynecologists (ACOG); 2007 Jun. (reaffirmed in 2012). Available at http://www.guideline.gov/content.aspx?id=11430&search=herpes+simplexSection420.
• Steiner I. EFNS-ENS guidelines for the use of PCR technology for the diagnosis of infections of the nervous system / Steiner I., Schmutzhard E., Sellner J., сhaudhuri A., Kennedy P.G. Eur J Neurol. -2012. -Vol. 19. 10. -Р.1278-1291.
• Скрипченко Н.В. Диагностика и прогнозирование некоторых врожденных инфекций в системе «беременная-плод-ребенок первого года жизни»/ Скрипченко Н.В., Васильев В.В., Романова Е.С., Ушакова Г.М., Жанарстанова Г.А. Российский вестник перинатологии и педиатрии. -2013. -Т. 58. 3. С. 92-97.
• Whitney R.J. The use of antiviral drugs during the neonatal period / Whitney R.J. // сlin Perinatol. -2012. -Vol. 39. 1. Р. 69-81.
Applications
Приложение А1.
Состав рабочей группы.• Васильев В.В. - профессор, доктор медицинских наук, руководитель отдела врожденной инфекционной патологии - ведущий научный сотрудник ФГБУ НИИ детских инфекций ФМБА России, профессор кафедры инфекционных болезней ГБОУ ВПО СЗГМУ им. И.И. Мечникова.
• Володин Н.Н. - академик РАН, профессор, доктор медицинских наук, Президент Российской ассоциации специалистов перинатальной медицины, ФГБУ «Федеральный научный клинический центр детской гематологии, онкологии и иммунологии имени Дмитрия Рогачева» Минздрава России.
• Горшков Д.А. - врач реаниматолог отделения реанимации новорожденных ФБГУ «СЗФМИЦ им. В.А. Алмазова».
• Иванов Д.О. - доктор медицинских наук, профессор, главный внештатный специалист МЗ РФ по неонатологии, и.о. ректора ФГБОУ ВО «Санкт-Петербургский государственный педиатрический медицинский университет» Минздрава России, член Российской ассоциации специалистов перинатальной медицины.
• Лобзин Ю.В. - академик РАН, профессор, доктор медицинских наук, директор ФГБУ НИИ детских инфекций ФМБА России.
• Петренко Ю.В. - главный неонатолог СЗФО России, проректор по лечебной работе СПб ГПМУ, член Российской ассоциации специалистов перинатальной медицины.
• Федосеева Т.А. - старший научный сотрудник НИЛ физиологии и патологии новорожденных института перинатологии и педиатрии ФБГУ «СЗФМИЦ им. В.А. Алмазова, член Российской ассоциации специалистов перинатальной медицины.
Конфликт интересов. Все члены Рабочей группы подтвердили отсутствие финансовой поддержки/конфликта интересов, о которых необходимо сообщить.
Приложение А2.
Методология разработки клинических рекомендаций.Целевая аудитория данных клинических рекомендаций. Специалисты, имеющие высшее медицинское образование по специальностям:
• педиатрия;
• неонатология;
• акушерство и гинекология.
Методология.
Методы, использованные для сбора/селекции доказательств: поиск в электронных базах данных.
Описание методов, использованных для сбора/селекции доказательств: доказательной базой для рекомендаций являются публикации, вошедшие в Кохрановскую библиотеку, базы данных EMBASE и MEDLINE, электронную библиотеку (www.elibrary.ru). Глубина поиска составляла 5 лет.
Методы, использованные для оценки качества и силы доказательств:
• консенсус экспертов;
• оценка значимости в соответствии с рейтинговой схемой (табл. П.1, П.2).
Методы, использованные для анализа доказательств:
• обзоры опубликованных мета-анализов;
• систематические обзоры с таблицами доказательств.
Описание методов, использованных для анализа доказательств.
При отборе публикаций, как потенциальных источников доказательств, использованная в каждом исследовании методология изучается для того, чтобы убедиться в ее валидности. Результат изучения влияет на уровень доказательств, присваиваемый публикации, что в свою очередь влияет на силу вытекающих из нее рекомендаций.
Методологическое изучение базируется на нескольких ключевых вопросах, которые сфокусированы на тех особенностях дизайна исследования, которые оказывают существенное влияние на валидность результатов и выводов. Эти ключевые вопросы могут варьировать в зависимости от типов исследований, и применяемых вопросников, используемых для стандартизации процесса оценки публикаций.
На процессе оценки, несомненно, может сказываться и субъективный фактор. Для минимизации потенциальных ошибок каждое исследование оценивалось независимо, по меньшей мере, двумя независимыми членами рабочей группы. Какие-либо различия в оценках обсуждались уже всей группой в полном составе. При невозможности достижения консенсуса, привлекался независимый эксперт.
Таблицы доказательств заполнялись членами рабочей группы.
Методы, использованные для формулирования рекомендаций: консенсус экспертов.
Метод валидизации рекомендаций:
• внешняя экспертная оценка;
• внутренняя экспертная оценка.
Описание метода валидизации рекомендаций:
Настоящие рекомендации в предварительной версии были рецензированы независимыми экспертами, которых попросили прокомментировать, прежде всего, то, насколько интерпретация доказательств, лежащих в основе рекомендаций, доступна для понимания. Получены комментарии со стороны врачей первичного звена и участковых терапевтов в отношении доходчивости изложения рекомендаций и их оценки важности рекомендаций, как рабочего инструмента повседневной практики.
Предварительная версия была также направлена рецензенту, не имеющему медицинского образования, для получения комментариев, с точки зрения перспектив пациентов.
Комментарии, полученные от экспертов, тщательно систематизировались и обсуждались председателем и членами рабочей группы. Каждый пункт обсуждался, и вносимые в результате этого изменения в рекомендации регистрировались. Если же изменения не вносились, то регистрировались причины отказа от внесения изменений.
Проект рекомендаций был рецензирован также независимыми экспертами, которых попросили прокомментировать, прежде всего, доходчивость и точность интерпретации доказательной базы, лежащей в основе рекомендаций.
Таблица П.1 - Уровни достоверности доказательств в соответствии с международными критериями.
| Уровень достоверности | Тип данных |
| 1a | Мета-анализ рандомизированных контролируемых исследований |
| 1b | По крайней мере, 1 рандомизированное контролируемое исследование |
| 2a | По меньшей мере, 1 контролируемое исследование без рандомизации |
| 2b | По крайней мере, 1 квази-экспериментальное исследование |
| 3 | Описательные исследования, такие как сравнительные исследования, корреляционные исследования или случай-контроль исследования |
| 4 | Отчет экспертного комитета или мнение и/или клинический опыт призванного авторитета |
Таблица П.2 - Уровни убедительности рекомендаций.
| Уровень убедительности | Основание рекомендации |
| A | Уровень доказательства 1 |
| в | Уровень доказательства 2 или экстраполированные рекомендации уровня доказательства 1 |
| с | Уровень доказательства 3 или экстраполированные рекомендации уровней доказательства 1 или 2 |
| D | Уровень доказательства 4 или экстраполированные рекомендации уровней доказательства 2 или 3 |
Порядок обновления клинических рекомендаций.
Механизм обновления клинических рекомендаций предусматривает их систематическую актуализацию - не реже чем один раз в три года или при появлении новой информации о тактике ведения пациентов с данным заболеванием. Решение об обновлении принимает МЗ РФ на основе предложений, представленных медицинскими некоммерческими профессиональными организациями. Сформированные предложения должны учитывать результаты комплексной оценки лекарственных препаратов, медицинских изделий, а также результаты клинической апробации.
Приложение А3.
Связанные документы.• Методическое письмо Минздравсоцразвития РФ от 21,04,2010 N 15-4/10/2-3204 «Первичная и реанимационная помощь новорожденным детям».
• Порядок оказания медицинской помощи по профилю «Акушерство и гинекология (за исключением использования вспомогательных репродуктивных технологий)»( Приказ Министерства здравоохранения РФ от 1 ноября 2012 г. 572н).
• Порядок оказания медицинской помощи по профилю «неонатология»( Приказ Министерства здравоохранения РФ от 15 ноября 2012 г. N 921н).
• Международная классификация болезней, травм и состояний, влияющих на здоровье, 10-го пересмотра (МКБ-10) (Всемирная организация здравоохранения) 1994.
• Номенклатура медицинских услуг (Министерство здравоохранения и социального развития Российской Федерации) 2011.
• Федеральный закон «Об основах охраны здоровья граждан в Российской Федерации» от 21,11,2011 № 323 Ф3.
• Перечень жизненно необходимых и важнейших лекарственных препаратов на 2016 г. Распоряжение Правительства РФ от 26,12,2015 № 2724-р.
Приложение В.
Информация для пациентов.Врожденная форма герпес вируса - это последствие внутриутробного инфицирования плода. Диагноз устанавливается в первые месяцы жизни. Клинические проявления генитального герпеса наблюдают только у 5% инфицированных.
У недоношенных врождённая герпетическая инфекция (ВГИ) встречается в 4 раза чаще, чем у доношенных. Наиболее высокий риск развития герпетической инфекции у новорождённого наблюдают в случаях проявления генитального герпеса у беременной незадолго до родов (в пределах 1 месяца).
Источником инфекции для беременной служит больной или вирусоноситель. Пути передачи: контактный, половой и воздушно- капельный. Возможно антенатальное (около 5% случаев), чаще - интранатальное инфицирование при контакте с выделениями из половых путей матери. Женщин с первичным клиническим эпизодом герпеса менее чем за 6 недель до родов необходимо разрешать путём кесарева сечения. Инкубационный период при интранатальном заражении составляет 3-14 дней. Ребенок в утробе матери, зараженный в первом триместре беременности, часто погибает до рождения. Однако если этого не происходит, степень нанесенного вирусом вреда может быть очень велика. Симптомы у новорожденного могут проявляться в виде пороков развития, патологии сердца, печени, увеличение селезенки. Возможна хориоретинит, задержка психического развития, церебральный паралич, мышечная слабость. Дети с врожденной герептической инфекцией рождаются с задержкой внутриутробного развития, недоношенными.
Симптомы герпетической инфекции у беременных.
При заражении половым путем первичной герпетической инфекцией после 4- 5 дней инкубационного периода на коже и слизистой оболочке половых органов появляются эритематозные папулы, которые трансформируются в пузырьки различного диаметра. Через 2 - 3 дня пузырьки вскрываются с образованием болезненных эрозий, которые через неделю подсыхают. С момента появления первых пузырьков в течение 12 дней может быть выявлен вирус. Помимо болей, нередко наблюдаются зуд, выделения из влагалища и мочеиспускательного канала, а также дизурия. Паховые лимфатические узлы часто увеличены с обеих сторон, и у 2/3 первично инфицированных пациенток развиваются такие симптомы, как недомогание, субфебрильная температура и миалгии. В 10-15 % случаев возможно развитие синдрома острой задержки мочи и более чем в 25 % случаев - асептического менингита. Заболевание заканчивается самостоятельно через 7-10 дней, часто наблюдаются рецидивы. Вирус переходит в латентное состояние в пояснично-крестцовых сенсорных узлах и периодически реактивируется, что может привести к распространению заболевания даже при отсутствии клинических проявлений.
Минздрав России 2016.