Description
Деформации пальцев стопы наблюдаются при плоскостопии, аномалиях развития, некоторых воспалительных, дегенеративных, эндокринных, наследственных заболеваниях. Это вызвано отеком, изменением формы, длины и расположения фаланг, перестройкой или разрастанием костей в области суставов. Он может быть односторонним или двусторонним, локальным или распространенным. Часто сочетается с деформациями стопы. Причина патологии определяется на основании данных обследования, результатов рентгенографии, плантографии, КТ, МРТ и других методик. Тактика лечения зависит от типа выявленного заболевания.
Additional facts
Следующие травмы сопровождаются деформациями:
• Синяк. Изменение внешнего вида пальца вызвано отеком мягких тканей. Отмечаются болезненность, цианоз, иногда кровоизлияния. Все симптомы исчезают в течение 1-2 недель.
• Перелом. Деформация особенно заметна при смещении отломков, фаланга изогнута под углом, реже укорачивается. При переломах без смещения внешние изменения связаны только с отеком, поэтому такую травму можно спутать с синяком. Отличительная особенность перелома - боль при осевой нагрузке.
• Вывих. Палец резко деформируется в проекции сустава. Движение невозможно, попытка двигаться в пораженном суставе сопровождается пружинным сопротивлением.
• Обморожение. После согревания пальцы резко опухают, становятся пурпурно-синюшными. Иногда появляются пузыри. Больного беспокоят нарастающие жгучие боли. Отсутствие боли, почернения - признак сильного обморожения с некрозом тканей.
У пациентов с артритом на ранней стадии деформация вызвана отеком, а затем изменениями костно-суставных структур пальцев стопы. Симптом выявляется при следующих видах артрита:
• Ревматоидный. Нижние конечности страдают меньше, чем верхние, пальцы поражаются симметрично. Боли усиливаются днем, ночью, лучше утром. Определяется припухлость сустава, со временем образуются молотковидные или когтеобразные деформации.
• Псориатический. Дистальный артрит связан с изменениями кожи. Из-за осевого воспаления пальцы приобретают колбасный вид. Поражение асимметрично. Ограничения на сгибание преобладают.
• Подагра. Страдает 1 плюснефаланговый сустав. Заболевание носит приступообразный характер. Внезапно появляется невыносимая боль, выраженный отек, повышенная местная температура. Пораженный участок становится ярко-красным.
При неспецифическом инфекционном полиартрите после острых инфекционных заболеваний выявляется кратковременная деформация на фоне отеков. Посттравматический артрит развивается после растяжений и переломов, носит хронический характер и затрагивает единственный сустав. Хроническое течение характерно и для артрита, вызванного перегрузкой стоп из-за лишнего веса, но в таких случаях наблюдаются не одно-, а полиартикулярные. Пальцы балерин - это особый вид деформации на фоне перегрузок.
Деформации, связанные с изменением количества, формы и размера пальцев, часто сочетаются с аналогичными аномалиями верхних конечностей, включая следующие пороки развития:
• Эктродактилия. Отмечается недоразвитие или отсутствие одного или нескольких пальцев. Возможное недоразвитие плюсневых костей. Из-за частого расщепления по средней линии ступня может напоминать крабовую лапу.
• Синдактилия. Один или несколько пальцев полностью или частично срослись вместе. Простая синдактилия характеризуется сращением неизмененных пальцев, сложная синдактилия - сочетанием с другими пороками развития: укорочением, вращением, увеличением, уменьшением количества фаланг.
• Брахидактилия. Укорочение одной или нескольких фаланг. Он может дополняться радиальным отклонением фаланг, сращением фаланг между собой, деформацией ногтевой пластины, недоразвитием костей плюсны.
• Полидактилия. Это вызвано появлением рудиментарных, дополнительных (раздвоенных) или полноценных пальцев. Часто обнаруживаются и другие отклонения.
• Клинодактилия. Искривление пальцев или искажение их положения относительно оси конечности. Обычно симметричный. В большинстве случаев на ногах имеется незначительный эстетический дефект, не требующий специальной коррекции. Клинодактилия большого пальца - признак фибродисплазии.
Вышеуказанные врожденные аномалии развития ног могут возникать изолированно, сочетаться с другими родинками эмбриогенеза и наблюдаться при следующих наследственных заболеваниях:
• Синдром Рассела-Сильвера. Синдактилия 1-2 пальца.
• Синдром Дауна. Отмечалась брахидактилия, большое расстояние между 1 и 2 пальцами.
• Синдром Андерсена. Брахидактилия характерна. Возможно искривление, анастомоз пальцев.
• Атаксия Фридрейха. Деформации могут быть врожденными, вызванными плоскостопием, косолапостью и неврологическими нарушениями.
• Синдром Пфайффера. В легких случаях определяется расширение основных фаланг. Синдактилия встречается у многих пациентов.
В отличие от перечисленных выше патологий, при болезни Олиера деформации появляются не в матке, а в первое десятилетие жизни. Из-за неравномерного роста, образования очагов хрящевой ткани пальцы укорачиваются или искривляются, покрываются шаровидными «вздутиями».
Из-за перераспределения нагрузки форма пальцев стопы изменяется при всех деформациях стопы, включая косолапость, вогнутую, конскую и пяточную стопу. Самая распространенная деформация - поперечное плоскостопие, поэтому с данной патологией связаны самые известные приобретенные нарушения:
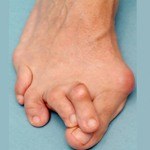
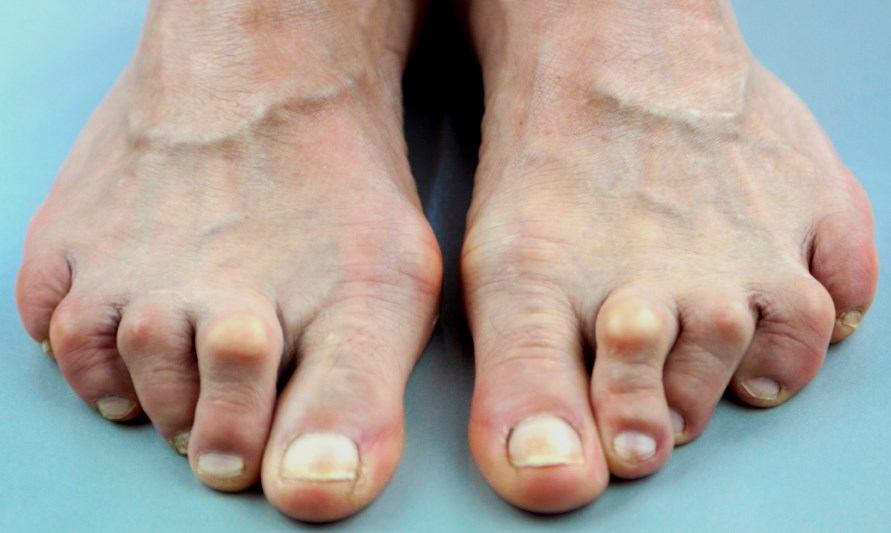
• Hallux valgus. Прогиб 1 пальца чаще носит двусторонний характер с некоторой асимметрией. С возрастом прогрессирует. Осложнен артрозом, ограничением подвижности 1 плюснефалангового сустава.
• Забейте пальцы. Часто обнаруживается одновременно с вальгусной деформацией большого пальца стопы. Деформация вызвана давлением согнутого пальца и дисбалансом в мышцах. Как правило, поражаются 2, реже - 3 пальца. Основная фаланга не согнута, дистальная фаланга согнута. Вначале палец пассивно устанавливается в правильное положение, затем деформация фиксируется.
• Пальцы, похожие на когтистые. Как и в предыдущем случае, существует дисбаланс между тракцией разгибателя и сгибателя. Деформированы несколько пальцев. Патология усугубляется нарушением местного кровообращения при сосудистых, эндокринных, метаболических нарушениях.
Остеоартроз чаще всего развивается в пожилом возрасте. Может возникнуть после травмы. Сопровождает другие деформации. Внешний вид пораженных суставов меняется в течение нескольких лет из-за разрастания костей, при обострениях усугубляется отеком из-за воспаления мягких тканей. На фоне артроза первого плюснефалангового сустава иногда образуется ригидный большой палец стопы. В этом случае внешние изменения сочетаются со значительным ограничением движений, затрудняющих ходьбу.
Развивается на фоне поражения периферических нервов. Наиболее распространенный нейроостеоартрит - это тип диабетической стопы, называемый диабетической артропатией. В начальной стадии деформации вызваны отеками. Затем в результате изменения строения костей и суставов пальцы становятся когтистыми. Другие патологии, при которых может развиться нейроостеоартропатия, включают:
• токсическая нейропатия у больных алкоголизмом, другими хроническими отравлениями;
• состояние после травмы спинного мозга;
• полиомиелит;
• нервный сифилис;
• сирингомиелия;
• проказа.
Панариций реже поражает ноги, чем руки. В остром периоде деформации наблюдаются при всех формах патологии, вызванных отеками, скоплением гноя. В случае глубоких форм панариция (суставных, костных, сухожильных) причиной изменения внешнего вида голени является оплавление сухожилий и твердых структур. В результате часто образуются обширные рубцы, контрактуры и жесткость, вызывающие необратимые большие деформации.
• Синяк. Изменение внешнего вида пальца вызвано отеком мягких тканей. Отмечаются болезненность, цианоз, иногда кровоизлияния. Все симптомы исчезают в течение 1-2 недель.
• Перелом. Деформация особенно заметна при смещении отломков, фаланга изогнута под углом, реже укорачивается. При переломах без смещения внешние изменения связаны только с отеком, поэтому такую травму можно спутать с синяком. Отличительная особенность перелома - боль при осевой нагрузке.
• Вывих. Палец резко деформируется в проекции сустава. Движение невозможно, попытка двигаться в пораженном суставе сопровождается пружинным сопротивлением.
• Обморожение. После согревания пальцы резко опухают, становятся пурпурно-синюшными. Иногда появляются пузыри. Больного беспокоят нарастающие жгучие боли. Отсутствие боли, почернения - признак сильного обморожения с некрозом тканей.
У пациентов с артритом на ранней стадии деформация вызвана отеком, а затем изменениями костно-суставных структур пальцев стопы. Симптом выявляется при следующих видах артрита:
• Ревматоидный. Нижние конечности страдают меньше, чем верхние, пальцы поражаются симметрично. Боли усиливаются днем, ночью, лучше утром. Определяется припухлость сустава, со временем образуются молотковидные или когтеобразные деформации.
• Псориатический. Дистальный артрит связан с изменениями кожи. Из-за осевого воспаления пальцы приобретают колбасный вид. Поражение асимметрично. Ограничения на сгибание преобладают.
• Подагра. Страдает 1 плюснефаланговый сустав. Заболевание носит приступообразный характер. Внезапно появляется невыносимая боль, выраженный отек, повышенная местная температура. Пораженный участок становится ярко-красным.
При неспецифическом инфекционном полиартрите после острых инфекционных заболеваний выявляется кратковременная деформация на фоне отеков. Посттравматический артрит развивается после растяжений и переломов, носит хронический характер и затрагивает единственный сустав. Хроническое течение характерно и для артрита, вызванного перегрузкой стоп из-за лишнего веса, но в таких случаях наблюдаются не одно-, а полиартикулярные. Пальцы балерин - это особый вид деформации на фоне перегрузок.
Деформации, связанные с изменением количества, формы и размера пальцев, часто сочетаются с аналогичными аномалиями верхних конечностей, включая следующие пороки развития:
• Эктродактилия. Отмечается недоразвитие или отсутствие одного или нескольких пальцев. Возможное недоразвитие плюсневых костей. Из-за частого расщепления по средней линии ступня может напоминать крабовую лапу.
• Синдактилия. Один или несколько пальцев полностью или частично срослись вместе. Простая синдактилия характеризуется сращением неизмененных пальцев, сложная синдактилия - сочетанием с другими пороками развития: укорочением, вращением, увеличением, уменьшением количества фаланг.
• Брахидактилия. Укорочение одной или нескольких фаланг. Он может дополняться радиальным отклонением фаланг, сращением фаланг между собой, деформацией ногтевой пластины, недоразвитием костей плюсны.
• Полидактилия. Это вызвано появлением рудиментарных, дополнительных (раздвоенных) или полноценных пальцев. Часто обнаруживаются и другие отклонения.
• Клинодактилия. Искривление пальцев или искажение их положения относительно оси конечности. Обычно симметричный. В большинстве случаев на ногах имеется незначительный эстетический дефект, не требующий специальной коррекции. Клинодактилия большого пальца - признак фибродисплазии.
Вышеуказанные врожденные аномалии развития ног могут возникать изолированно, сочетаться с другими родинками эмбриогенеза и наблюдаться при следующих наследственных заболеваниях:
• Синдром Рассела-Сильвера. Синдактилия 1-2 пальца.
• Синдром Дауна. Отмечалась брахидактилия, большое расстояние между 1 и 2 пальцами.
• Синдром Андерсена. Брахидактилия характерна. Возможно искривление, анастомоз пальцев.
• Атаксия Фридрейха. Деформации могут быть врожденными, вызванными плоскостопием, косолапостью и неврологическими нарушениями.
• Синдром Пфайффера. В легких случаях определяется расширение основных фаланг. Синдактилия встречается у многих пациентов.
В отличие от перечисленных выше патологий, при болезни Олиера деформации появляются не в матке, а в первое десятилетие жизни. Из-за неравномерного роста, образования очагов хрящевой ткани пальцы укорачиваются или искривляются, покрываются шаровидными «вздутиями».
Из-за перераспределения нагрузки форма пальцев стопы изменяется при всех деформациях стопы, включая косолапость, вогнутую, конскую и пяточную стопу. Самая распространенная деформация - поперечное плоскостопие, поэтому с данной патологией связаны самые известные приобретенные нарушения:
• Hallux valgus. Прогиб 1 пальца чаще носит двусторонний характер с некоторой асимметрией. С возрастом прогрессирует. Осложнен артрозом, ограничением подвижности 1 плюснефалангового сустава.
• Забейте пальцы. Часто обнаруживается одновременно с вальгусной деформацией большого пальца стопы. Деформация вызвана давлением согнутого пальца и дисбалансом в мышцах. Как правило, поражаются 2, реже - 3 пальца. Основная фаланга не согнута, дистальная фаланга согнута. Вначале палец пассивно устанавливается в правильное положение, затем деформация фиксируется.
• Пальцы, похожие на когтистые. Как и в предыдущем случае, существует дисбаланс между тракцией разгибателя и сгибателя. Деформированы несколько пальцев. Патология усугубляется нарушением местного кровообращения при сосудистых, эндокринных, метаболических нарушениях.
Остеоартроз чаще всего развивается в пожилом возрасте. Может возникнуть после травмы. Сопровождает другие деформации. Внешний вид пораженных суставов меняется в течение нескольких лет из-за разрастания костей, при обострениях усугубляется отеком из-за воспаления мягких тканей. На фоне артроза первого плюснефалангового сустава иногда образуется ригидный большой палец стопы. В этом случае внешние изменения сочетаются со значительным ограничением движений, затрудняющих ходьбу.
Развивается на фоне поражения периферических нервов. Наиболее распространенный нейроостеоартрит - это тип диабетической стопы, называемый диабетической артропатией. В начальной стадии деформации вызваны отеками. Затем в результате изменения строения костей и суставов пальцы становятся когтистыми. Другие патологии, при которых может развиться нейроостеоартропатия, включают:
• токсическая нейропатия у больных алкоголизмом, другими хроническими отравлениями;
• состояние после травмы спинного мозга;
• полиомиелит;
• нервный сифилис;
• сирингомиелия;
• проказа.
Панариций реже поражает ноги, чем руки. В остром периоде деформации наблюдаются при всех формах патологии, вызванных отеками, скоплением гноя. В случае глубоких форм панариция (суставных, костных, сухожильных) причиной изменения внешнего вида голени является оплавление сухожилий и твердых структур. В результате часто образуются обширные рубцы, контрактуры и жесткость, вызывающие необратимые большие деформации.
Diagnostics
Чаще всего к установлению причины деформации дистального отдела ног привлекаются врачи-ортопеды-травматологи. По показаниям пациентов направляют к ортопедам, ревматологам и другим специалистам. Программа обследования может включать следующие диагностические процедуры:
• Собеседование, внешний осмотр. Специалист устанавливает, когда и при каких обстоятельствах появилась деформация, выявляет внешние изменения, оценивает подвижность суставов, определяет частоту пульса и оценивает чувствительность стопы.
• Рентгенография. Учитывая особенности патологии, может быть назначена рентгенография пальцев рук или всей стопы. При необходимости делайте фото платно. Метод визуализирует травматические повреждения, плоскостопие, артрозы, хронические артриты, глубокие формы язвы.
• Плантография. Позволяет диагностировать плоские продольные и поперечные стопы, выявлять вальгусную и варусную деформации стопы. Для увеличения информативности его можно дополнить подометрикой, подографией.
• Лабораторные тесты. Их назначают для определения маркеров ревматизма, нарушений обмена веществ и признаков воспаления, а также для изучения микрофлоры.
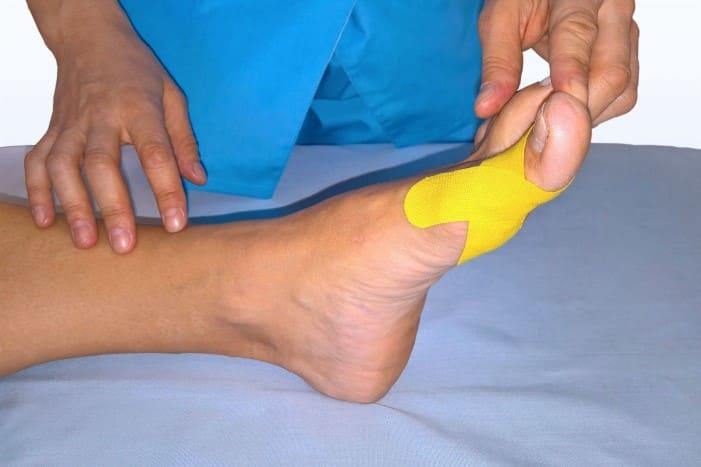
Кинезиотейпирование.
• Собеседование, внешний осмотр. Специалист устанавливает, когда и при каких обстоятельствах появилась деформация, выявляет внешние изменения, оценивает подвижность суставов, определяет частоту пульса и оценивает чувствительность стопы.
• Рентгенография. Учитывая особенности патологии, может быть назначена рентгенография пальцев рук или всей стопы. При необходимости делайте фото платно. Метод визуализирует травматические повреждения, плоскостопие, артрозы, хронические артриты, глубокие формы язвы.
• Плантография. Позволяет диагностировать плоские продольные и поперечные стопы, выявлять вальгусную и варусную деформации стопы. Для увеличения информативности его можно дополнить подометрикой, подографией.
• Лабораторные тесты. Их назначают для определения маркеров ревматизма, нарушений обмена веществ и признаков воспаления, а также для изучения микрофлоры.
Кинезиотейпирование.
Classification
Пациентам с травматическими повреждениями, воспалительными заболеваниями показаны в покое, приподнятом положении конечности. В случае травмы к месту травмы прикладывают холод. При переломах и вывихах проводят временную иммобилизацию с помощью шины или специальной повязки.
При обморожении накладывается многослойная сухая повязка, естественным образом согревающая пораженные участки. Категорически запрещается греть ноги в горячей воде или пользоваться грелкой, так как это может усугубить повреждение тканей. При некоторых патологиях можно применять местные противовоспалительные и обезболивающие и обезболивающие.
При обморожении накладывается многослойная сухая повязка, естественным образом согревающая пораженные участки. Категорически запрещается греть ноги в горячей воде или пользоваться грелкой, так как это может усугубить повреждение тканей. При некоторых патологиях можно применять местные противовоспалительные и обезболивающие и обезболивающие.
Treatment
При травмах проводят репозицию вывиха или перелома, накладывают гипсовую повязку на ногу или фиксируют больной палец к здоровому. В зависимости от особенностей патологического процесса при лечении пациентов с деформациями пальцев рук используются следующие консервативные методы:
• Защитный режим. Может включать ограничение нагрузки, использование ортопедических изделий, костылей, трости.
• Медикаментозная терапия. При болях, признаках воспаления рекомендуются НПВП, при инфекционных процессах проводится антибактериальная терапия. Пациентам с сахарным диабетом показаны гипогликемические средства или инъекции инсулина.
• Немедикаментозные методы. Массаж, лечебная физкультура играют важную роль в лечении многих деформаций пальцев. Пациентам назначают УВЧ, лазеротерапию, магнитотерапию и другие физиотерапевтические процедуры.
При патологиях, сопровождающихся деформациями пальцев рук, выполняются следующие операции:
• Травмы. Фиксация отломков иглами, удаление участков некроза и ампутация пальцев при отморожении.
• Аномалии развития. Операция по поводу синдактилии, удаление дополнительных пальцев при полидактилии, пластические вмешательства при эктродактилии.
• Деформация стопы. Операции по поводу вальгусной деформации стопы, резекция молотковых пальцев стопы.
• Местные инфекции. вскрытие преступника.
При плохо свариваемых переломах, остеоартрозе, тяжелых контрактурах и анкилозах различного происхождения для восстановления функций стопы проводят артропластику пальца.
• Защитный режим. Может включать ограничение нагрузки, использование ортопедических изделий, костылей, трости.
• Медикаментозная терапия. При болях, признаках воспаления рекомендуются НПВП, при инфекционных процессах проводится антибактериальная терапия. Пациентам с сахарным диабетом показаны гипогликемические средства или инъекции инсулина.
• Немедикаментозные методы. Массаж, лечебная физкультура играют важную роль в лечении многих деформаций пальцев. Пациентам назначают УВЧ, лазеротерапию, магнитотерапию и другие физиотерапевтические процедуры.
При патологиях, сопровождающихся деформациями пальцев рук, выполняются следующие операции:
• Травмы. Фиксация отломков иглами, удаление участков некроза и ампутация пальцев при отморожении.
• Аномалии развития. Операция по поводу синдактилии, удаление дополнительных пальцев при полидактилии, пластические вмешательства при эктродактилии.
• Деформация стопы. Операции по поводу вальгусной деформации стопы, резекция молотковых пальцев стопы.
• Местные инфекции. вскрытие преступника.
При плохо свариваемых переломах, остеоартрозе, тяжелых контрактурах и анкилозах различного происхождения для восстановления функций стопы проводят артропластику пальца.