Другие названия и синонимы
Rapidly progressive glomerulonephritis, Подострый гломерулонефрит, Экстракапиллярный гломерулонефрит с полулуниями.
Описание
Быстропрогрессирующий гломерулонефрит. Это агрессивно протекающее поражение клубочкового аппарата, сопровождающееся образованием клеточных полулуний более чем в половине почечных клубочков. Проявляется клиникой нефритического синдрома: гематурия, протеинурия, олигурия, отеки, артериальная гипертензия. Почечная недостаточность развивается в течение периода от нескольких дней до недель или месяцев. Диагноз поставлен по результатам анализов крови и мочи, УЗИ почек, гистологического биоптата. Для лечения применяют глюкокортикоиды, цитостатики, плазмаферез, гемодиализ, трансплантацию почки.
|
|
Дополнительные факты
Быстропрогрессирующий гломерулонефрит (БПГН, подострый, экстракапиллярный серповидный гломерулонефрит) - злокачественная гломерулопатия, приводящая к быстрому снижению функции почек. Доля БПГН среди всех форм гломерулонефрита составляет 2-10%. Встречается во всех возрастных группах, чаще всего у людей в возрасте от 20 до 50 лет. Распределение по возрасту и полу коррелирует с этиологией. Необходимость своевременного распознавания быстропрогрессирующего гломерулонефрита связана с формированием терминальной стадии почечной недостаточности и зависимостью больных от диализной терапии.
Причины
Быстро прогрессирующий гломерулонефрит может иметь инфекционную, аутоиммунную или неопластическую этиологию. В ряде случаев быстро прогрессирующее течение приобретает первичный гломерулонефрит (IgA-нефропатия, мезангиокапиллярный ГН). Иногда БПГН развивается без видимых причин (идиопатический вариант). Основными этиологическими факторами подострой гломерулопатии являются:
• Инфекционное заболевание. Чаще всего БПГН является следствием острого постстрептококкового гломерулонефрита, вызванного нефрогенными штаммами β-гемолитических стрептококков группы А. Описаны наблюдения, когда быстропрогрессирующему гломерулонефриту предшествуют вирусные (гепатит С) и паразитарные инфекции, подострый эндокардит и сепсис.
• Системные заболевания. В большинстве случаев БПГН проявляется на фоне аутоиммунных патологий: системной красной волчанки, криоглобулинемии, системных васкулитов (геморрагический, микроскопический полиангиит, гранулематоз Вегенера), синдрома Гудпасчера.
• Злокачественные опухоли. В редких случаях быстропрогрессирующий гломерулонефрит сочетается с лимфопролиферативными заболеваниями: хроническим лимфолейкозом, лимфомой.
• Инфекционное заболевание. Чаще всего БПГН является следствием острого постстрептококкового гломерулонефрита, вызванного нефрогенными штаммами β-гемолитических стрептококков группы А. Описаны наблюдения, когда быстропрогрессирующему гломерулонефриту предшествуют вирусные (гепатит С) и паразитарные инфекции, подострый эндокардит и сепсис.
• Системные заболевания. В большинстве случаев БПГН проявляется на фоне аутоиммунных патологий: системной красной волчанки, криоглобулинемии, системных васкулитов (геморрагический, микроскопический полиангиит, гранулематоз Вегенера), синдрома Гудпасчера.
• Злокачественные опухоли. В редких случаях быстропрогрессирующий гломерулонефрит сочетается с лимфопролиферативными заболеваниями: хроническим лимфолейкозом, лимфомой.
Патогенез
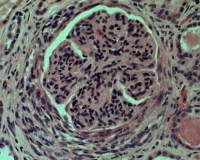
Группа быстропрогрессирующих гломерулонефритов этиологически и морфологически неоднородна. Отличительным гистологическим признаком БПГН является наличие в большинстве клубочков клеточных отложений - полулуний, частично или полностью заполняющих пространство капсулы Шумлянского-Боумена.
Они образуются в результате повреждения стенок почечных капилляров иммунными комплексами, антителами к базальной мембране клубочков (АТ к ГМБ), антителами к нейрофильной цитоплазме (АНЦА). Полумесяцы состоят из пролиферирующего эпителия пристеночного листка капсулы, фибрина, макрофагов, моноцитов. В результате уменьшается количество функциональных клеток в клубочках и развивается некроз клубочков.
Со временем стадия диффузного отека и воспалительного инфильтрата сменяется серповидным фиброзным процессом. В нем участвуют профиброгенные цитокины, ТФР-бета, фибробласты, фибриноген. Развивается серповидный фиброз, мембрана клубочков утолщается, паренхима почек склерозируется и теряет свою функциональность.
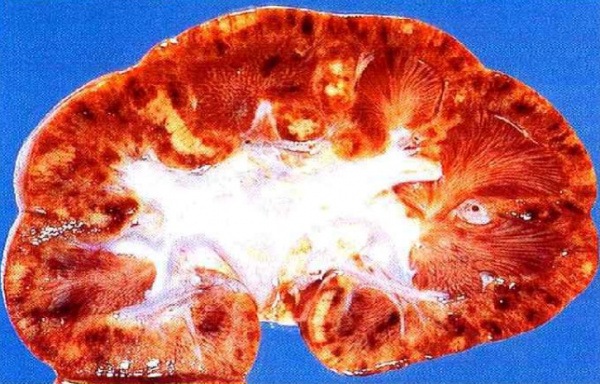
Почка с быстро прогрессирующим гломерулонефритом (неочищенный образец).
Они образуются в результате повреждения стенок почечных капилляров иммунными комплексами, антителами к базальной мембране клубочков (АТ к ГМБ), антителами к нейрофильной цитоплазме (АНЦА). Полумесяцы состоят из пролиферирующего эпителия пристеночного листка капсулы, фибрина, макрофагов, моноцитов. В результате уменьшается количество функциональных клеток в клубочках и развивается некроз клубочков.
Со временем стадия диффузного отека и воспалительного инфильтрата сменяется серповидным фиброзным процессом. В нем участвуют профиброгенные цитокины, ТФР-бета, фибробласты, фибриноген. Развивается серповидный фиброз, мембрана клубочков утолщается, паренхима почек склерозируется и теряет свою функциональность.
Почка с быстро прогрессирующим гломерулонефритом (неочищенный образец).
Классификация
На основании механизмов поражения клубочкового аппарата (наличие антител) и выявляемых морфологических признаков (тип свечения при ИФ-микроскопии) современная нефрология различает следующие виды быстропрогрессирующего гломерулонефрита:
• RPGN 1 (анти-BMC-нефрит). В сыворотке крови присутствуют антитела к БМК, в биоптате почки определяется свечение антител линейной формы. Характерен для изолированной гломерулопатии, синдрома Гудпасчера. На его долю приходится примерно 20% случаев быстро прогрессирующего гломерулонефрита.
• РПГН 2 (иммунный комплекс). В крови нет антител; иммунофлюоресценция выявляет накопление гранулярных иммунных комплексов. Диагностика постстрептококкового, волчаночного нефрита, пурпуры Шенлейна-Геноха, криоглобулинемии. В структуре злокачественных гломерулонефритов он занимает около 25%.
• РПГН 3 (низкий иммунитет). Отличается наличием циркулирующих АТ в цитоплазме нейтрофилов (к-АНЦА и п-АНЦА), отсутствием или слабо выраженным свечением в образце ткани почки. Развивается при микроскопическом полиангиите, гранулематозно-некротическом васкулите Вегенера. На его долю приходится более половины всех форм быстропрогрессирующего гломерулонефрита.
• БПГН 4 (смешанный). Представляет собой сочетание типов 1 и 3: в сыворотке присутствуют антитела к ВМС и АНЦА, а в нефробиоптате - линейное свечение.
• РПГН 5 (идиопатический). Антитела и иммунные комплексы не обнаруживаются ни в крови, ни в биоптатах, коллагенозов и гломерулярной патологии в анамнезе нет.
• RPGN 1 (анти-BMC-нефрит). В сыворотке крови присутствуют антитела к БМК, в биоптате почки определяется свечение антител линейной формы. Характерен для изолированной гломерулопатии, синдрома Гудпасчера. На его долю приходится примерно 20% случаев быстро прогрессирующего гломерулонефрита.
• РПГН 2 (иммунный комплекс). В крови нет антител; иммунофлюоресценция выявляет накопление гранулярных иммунных комплексов. Диагностика постстрептококкового, волчаночного нефрита, пурпуры Шенлейна-Геноха, криоглобулинемии. В структуре злокачественных гломерулонефритов он занимает около 25%.
• РПГН 3 (низкий иммунитет). Отличается наличием циркулирующих АТ в цитоплазме нейтрофилов (к-АНЦА и п-АНЦА), отсутствием или слабо выраженным свечением в образце ткани почки. Развивается при микроскопическом полиангиите, гранулематозно-некротическом васкулите Вегенера. На его долю приходится более половины всех форм быстропрогрессирующего гломерулонефрита.
• БПГН 4 (смешанный). Представляет собой сочетание типов 1 и 3: в сыворотке присутствуют антитела к ВМС и АНЦА, а в нефробиоптате - линейное свечение.
• РПГН 5 (идиопатический). Антитела и иммунные комплексы не обнаруживаются ни в крови, ни в биоптатах, коллагенозов и гломерулярной патологии в анамнезе нет.
Клиническая картина
Серповидный гломерулонефрит обычно проявляется острым нефритическим синдромом. За несколько недель до дебюта многие пациенты переносят респираторное заболевание. Появляются и быстро нарастают периферические отеки - за неделю прибавка массы тела может достигать 5-10 кг. Уже в течение первой декады может развиться асцит, позднее - гидроторакс и гидроперикард.
Выявляется видимая примесь крови в моче (грубая гематурия). С первых дней течение БПГН сопровождается артериальной гипертензией (АГ). При злокачественном варианте показатели артериального давления достигают 200/110 мм Изобразительное искусство. и выше, не снижаются при приеме антигипертензивных препаратов. Примерно у половины больных с быстропрогрессирующим гломерулонефритом наблюдается олигурия.
Наряду с почечными проявлениями могут возникать системные изменения: кровохарканье при синдроме Гудпасчера, геморрагические высыпания на коже при васкулите, макулопапулезная сыпь на лице при СКВ и.
Ассоциированные симптомы: Гематурия. Гипостенурия. Лейкоцитурия. Олигурия. Отек. Отек лица. Отеки ног. Отеки рук. Повышенное АД. Протеинурия.
Выявляется видимая примесь крови в моче (грубая гематурия). С первых дней течение БПГН сопровождается артериальной гипертензией (АГ). При злокачественном варианте показатели артериального давления достигают 200/110 мм Изобразительное искусство. и выше, не снижаются при приеме антигипертензивных препаратов. Примерно у половины больных с быстропрогрессирующим гломерулонефритом наблюдается олигурия.
Наряду с почечными проявлениями могут возникать системные изменения: кровохарканье при синдроме Гудпасчера, геморрагические высыпания на коже при васкулите, макулопапулезная сыпь на лице при СКВ и.
Ассоциированные симптомы: Гематурия. Гипостенурия. Лейкоцитурия. Олигурия. Отек. Отек лица. Отеки ног. Отеки рук. Повышенное АД. Протеинурия.
Возможные осложнения
При быстропрогрессирующем гломерулонефрите рано выявляют генерализованные отеки, анасарку, что чревато развитием нарушений дыхания и сердца. БПГН, связанный с системным васкулитом и системной красной волчанкой, может осложняться ДВС-синдромом.
Без лечения у 80% больных развивается конечная стадия почечной дисфункции (уремия) в течение одного года от начала заболевания, часто в течение нескольких недель. Прогностически неблагоприятными факторами являются нефротический синдром и злокачественная артериальная гипертензия: в первом случае медиана выживаемости составляет 10 мес, во втором - 1 год 7 мес.
Без лечения у 80% больных развивается конечная стадия почечной дисфункции (уремия) в течение одного года от начала заболевания, часто в течение нескольких недель. Прогностически неблагоприятными факторами являются нефротический синдром и злокачественная артериальная гипертензия: в первом случае медиана выживаемости составляет 10 мес, во втором - 1 год 7 мес.
Диагностика
Подозрение на быстропрогрессирующую форму гломерулонефрита требует немедленного начала терапии, поэтому обследование следует провести как можно раньше. Необходимо уточнить анамнез перенесенных инфекционных, аутоиммунных заболеваний. По результатам осмотра больного нефролог назначает:
• УЗИ почек. По данным УЗИ почки в начале заболевания нормальных размеров или увеличены, но по мере развития склеротических изменений они сморщиваются и уменьшаются. При быстро прогрессирующем гломерулонефрите это происходит на фоне быстро нарастающей почечной недостаточности.
• Биохимия крови. В сыворотке крови быстро увеличивается концентрация креатинина и мочевины. При нефротическом синдроме выявляют гипопротеинемию, диспротеинемию, гиперлипидемию. Необходим контроль электролитного баланса, коагулограммы.
• Иммунологические тесты. При различных вариантах быстропрогрессирующего гломерулонефрита могут выявляться антитела к БМК, антистрептолизин-О, криоглобулины, антинейтрофильные цитоплазматические антитела (анти-миелопероксидаза, протеиназа-3), ЦИК, гипокомплементемия С3.
• Исследование мочи. ОАК характеризуется наличием гематурии, лейкоцитурии, протеинурии (~3,5 г/сут), цилиндрурии. В пробе Зимницкого отмечают гипостенурию, иногда изостенурию. По результатам пробы Реберга выявляют снижение скорости клубочковой фильтрации.
• Биопсия почки. Основным методом подтверждения диагноза быстропрогрессирующего гломерулонефрита является нефробиопсия. Световая микроскопия выявляет экстракапиллярные полулуния в 50-100% клубочков. Метод иммунофлюоресценции позволяет уточнить форму БПГН по наличию/отсутствию иммунных комплексов или иммуноглобулинов и их характерному свечению.
• Осмотр офтальмолога. При офтальмоскопии выявляют изменения, обусловленные артериальной гипертензией: стеноз артериол, отек диска Н0, точечные кровоизлияния. При злокачественной гипертензии может возникнуть отслойка сетчатки.
• УЗИ почек. По данным УЗИ почки в начале заболевания нормальных размеров или увеличены, но по мере развития склеротических изменений они сморщиваются и уменьшаются. При быстро прогрессирующем гломерулонефрите это происходит на фоне быстро нарастающей почечной недостаточности.
• Биохимия крови. В сыворотке крови быстро увеличивается концентрация креатинина и мочевины. При нефротическом синдроме выявляют гипопротеинемию, диспротеинемию, гиперлипидемию. Необходим контроль электролитного баланса, коагулограммы.
• Иммунологические тесты. При различных вариантах быстропрогрессирующего гломерулонефрита могут выявляться антитела к БМК, антистрептолизин-О, криоглобулины, антинейтрофильные цитоплазматические антитела (анти-миелопероксидаза, протеиназа-3), ЦИК, гипокомплементемия С3.
• Исследование мочи. ОАК характеризуется наличием гематурии, лейкоцитурии, протеинурии (~3,5 г/сут), цилиндрурии. В пробе Зимницкого отмечают гипостенурию, иногда изостенурию. По результатам пробы Реберга выявляют снижение скорости клубочковой фильтрации.
• Биопсия почки. Основным методом подтверждения диагноза быстропрогрессирующего гломерулонефрита является нефробиопсия. Световая микроскопия выявляет экстракапиллярные полулуния в 50-100% клубочков. Метод иммунофлюоресценции позволяет уточнить форму БПГН по наличию/отсутствию иммунных комплексов или иммуноглобулинов и их характерному свечению.
• Осмотр офтальмолога. При офтальмоскопии выявляют изменения, обусловленные артериальной гипертензией: стеноз артериол, отек диска Н0, точечные кровоизлияния. При злокачественной гипертензии может возникнуть отслойка сетчатки.
|
|
Диф. диагностика
При комплексной диагностике необходимо исключить состояния, клинически напоминающие быстропрогрессирующий гломерулонефрит, но имеющие другую этиологию и требующие иной лечебной тактики:
• острый гломерулонефрит (постинфекционный, интерстициальный);
• обострение хронического гломерулонефрита;
• острый канальцевый некроз;
• гемолитико-уремический синдром;
• вторичная нефропатия (склеродермия, антифосфолипидная);
• вазоренальная гипертензия;
• холестериновая эмболия внутрипочечных артерий.
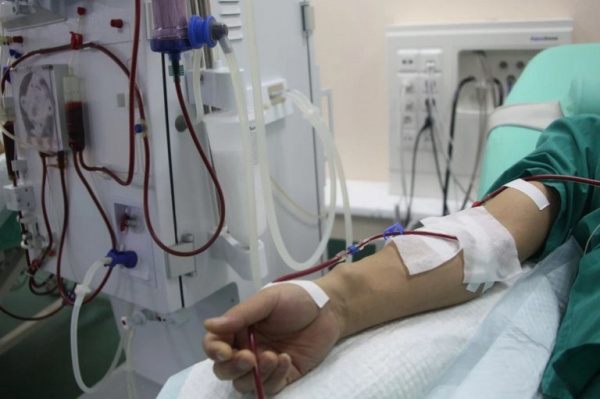
Гемодиализная терапия.
• острый гломерулонефрит (постинфекционный, интерстициальный);
• обострение хронического гломерулонефрита;
• острый канальцевый некроз;
• гемолитико-уремический синдром;
• вторичная нефропатия (склеродермия, антифосфолипидная);
• вазоренальная гипертензия;
• холестериновая эмболия внутрипочечных артерий.
Гемодиализная терапия.
Лечение
Больных с экстракапиллярным ГН госпитализируют в нефрологическое отделение. Само заболевание считается неотложной клинической ситуацией, требующей ранней интенсивной терапии. Больным назначается бессолевая малобелковая лечебная диета № 7а с ограничением жидкости, приготовлением отварных, паровых, запеченных блюд. Ежедневно контролируют диурез и водный баланс. Лечение быстропрогрессирующего гломерулонефрита включает:
• Иммуносупрессивная терапия. Лечение начинают с пульсирующей терапии глюкокортикоидами до стабилизации состояния. В дальнейшем переходят на прием ГКС внутрь с постепенным снижением дозы. Одновременно назначают иммунодепрессанты из группы алкилирующих средств, антиметаболиты.
• Экстракорпоральная гемокоррекция. Сеансы плазмафереза проводят ежедневно в течение 2 нед для элиминации циркулирующих антител при быстро прогрессирующем гломерулонефрите 1 и 3 типов и ежедневно в течение 2 нед. Криоаферез рекомендуется при БПГН, связанной с криоглобулинемией.
• Антитромботическая терапия. Для профилактики ДВС-синдрома переливают свежезамороженную плазму, подкожно вводят антикоагулянты, назначают антиагреганты.
• Антигипертензивная терапия. Для стабилизации АД применяют ингибиторы АПФ, блокаторы кальциевых каналов, β-адреноблокаторы отдельно или в комбинации с петлевыми диуретиками.
• Заместительная почечная терапия. При терминальной стадии хронической почечной недостаточности показана диализная терапия. При невозможности восстановления функции почек методом выбора является нефротрансплантация. Однако риск рецидива быстропрогрессирующего гломерулонефрита в трансплантате достаточно высок.
• Иммуносупрессивная терапия. Лечение начинают с пульсирующей терапии глюкокортикоидами до стабилизации состояния. В дальнейшем переходят на прием ГКС внутрь с постепенным снижением дозы. Одновременно назначают иммунодепрессанты из группы алкилирующих средств, антиметаболиты.
• Экстракорпоральная гемокоррекция. Сеансы плазмафереза проводят ежедневно в течение 2 нед для элиминации циркулирующих антител при быстро прогрессирующем гломерулонефрите 1 и 3 типов и ежедневно в течение 2 нед. Криоаферез рекомендуется при БПГН, связанной с криоглобулинемией.
• Антитромботическая терапия. Для профилактики ДВС-синдрома переливают свежезамороженную плазму, подкожно вводят антикоагулянты, назначают антиагреганты.
• Антигипертензивная терапия. Для стабилизации АД применяют ингибиторы АПФ, блокаторы кальциевых каналов, β-адреноблокаторы отдельно или в комбинации с петлевыми диуретиками.
• Заместительная почечная терапия. При терминальной стадии хронической почечной недостаточности показана диализная терапия. При невозможности восстановления функции почек методом выбора является нефротрансплантация. Однако риск рецидива быстропрогрессирующего гломерулонефрита в трансплантате достаточно высок.
Прогноз
Быстро прогрессирующий гломерулонефрит является одним из наиболее тяжелых нефрологических заболеваний. При отсутствии патогенетического лечения больные погибают в течение нескольких месяцев. Значительная часть пациентов становится зависимой от диализа. Факторами, определяющими прогноз, являются тип гломерулонефрита, время начала лечения, концентрация креатинина на момент начала лечения. Мальиммунный БПГН имеет наилучший прогноз, а анти-ГБМ гломерулонефрит - наиболее тяжелый.
Для предотвращения развития быстропрогрессирующего нефрита необходимо проводить индивидуальную профилактику инфекционных заболеваний, обследование после заражения, контроль и лечение аутоиммунных патологий, регулярные диспансеризации.
Для предотвращения развития быстропрогрессирующего нефрита необходимо проводить индивидуальную профилактику инфекционных заболеваний, обследование после заражения, контроль и лечение аутоиммунных патологий, регулярные диспансеризации.
Список литературы
1. Гломерулонефриты/ Тирикова О.В., Филатова И.А.; под ред. Козловой Н. М. 2017.
2. Клинические рекомендации по диагностике и лечению быстропрогрессирующего гломерулонефрита (экстракапиллярного гломерулонефрита с полулуниями)/ Шилов Е.М., Козловская Н.Л., Коротчаева Ю.В. Нефрология. 2015.
3. Варианты течения быстропрогрессирующего гломерулонефрита: как и чем лечить/ Гордеев И.Г., Соболева В.Н., Волов Н.А., Машукова Ю.М., Селезнева М.А. Лечебное дело. 2018.
4. Быстропрогрессирующий гломерулонефрит/ Чиж А. Медицинские новости. 2005. №7.
2. Клинические рекомендации по диагностике и лечению быстропрогрессирующего гломерулонефрита (экстракапиллярного гломерулонефрита с полулуниями)/ Шилов Е.М., Козловская Н.Л., Коротчаева Ю.В. Нефрология. 2015.
3. Варианты течения быстропрогрессирующего гломерулонефрита: как и чем лечить/ Гордеев И.Г., Соболева В.Н., Волов Н.А., Машукова Ю.М., Селезнева М.А. Лечебное дело. 2018.
4. Быстропрогрессирующий гломерулонефрит/ Чиж А. Медицинские новости. 2005. №7.