Description
Реберная боль возникает при патологических процессах в костных структурах, окружающих мягких тканях, нервах и грудном отделе позвоночника. Он может быть утомительным, резким, слабым, интенсивным, постоянным, кратковременным, болезненным, колющим, давящим, стреляющим. Часто хуже при глубоком дыхании, изменении осанки. Диагноз ставится на основании симптомов, данных обследования, результатов рентгенографии, КТ и других исследований. Для избавления от боли используются анальгетики и физиотерапевтические методы лечения.
Reasons
Межреберная невралгия считается основной неврологической причиной боли в ребрах. Боль односторонняя, острая, внезапная, ощущается как поражение электрическим током или боль в пояснице, локализуется в межреберье, распространяется от позвоночника к грудины. Приступ начинается с ощущения покалывания, поэтому болевой синдром через несколько секунд или 1-3 минут усиливается до невыносимого, заставляет больного замирать и задерживать дыхание.
Возможна радиация в сердце, лопатке, эпигастрии. Иногда после окончания приступа ощущение ползания или щекотки в межреберье сохраняется. В межприступный период пациенты стараются избегать резких движений. Межреберная невралгия возникает при следующих заболеваниях и патологических состояниях:
• Переохлаждение, перегрузка. Невралгия возникает на фоне предыдущей нагрузки, длительного нахождения в неудобной позе, ношения несезонной одежды, нахождения на сквозняке.
• Травмы. Боль выявляется после травмы грудной клетки или перелома ребра, сопровождающейся проявлениями основной патологии.
• Заболевания позвоночника. Межреберная невралгия развивается при остеохондрозе, межпозвонковых грыжах, грудном спондилезе, искривлении позвоночника (сколиоз, кифосколиоз).
• Медь. Отличительной чертой этого вида невралгии являются розовые пятна, которые образуются через 2-4 дня после появления боли, переходят в пузырьки и раскрываются с образованием корок.
При фибромиалгии боль в ребрах сочетается с неприятными или мучительными ощущениями в других частях тела. Больные жалуются, что «везде болит». Боли постоянные, жгучие, разлитые, дополняются онемением, покалыванием, «ползанием», усиливаются как при физическом усилии, так и при длительном покое в покое. Часто развиваются нарушения сна - депрессия, генерализованное тревожное расстройство.
Аллергические сенестопатии возникают при депрессиях, неврозах, ипохондриях и других психических расстройствах. Для них характерно крайнее разнообразие и вариабельность, они не укладываются в клиническую картину того или иного заболевания. Возможные ощущения постоянной или периодической боли, непрозрачной, острой, жгучей, раздражающей и вывертывающей.
При переломах ребер боль острая, очень интенсивная, усиливается при малейших движениях, кашле, разговоре и стихает в сидячем положении. Из-за ярко выраженного болевого синдрома пациенты стараются меньше двигаться, тихо говорить, неглубоко дышать. При пальпации пораженного участка определяется острая боль, иногда хрустящая.
Пальпация ребра на расстоянии и сдавление грудной клетки вызывают сильную боль в месте перелома. При переломах переднего и бокового отделов отмечаются нарушения дыхания, при множественных травмах наблюдается ухудшение общего состояния, возможен шок. Легкий скрип подкожной клетчатки, усиливающаяся одышка, свидетельствует о разрыве легкого.
Остеомиелит ребер диагностируется редко, развивается после открытых переломов, огнестрельных ранений, операций, гнойных повреждений мягких тканей. Для него характерно быстрое нарастание болевого синдрома на фоне повышения температуры тела, ухудшение общего состояния, выделение обильных гнойных выделений или появление серого налета на дне раны. Боли пульсирующие, хрустящие, стихают после образования свища. Пальпация поврежденного участка сильно болезненна.
При плеврите боль возникает в плевральной полости, но ее можно ошибочно принять за боль в ребрах. Экссудативный плеврит проявляется разлитой тупой болью, которая сменяется чувством тяжести в боку, одышкой, кашлем, повышением температуры тела. При сухом плеврите колющие боли, усиливающиеся при дыхании и движениях, ослабляющие в положении на больной стороне.
Возможна радиация в сердце, лопатке, эпигастрии. Иногда после окончания приступа ощущение ползания или щекотки в межреберье сохраняется. В межприступный период пациенты стараются избегать резких движений. Межреберная невралгия возникает при следующих заболеваниях и патологических состояниях:
• Переохлаждение, перегрузка. Невралгия возникает на фоне предыдущей нагрузки, длительного нахождения в неудобной позе, ношения несезонной одежды, нахождения на сквозняке.
• Травмы. Боль выявляется после травмы грудной клетки или перелома ребра, сопровождающейся проявлениями основной патологии.
• Заболевания позвоночника. Межреберная невралгия развивается при остеохондрозе, межпозвонковых грыжах, грудном спондилезе, искривлении позвоночника (сколиоз, кифосколиоз).
• Медь. Отличительной чертой этого вида невралгии являются розовые пятна, которые образуются через 2-4 дня после появления боли, переходят в пузырьки и раскрываются с образованием корок.
При фибромиалгии боль в ребрах сочетается с неприятными или мучительными ощущениями в других частях тела. Больные жалуются, что «везде болит». Боли постоянные, жгучие, разлитые, дополняются онемением, покалыванием, «ползанием», усиливаются как при физическом усилии, так и при длительном покое в покое. Часто развиваются нарушения сна - депрессия, генерализованное тревожное расстройство.
Аллергические сенестопатии возникают при депрессиях, неврозах, ипохондриях и других психических расстройствах. Для них характерно крайнее разнообразие и вариабельность, они не укладываются в клиническую картину того или иного заболевания. Возможные ощущения постоянной или периодической боли, непрозрачной, острой, жгучей, раздражающей и вывертывающей.
Травматические повреждения.
Ушиб ребер проявляется умеренной болью, припухлостью, иногда синяком. Боль усиливается при надавливании на пораженный участок, глубоких вдохах. При отжиме ребер от пораженного участка, сдавливании грудной клетки в переднезаднем направлении боли нет, что свидетельствует о сохранении целостности ребер. Болевой синдром стихает и проходит через 1-2 недели.При переломах ребер боль острая, очень интенсивная, усиливается при малейших движениях, кашле, разговоре и стихает в сидячем положении. Из-за ярко выраженного болевого синдрома пациенты стараются меньше двигаться, тихо говорить, неглубоко дышать. При пальпации пораженного участка определяется острая боль, иногда хрустящая.
Пальпация ребра на расстоянии и сдавление грудной клетки вызывают сильную боль в месте перелома. При переломах переднего и бокового отделов отмечаются нарушения дыхания, при множественных травмах наблюдается ухудшение общего состояния, возможен шок. Легкий скрип подкожной клетчатки, усиливающаяся одышка, свидетельствует о разрыве легкого.
Остеомиелит ребер диагностируется редко, развивается после открытых переломов, огнестрельных ранений, операций, гнойных повреждений мягких тканей. Для него характерно быстрое нарастание болевого синдрома на фоне повышения температуры тела, ухудшение общего состояния, выделение обильных гнойных выделений или появление серого налета на дне раны. Боли пульсирующие, хрустящие, стихают после образования свища. Пальпация поврежденного участка сильно болезненна.
При плеврите боль возникает в плевральной полости, но ее можно ошибочно принять за боль в ребрах. Экссудативный плеврит проявляется разлитой тупой болью, которая сменяется чувством тяжести в боку, одышкой, кашлем, повышением температуры тела. При сухом плеврите колющие боли, усиливающиеся при дыхании и движениях, ослабляющие в положении на больной стороне.

Diagnostics
К определению причины боли в ребрах обычно привлекаются ортопеды-травматологи. Для определения характера патологии используются объективные методы и дополнительные исследования. В программу диагностических исследований входят:
• Голосование. Врач уточняет время и условия возникновения боли, продолжительность и динамику боли, ее связь с внешними обстоятельствами. Выявляет другие жалобы (затрудненное дыхание, слабость, жар).
• Физический осмотр. Включает внешний осмотр, пальпацию, перкуссию и аускультацию грудной клетки. Позволяет определить локализацию боли, наличие деформации, отека, местной гиперемии, кожных изменений и других нарушений, оценить дыхание, пределы легких.
• Рентген ребер. Он показан при поражении ребер и опухолях. Подтверждает переломы, изменения костной структуры. При подозрении на сопутствующее поражение органов грудной клетки его дополняют рентгенографией ОГК, по которой можно выявить очаговые и диффузные патологические процессы в легких и плевральной полости.
• Неврологическое обследование. Рекомендован при неврологическом генезе заболевания. Он позволяет определить источник болевых импульсов, диагностировать заболевания нервов и позвоночника, а также определить заднее направление исследования.
В случае опоясывающего герпеса также назначается осмотр дерматолога, при онкологических заболеваниях - консультация онколога. Для выяснения характера изменений структур костей, хрящей и мягких тканей при недостаточной эффективности рентгенографии проводится компьютерная томография или магнитно-резонансная томография грудной клетки. При опухолях проводится биопсия с последующим цитологическим или гистологическим исследованием.
Множественные переломы ребер.
• Голосование. Врач уточняет время и условия возникновения боли, продолжительность и динамику боли, ее связь с внешними обстоятельствами. Выявляет другие жалобы (затрудненное дыхание, слабость, жар).
• Физический осмотр. Включает внешний осмотр, пальпацию, перкуссию и аускультацию грудной клетки. Позволяет определить локализацию боли, наличие деформации, отека, местной гиперемии, кожных изменений и других нарушений, оценить дыхание, пределы легких.
• Рентген ребер. Он показан при поражении ребер и опухолях. Подтверждает переломы, изменения костной структуры. При подозрении на сопутствующее поражение органов грудной клетки его дополняют рентгенографией ОГК, по которой можно выявить очаговые и диффузные патологические процессы в легких и плевральной полости.
• Неврологическое обследование. Рекомендован при неврологическом генезе заболевания. Он позволяет определить источник болевых импульсов, диагностировать заболевания нервов и позвоночника, а также определить заднее направление исследования.
В случае опоясывающего герпеса также назначается осмотр дерматолога, при онкологических заболеваниях - консультация онколога. Для выяснения характера изменений структур костей, хрящей и мягких тканей при недостаточной эффективности рентгенографии проводится компьютерная томография или магнитно-резонансная томография грудной клетки. При опухолях проводится биопсия с последующим цитологическим или гистологическим исследованием.
Множественные переломы ребер.
Treatment
План консервативного лечения определяется характером заболевания. В большинстве случаев рекомендуется отдых, назначают дыхательную гимнастику, лечебную физкультуру. В некоторых случаях показан массаж и мануальная терапия. Медикаментозная терапия может включать:
• Обезболивающие. При умеренном болевом синдроме используются таблетки, при сильной боли лекарства вводят внутримышечно. На последних стадиях рака нужны наркотики.
• Антибиотики. При плевритах, гнойном периостите, остеомиелите показана антибактериальная терапия. Сначала используются препараты с широким спектром действия, затем схема лечения корректируется с учетом чувствительности возбудителя.
• Гормональные агенты. Боль при межреберной невралгии и синдроме Титце успешно устраняется блокадой кортикостероидами. Проводятся закупорки при неэффективности других методов, курс включает максимум 3 инъекции препарата.
• Цитостатики. Лекарства назначают при злокачественных опухолях, уничтожающих раковые клетки, замедляющих рост новообразований. Может использоваться как монотерапия или в сочетании с несколькими средствами.
При переломах ребер, осложненных гемо- или пневмотораксом, проводится пункция или дренирование плевральной полости. При множественных двойных переломах требуется остеосинтез. Гнойный периостит - показание к вскрытию, дренированию абсцесса. При остеомиелите проводят секвестрэктомию или резекцию ребра. Онкологические поражения являются показанием к радикальным хирургическим вмешательствам с удалением костей, мягких тканей и лимфатических узлов.
• Обезболивающие. При умеренном болевом синдроме используются таблетки, при сильной боли лекарства вводят внутримышечно. На последних стадиях рака нужны наркотики.
• Антибиотики. При плевритах, гнойном периостите, остеомиелите показана антибактериальная терапия. Сначала используются препараты с широким спектром действия, затем схема лечения корректируется с учетом чувствительности возбудителя.
• Гормональные агенты. Боль при межреберной невралгии и синдроме Титце успешно устраняется блокадой кортикостероидами. Проводятся закупорки при неэффективности других методов, курс включает максимум 3 инъекции препарата.
• Цитостатики. Лекарства назначают при злокачественных опухолях, уничтожающих раковые клетки, замедляющих рост новообразований. Может использоваться как монотерапия или в сочетании с несколькими средствами.
При переломах ребер, осложненных гемо- или пневмотораксом, проводится пункция или дренирование плевральной полости. При множественных двойных переломах требуется остеосинтез. Гнойный периостит - показание к вскрытию, дренированию абсцесса. При остеомиелите проводят секвестрэктомию или резекцию ребра. Онкологические поражения являются показанием к радикальным хирургическим вмешательствам с удалением костей, мягких тканей и лимфатических узлов.
Помощь до постановки диагноза.
При легком болевом синдроме, удовлетворительном общем состоянии рекомендуется на несколько дней ограничить физические нагрузки и использовать местные анестетики, согревающие и противовоспалительные препараты. Если кожа повреждена, мази и гели применять нельзя. При слабости, повышении температуры тела, сильной боли, одышке, кашле и кровохарканье необходимо срочно обратиться к врачу.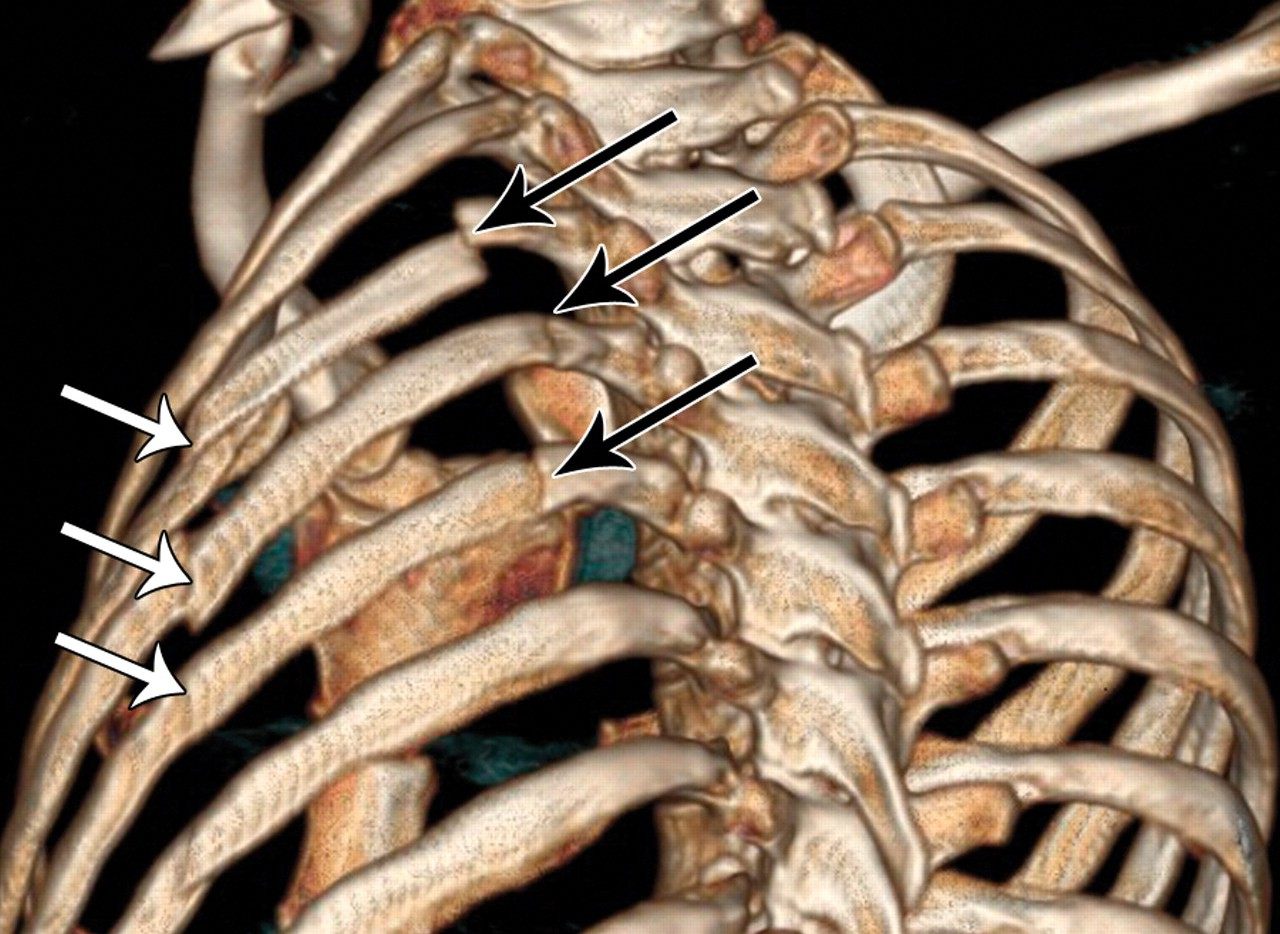
|