Другие названия и синонимы
Echinococcosis of the kidney.МКБ-10 коды
Описание
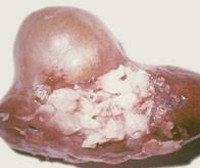
Это паразитарное заболевание, вызываемое мелкими ленточными червями рода Echinococcus. Симптомы изменчивы, коррелируют с развитием кистозной опухоли и ее расположением. Небольшие образования могут не появляться клинически в течение нескольких десятилетий, с беспокоящим ростом, болью в пояснице, необъяснимой гипертермией и слабостью. Диагностика основана на УЗИ, КТ или МРТ, лабораторных анализах. Хирургическое лечение проводится после приема антигельминтных препаратов. Хирургическое вмешательство проводится в объеме пункции и склеротерапии эхинококковой опухоли, радикальной эхинококэктомии. При полностью поврежденной почке выполняется нефрэктомия.
Дополнительные факты
Эхинококкоз почек был известен со времен Гиппократа, но патология путалась с расширением лимфатических сосудов. В 1801 году болезнь получила свое название, термин был введен немецким естествоиспытателем и основоположником гельминтологии Рудольфи (от греческого «echinatus» - «с шипами»). Зооантропное вторжение широко распространено там, где развит домашний скот. В России заболеваемость эхинококкозом составляет 2-4%, эндемичные районы - Поволжье, Краснодарский край, Дальний Восток. Женщины более восприимчивы к заболеванию, средний возраст выявления эхинококков составляет от 30 до 40 лет. У детей патология диагностируется случайно, поскольку появление первых симптомов может занять от 5 до 20 лет.
Причины
Взрослый червь E. Granulosus обитает в толстой кишке лисиц, собак, реже кошек, которые являются конечными хозяевами. Они заражаются при поедании органов у упавших домашних животных или при загрязнении их помета. Крупный рогатый скот заболевает на пастбищах, где трава засеяна личинками. Человек является промежуточным хозяином гельминта; оно не может никого заразить. На скорость роста эхинококковой опухоли влияет количество выпавших онкосфер, иммунный статус и возраст пациента. Группа риска состоит из людей, занимающихся животноводством, охотников и сборщиков ягод. Основные причины зооантропогельминтоза:
• Пищевая инфекция. Паразит попадает в желудочно-кишечный тракт с пищей, зараженной калом (ягодами, грибами), водой. Это самый распространенный способ передачи. У больных животных личинки выделяются анусом на меху. Если правила гигиены не соблюдаются после разговора с домашними животными, при соприкосновении с их экскрементами (грязными руками) микроб гельминтов попадает в кишечник человека.
• Аспирационная инфекция. При вдыхании сухих испражнений больных животных личинки эхинококка оседают на слизистой оболочке бронхолегочного тракта. При кашле при глотании мокроты с онкосферами они попадают в желудочно-кишечный тракт, а затем переносятся в почку через систему кровообращения или лимфообращения, где прикрепляются и инициируют развитие образования. Первичное повреждение легких или печени может отсутствовать. Почему это происходит, точно не известно.
• Пищевая инфекция. Паразит попадает в желудочно-кишечный тракт с пищей, зараженной калом (ягодами, грибами), водой. Это самый распространенный способ передачи. У больных животных личинки выделяются анусом на меху. Если правила гигиены не соблюдаются после разговора с домашними животными, при соприкосновении с их экскрементами (грязными руками) микроб гельминтов попадает в кишечник человека.
• Аспирационная инфекция. При вдыхании сухих испражнений больных животных личинки эхинококка оседают на слизистой оболочке бронхолегочного тракта. При кашле при глотании мокроты с онкосферами они попадают в желудочно-кишечный тракт, а затем переносятся в почку через систему кровообращения или лимфообращения, где прикрепляются и инициируют развитие образования. Первичное повреждение легких или печени может отсутствовать. Почему это происходит, точно не известно.
Патогенез
В кишечнике человека эхинококк подвергается воздействию ферментов, которые разрушают личиночную мембрану. Онкосферы высвобождаются путем прикрепления через слизистую оболочку к сосудам. Паразит мигрирует с кровотоком к портальной системе и оттуда через нижнюю полую вену к правому сердцу и легочную циркуляцию. С кровью личинки могут достигать легких, а затем - большого цикла кровообращения. В этом случае существует риск распространения на органы.
Осажденная личинка в почке вызывает патологический процесс. Мочевой пузырь с эмбрионом Echinococcus напоминает сферу, которая начинает расти на 1 мм в месяц с интеграцией и дальнейшим развитием. Отсутствие своевременной диагностики приводит к образованию крупных новообразований, типичных для цистоидных эхинококков. Содержание - беловатая жидкость с протоколексами и азефалоцистами. У альвеолярного эхинококкоза отсутствует материнская киста, а ткань органа заполнена несколькими альвеолами разных размеров. Рост обусловлен экзофитной пролиферацией (почкованием).
Осажденная личинка в почке вызывает патологический процесс. Мочевой пузырь с эмбрионом Echinococcus напоминает сферу, которая начинает расти на 1 мм в месяц с интеграцией и дальнейшим развитием. Отсутствие своевременной диагностики приводит к образованию крупных новообразований, типичных для цистоидных эхинококков. Содержание - беловатая жидкость с протоколексами и азефалоцистами. У альвеолярного эхинококкоза отсутствует материнская киста, а ткань органа заполнена несколькими альвеолами разных размеров. Рост обусловлен экзофитной пролиферацией (почкованием).
Классификация
Эхинококкоз почек является преимущественно односторонним процессом; травма левой стороны встречается чаще. Зооантропоническая инвазия является вторичной (паразит попадает в кровь или лимфоток из других органов) или первичной (патогенез неясен). Двумя наиболее распространенными формами патологии являются кистозный (E. Granulosus pathogen) и альвеолярный (E. Multilocularis). Последнее крайне редко, это сложнее. Урологи выделяют следующие виды паразитарных новообразований:
• Закрыт неповрежденной стеной. Нет сообщений с полостями; все три слоя (перицист, эктоциста и эндоциста) не повреждены.
• Псевдо-закрытая киста. Полость соединена с почечной чашечкой, которая промывается мочой. Там нет эксперта.
Целостность трех оболочек нарушена. Существует связь с пиелокалицеальной системой, которая становится причиной эхинококкурии.
По количественным характеристикам эхинококковые кисты простые (единичные) и множественные. Если патология присутствует в нескольких органах, они говорят о комбинированном патологическом процессе. Маленькие (до 5 см), средние (5-10 см), крупные (от 10 см и выше) определяются по размеру. Современные методы визуализации могут потенциально оценить жизнеспособность кисты: с живыми паразитами, с признаками «старения», мертвым мочевым пузырем (фиброз, имитация опухоли, кальцификация). По морфологии различают четыре типа:
Простая киста без перегородок проявляется в виде четкого округлого образования, заполненного жидкостью. Это изображение более характерно для непаразитарных опухолей с эхинококкозом почек, формируется киста ацефалоза, если дочерние пузырьки не развиваются из сколекса.
Эхинококковая киста содержит дочерние кисты со сколексом и матрицей. По плотности и расположению вторичных структур специалисты определяют стадию патологического процесса. Вспомогательные образования могут быть определены на периферии (1-го века) или занимать весь объем материнской кисты, которая визуально напоминает розетку или соты (3-й век). На начальном этапе материнский мочевой пузырь более плотный, чем остальные, и затем видны диффузные кальцификации и многочисленные кисты высокой плотности.
Мертвые образования с кальцификацией. Иногда по неизвестным причинам умирает паразит (из-за защитных сил организма, из-за недостатка питания), киста перестает развиваться. Потенциально этот результат вероятен при приеме антигельминтных препаратов. Гидратный песок состоит из мертвых тряпок и хитиновых крючков.
В группу входят паразитарные кисты, осложненные разрывом или инфекцией.
• Закрыт неповрежденной стеной. Нет сообщений с полостями; все три слоя (перицист, эктоциста и эндоциста) не повреждены.
• Псевдо-закрытая киста. Полость соединена с почечной чашечкой, которая промывается мочой. Там нет эксперта.
Целостность трех оболочек нарушена. Существует связь с пиелокалицеальной системой, которая становится причиной эхинококкурии.
По количественным характеристикам эхинококковые кисты простые (единичные) и множественные. Если патология присутствует в нескольких органах, они говорят о комбинированном патологическом процессе. Маленькие (до 5 см), средние (5-10 см), крупные (от 10 см и выше) определяются по размеру. Современные методы визуализации могут потенциально оценить жизнеспособность кисты: с живыми паразитами, с признаками «старения», мертвым мочевым пузырем (фиброз, имитация опухоли, кальцификация). По морфологии различают четыре типа:
Простая киста без перегородок проявляется в виде четкого округлого образования, заполненного жидкостью. Это изображение более характерно для непаразитарных опухолей с эхинококкозом почек, формируется киста ацефалоза, если дочерние пузырьки не развиваются из сколекса.
Эхинококковая киста содержит дочерние кисты со сколексом и матрицей. По плотности и расположению вторичных структур специалисты определяют стадию патологического процесса. Вспомогательные образования могут быть определены на периферии (1-го века) или занимать весь объем материнской кисты, которая визуально напоминает розетку или соты (3-й век). На начальном этапе материнский мочевой пузырь более плотный, чем остальные, и затем видны диффузные кальцификации и многочисленные кисты высокой плотности.
Мертвые образования с кальцификацией. Иногда по неизвестным причинам умирает паразит (из-за защитных сил организма, из-за недостатка питания), киста перестает развиваться. Потенциально этот результат вероятен при приеме антигельминтных препаратов. Гидратный песок состоит из мертвых тряпок и хитиновых крючков.
В группу входят паразитарные кисты, осложненные разрывом или инфекцией.
Клиническая картина
В течение многих лет после заражения клинические проявления могут отсутствовать. По мере прогрессирования инвазии почка движется, а чашечка и таз деформируются, что постепенно приводит к атрофии структурных единиц - нефронов. Процесс сопровождается тупыми болями в пояснице на пораженной стороне. Если поток мочи нарушается, развивается классическая почечная колика с сильной болью, тошнотой и рвотой. Принимая обезболивающие средства обеспечивает временное облегчение.
При пальпации у пациентов с незначительным слоем жировой ткани большое объемное образование можно определить как массу опухоли в подреберье. Киста гладкая или бугристая, с упруго-эластической консистенцией, умеренно болезненная. Симптом Пастернацкого слабо положительный, острая боль при ударе по почке указывает на сопутствующий пиелонефрит или нарушение прохождения мочи.
Эхинококковая инфекция сопровождается интоксикацией, астенией, гипертермией. Температура тела субфебрильная или лихорадочная. Пациенты жалуются на прогрессирующее снижение массы тела, отсутствие аппетита, боли в костях и мышцах. Аллергическая реакция позднего типа развивается с открытой эхинококковой кистой, которая проявляется зудом кожи и сыпью ульев, как и у ульев. Симптомы почечной недостаточности (тошнота, снижение диуреза, отек) более характерны для эхинококкоза одной или одной функционирующей почки.
Ассоциированные симптомы: Гематурия. Кристаллурия. Лейкоцитоз. Лейкоцитурия. Ломота в теле. Отсутствие аппетита. Рвота. Тошнота.
При пальпации у пациентов с незначительным слоем жировой ткани большое объемное образование можно определить как массу опухоли в подреберье. Киста гладкая или бугристая, с упруго-эластической консистенцией, умеренно болезненная. Симптом Пастернацкого слабо положительный, острая боль при ударе по почке указывает на сопутствующий пиелонефрит или нарушение прохождения мочи.
Эхинококковая инфекция сопровождается интоксикацией, астенией, гипертермией. Температура тела субфебрильная или лихорадочная. Пациенты жалуются на прогрессирующее снижение массы тела, отсутствие аппетита, боли в костях и мышцах. Аллергическая реакция позднего типа развивается с открытой эхинококковой кистой, которая проявляется зудом кожи и сыпью ульев, как и у ульев. Симптомы почечной недостаточности (тошнота, снижение диуреза, отек) более характерны для эхинококкоза одной или одной функционирующей почки.
Ассоциированные симптомы: Гематурия. Кристаллурия. Лейкоцитоз. Лейкоцитурия. Ломота в теле. Отсутствие аппетита. Рвота. Тошнота.
Возможные осложнения
Осложнения почечного эхококкоза включают независимый прорыв интенсивной кисты с утечкой жидкости в брюшную полость, что часто происходит во время родов, падений и сдавления. Ситуация усугубляется немедленной гипераллергической реакцией и анафилаксией. Заболевание представляет опасность для жизни, которое сопровождается резким падением артериального давления и нарушением гемодинамики. Иногда пораженные сосуды рвутся с кровотечением.
Присоединение вторичной инфекции вызывает пиелонефрит, который иногда принимает гнойный характер. Этому способствует самопроизвольное вскрытие мочевого пузыря в пиелокализеальную систему и сохранение микробной флоры. Крупное паразитическое образование сдавливает структуры почек и приводит к гибели функциональных тканей. Полное сморщивание кортикального и церебрального слоя диагностируется у 10-15% пациентов, что требует проведения операции на органах. Здоровый контралатеральный орган у 80-85% пациентов может справиться с двойной нагрузкой. сNI наблюдается с двусторонними поражениями, которые отягощены урологическим анамнезом.
Эхинококкоз почек может привести к почечнокаменной болезни. Камнеобразование происходит из-за уменьшения потока мочи, постоянных инфекций и наличия адекватного матрикса. Hydatiduria в открытых формах часто обнаруживается под микроскопом, иногда большие дочерние кисты могут вызвать острую задержку мочи. Еще одним осложнением является рецидив эхинококкоза после операции, и современный подход к лечению встречается редко.
Присоединение вторичной инфекции вызывает пиелонефрит, который иногда принимает гнойный характер. Этому способствует самопроизвольное вскрытие мочевого пузыря в пиелокализеальную систему и сохранение микробной флоры. Крупное паразитическое образование сдавливает структуры почек и приводит к гибели функциональных тканей. Полное сморщивание кортикального и церебрального слоя диагностируется у 10-15% пациентов, что требует проведения операции на органах. Здоровый контралатеральный орган у 80-85% пациентов может справиться с двойной нагрузкой. сNI наблюдается с двусторонними поражениями, которые отягощены урологическим анамнезом.
Эхинококкоз почек может привести к почечнокаменной болезни. Камнеобразование происходит из-за уменьшения потока мочи, постоянных инфекций и наличия адекватного матрикса. Hydatiduria в открытых формах часто обнаруживается под микроскопом, иногда большие дочерние кисты могут вызвать острую задержку мочи. Еще одним осложнением является рецидив эхинококкоза после операции, и современный подход к лечению встречается редко.
Диф. диагностика
Дифференциальный диагноз проводится с непаразитарной кистой, злокачественной опухолью. Иногда, согласно патоморфологическому исследованию, биоматериал содержит раковые клетки, то есть два процесса могут сочетаться друг с другом. Специальные лабораторные тесты на эхинококкоз подтверждают или исключают патологию на 90%. Когда дело доходит до возможности биопсии, нет единой точки зрения. Высокий риск распространения не позволяет всем пациентам, особенно в неспециализированных клиниках.
Диагностика
Диагностика.
Первоначальный диагноз перед операцией устанавливается у 70-80% пациентов, последний можно объяснить интраоперационно. Около 10% случаев патологии морфологически детерминированы. Эхинококкоз почек визуально напоминает опухолевый процесс, поэтому показана онкологическая консультация. Пациент тщательно собирает интервью, обращая внимание на контакт с животными, поездки в эндемичные районы. Помимо мочевыделительной системы оцениваются и другие органы, так как эхинококкоз часто проявляется в сочетании изменений. Алгоритм скрининга на зооантропропельминтоз:• Лабораторный диагноз. Лейкоцитурия, микро- и макрогематурия не являются патогномоничными при эхинококкозе, они встречаются у 20%. Симптом, подтверждающий патологию (гидатидурия), выявляется у 10-20% пациентов. ОАА у 65% пациентов показывает ускорение СОЭ, у 30-50% - увеличение количества эозинофилов, у 30% - лейкоцитоз. Анемия характерна для длительных инвазий, особенно при постоянной гематурии. Серологические тесты на наличие антител против антигенов E. Granulosus и E. Multilocularis в 30% дают ложноотрицательные результаты, поэтому часто необходимы подтверждающие тесты: RLA, RNGA, RIFA, AE.
• Инструментальные методы визуализации. При УЗИ почек обнаруживают дочерние кисты, плавающие перепонки, песочную гидатиду. Изменение отношения пациента в реальном времени приводит к вытеснению песка, который напоминает падающий снег. КТ почки обычно визуализирует округлое образование с четко выраженной двойной стенкой и волдырями на внутреннем краю опухоли матери или по всей полости. МРТ не имеет преимуществ перед КТ. Цистоскопия определяет застой слизистой мочевого пузыря, иногда можно увидеть кисты, которые рождаются из мочеточника или свободно двигаются.
Лечение
В качестве самостоятельного метода медикаментозная терапия применяется у пациентов с неспособностью выполнять хирургическое вмешательство или с небольшими паразитарными кистами. Доказано, что применение антигельминтных препаратов до и после операции снижает риск рецидива до минимума (1%). Лекарственные препараты воздействуют на эхинококк на любой стадии развития. Современная паразитология предпочитает альбендазол. Препарат имеет значительно меньшее количество побочных эффектов по сравнению с ранее использованным мебендазолом.
Альбендазол эффективен для моноинвазий и полиинвазий. Действие осуществляется путем подавления полимеризации бета-тубулина и разрушения цитоплазматических канальцев кишечных клеток гельминтов. Препарат блокирует синтез АТФ и использование глюкозы, что приводит к гибели паразита. К негативным аспектам относится развитие эффекта у некоторых пациентов только после второго цикла лечения. Поскольку препарат преимущественно метаболизируется в печени, нет необходимости титровать дозу при хронической почечной недостаточности.
Ранее проводились преимущественно инвазивные вмешательства: открытая перицистэктомия, цистэктомия, резекция кисты. На сегодняшний день вышеуказанные методы зарезервированы для лечения паразитарных опухолей с экзогенной пролиферацией, массивной кальцификации фиброзной капсулы. Некоторые исследования показали, что результаты хирургического вмешательства сопоставимы независимо от степени их инвазивности при условии, что до- и послеоперационная антигельминтная терапия проводится при соответствующем лечении. Используются следующие виды хирургической помощи:
• Цистэктомия, перицистэктомия, резекция. Поверхностные эхинококковые опухоли (без вовлечения почечной паренхимы) устраняются цистэктомией или перицистэктомией. Если в почве выросла почечная паренхима, проводится частичная резекция органа. Вмешательства проводятся открытым или лапароскопическим способом. Для устранения крупных дефектов проводится оментопластика. Простая эхинококэктомия, которая не означает удаление фиброзной капсулы, сводит к минимуму повреждение тканей.
Полная дегенерация почечной ткани и потеря функциональных возможностей органа является показанием к нефрэктомии. При правильном оборудовании вмешательство может выполняться лапароскопически, что облегчает перенос пациентов. Согласно статистическим данным, потребность в органных методах была отмечена у 25% пациентов. До изобретения противопаразитарных препаратов удаление почек проводилось чаще, теперь даже при подтвержденных остаточных кистах они пытаются сохранить орган.
• Чрескожное вмешательство. Лечение чрескожной кисты (PAIR - пункция, аспирация, инъекция обезболивающего, повторная аспирация) относится к деликатной хирургии. Благодаря ультразвуковому мониторингу PAIR может стать альтернативой инвазивным методам для удаления гидатидных кист, которые не связаны с системой сбора мочи. Недостатками являются риск распространения детского мочевого пузыря, вероятность возникновения анафилаксии.
Альбендазол эффективен для моноинвазий и полиинвазий. Действие осуществляется путем подавления полимеризации бета-тубулина и разрушения цитоплазматических канальцев кишечных клеток гельминтов. Препарат блокирует синтез АТФ и использование глюкозы, что приводит к гибели паразита. К негативным аспектам относится развитие эффекта у некоторых пациентов только после второго цикла лечения. Поскольку препарат преимущественно метаболизируется в печени, нет необходимости титровать дозу при хронической почечной недостаточности.
Ранее проводились преимущественно инвазивные вмешательства: открытая перицистэктомия, цистэктомия, резекция кисты. На сегодняшний день вышеуказанные методы зарезервированы для лечения паразитарных опухолей с экзогенной пролиферацией, массивной кальцификации фиброзной капсулы. Некоторые исследования показали, что результаты хирургического вмешательства сопоставимы независимо от степени их инвазивности при условии, что до- и послеоперационная антигельминтная терапия проводится при соответствующем лечении. Используются следующие виды хирургической помощи:
• Цистэктомия, перицистэктомия, резекция. Поверхностные эхинококковые опухоли (без вовлечения почечной паренхимы) устраняются цистэктомией или перицистэктомией. Если в почве выросла почечная паренхима, проводится частичная резекция органа. Вмешательства проводятся открытым или лапароскопическим способом. Для устранения крупных дефектов проводится оментопластика. Простая эхинококэктомия, которая не означает удаление фиброзной капсулы, сводит к минимуму повреждение тканей.
Полная дегенерация почечной ткани и потеря функциональных возможностей органа является показанием к нефрэктомии. При правильном оборудовании вмешательство может выполняться лапароскопически, что облегчает перенос пациентов. Согласно статистическим данным, потребность в органных методах была отмечена у 25% пациентов. До изобретения противопаразитарных препаратов удаление почек проводилось чаще, теперь даже при подтвержденных остаточных кистах они пытаются сохранить орган.
• Чрескожное вмешательство. Лечение чрескожной кисты (PAIR - пункция, аспирация, инъекция обезболивающего, повторная аспирация) относится к деликатной хирургии. Благодаря ультразвуковому мониторингу PAIR может стать альтернативой инвазивным методам для удаления гидатидных кист, которые не связаны с системой сбора мочи. Недостатками являются риск распространения детского мочевого пузыря, вероятность возникновения анафилаксии.
Лечение эхинококкоза почки.
Лечение патологии в основном хирургическое. Если пласт небольшой (менее 30 мм), некоторые эксперты придерживаются тактики активного наблюдения, операция проводится только при обнаружении признаков роста. С неактивными кистами, которые потеряли свою жизнеспособность, консервативное управление также приемлемо. Для снижения паразитарной нагрузки назначаются специальные препараты с антигельминтным действием. Дозировка и частота приема определяются индивидуально.Прогноз
При своевременном лечении кистозного эхинококкоза исход благоприятный, при альвеолярной форме прогноз ухудшается из-за более частой адгезии хронической почечной недостаточности. При разрыве эхинококкового мочевого пузыря и загрязнении брюшной полости безрецептурным содержимым антигельминтной терапии результат может быть неблагоприятным. Рецидивы с современными подходами к лечению, а также повторное заражение редки.
Профилактика
Профилактика включает отказ от употребления кипяченой воды и сырых ягод, собранных в эндемичных районах, адекватную гигиену. Не кормите домашних животных неконтролируемым убойным мясом или после смерти. Пищу, посуду следует держать закрытой, чтобы предотвратить попадание личинок гельминтов при ветре. Овцеводческие собаки должны получать профилактическую антигельминтную терапию. Население знает об инфекционности эхинококкоза, последствиях и мерах по предотвращению зооантропных инвазий.
Список литературы
1. Урология/ Лопаткин Н.А. 2002.
2. Особенности диагностики и лечения эхинококкоза почек/ Хужамбердиев У.Э., Нъематов А.А., Тургунов Д.Х., Хамдамов Ш.У., Джураев М.Г., Хамраев О.А. Молодой ученый - 2017 - № 49.
3. Эхинококкоз: современный взгляд на состояние проблемы/ Ветшев П.С., Мусаев Г.Х - 2006.
2. Особенности диагностики и лечения эхинококкоза почек/ Хужамбердиев У.Э., Нъематов А.А., Тургунов Д.Х., Хамдамов Ш.У., Джураев М.Г., Хамраев О.А. Молодой ученый - 2017 - № 49.
3. Эхинококкоз: современный взгляд на состояние проблемы/ Ветшев П.С., Мусаев Г.Х - 2006.