Другие названия и синонимы
Migrating thrombophlebitis.МКБ-10 коды
Описание
Мигрень тромбофлебит. Это воспалительное изменение венозной стенки поверхности или глубокого канала с рецидивирующим течением. Патология характеризуется появлением одного или нескольких тромботических очагов в виде узелков или плотных нитей вдоль вены с признаками воспаления (гиперемия, отек, боль), которые бесследно исчезают, мигрируя в другие области. Повреждение вены диагностируется на основании клинических испытаний, лабораторных и инструментальных методов (УЗИ, МРТ и рентгенологическая венография). Лечение включает антикоагулянтную терапию, эластическую компрессию, мануальные техники и некоторые аспекты хирургической коррекции.
Дополнительные факты
Рецидивирующий тромбофлебит является частым спутником онкологических и аутоиммунных заболеваний. Они обнаружены у 42% людей с аденокарциномой поджелудочной железы, у 12% женщин с раком молочной железы. Известно, что наличие злокачественного процесса повышает риск возникновения тромботических состояний в 6,5 раз. Миграционный флебит встречается в 38-65,4% случаев облитерирующего тромбоангиита, у 24% людей с синдромом Бехчета. Патология может быть зарегистрирована в любом возрасте, включая детей. Гендерные характеристики определяются первичным процессом: если с системным васкулитом или идиопатическим тромбофлебитом, венозное повреждение обычно происходит у мужчин, поэтому болезнь Мондора типична для женщин.
Причины
Рецидивирующий тромбофлебит имеет полиэтиологический характер. Заболевание обычно носит вторичный характер и развивается на фоне других патологических состояний, которые вызывают постоянную гиперкоагуляцию с повреждением эндотелия. В практической флебологии признается роль следующих этифакторов:
• Злокачественные новообразования. Около половины случаев мигрирующего тромбофлебита связаны с онкологическими процессами и считаются паранеоплазией (синдром Труссо). Патология часто связана с аденокарциномой хвоста и тела поджелудочной железы, но также возникает при раке молочной железы, желудка, легких и других органов.
• Системные заболевания. Тромботические расстройства часто опосредуются аутоиммунными заболеваниями - системным васкулитом (синдром Бехчета), облитерирующим тромбоангиитом (болезнь Бургера), красной волчанкой. Рецидивирующий флебит возникает при воспалительных заболеваниях кишечника (язвенный колит, болезнь Крона).
• Травмы и операции. Мигрень-гастроэнтерит часто возникает после механического повреждения стенки грудной клетки (включая постоянные производственные травмы). Важными факторами болезни Мондора являются операции на груди - биопсия, резекция и пластическая маммопластика.
Миграция тромбоза была связана с врожденными дефектами коагуляции (дефицит белков с и S, дефицит фактора Хагемана). Риск патологии возрастает с присутствием антифосфолипидных и антикардиолипиновых антител, что связано с повышенной прокоагулянтной способностью сыворотки.
• Принимая лекарство. Связь между патологией и химиотерапией и гормональной терапией при злокачественных опухолях, использованием антиангиогенных препаратов и ко-тримоксазола была доказана. Негативные эффекты лекарств опосредованы сосудистой токсичностью и инициированием тромбоза.
Некоторые исследователи отмечают, среди прочего, последствия инфекционных заболеваний (сифилис, туберкулез) и диафрагмальных грыж. Факторы риска включают длительный постельный режим, курение и глубокий анамнез тромбоза. В некоторых случаях невозможно определить тип рецидивирующего флебита, который указывает на самостоятельную нозологическую единицу (идиопатическую форму), возникновение которой связано с аллергическими реакциями.
• Злокачественные новообразования. Около половины случаев мигрирующего тромбофлебита связаны с онкологическими процессами и считаются паранеоплазией (синдром Труссо). Патология часто связана с аденокарциномой хвоста и тела поджелудочной железы, но также возникает при раке молочной железы, желудка, легких и других органов.
• Системные заболевания. Тромботические расстройства часто опосредуются аутоиммунными заболеваниями - системным васкулитом (синдром Бехчета), облитерирующим тромбоангиитом (болезнь Бургера), красной волчанкой. Рецидивирующий флебит возникает при воспалительных заболеваниях кишечника (язвенный колит, болезнь Крона).
• Травмы и операции. Мигрень-гастроэнтерит часто возникает после механического повреждения стенки грудной клетки (включая постоянные производственные травмы). Важными факторами болезни Мондора являются операции на груди - биопсия, резекция и пластическая маммопластика.
Миграция тромбоза была связана с врожденными дефектами коагуляции (дефицит белков с и S, дефицит фактора Хагемана). Риск патологии возрастает с присутствием антифосфолипидных и антикардиолипиновых антител, что связано с повышенной прокоагулянтной способностью сыворотки.
• Принимая лекарство. Связь между патологией и химиотерапией и гормональной терапией при злокачественных опухолях, использованием антиангиогенных препаратов и ко-тримоксазола была доказана. Негативные эффекты лекарств опосредованы сосудистой токсичностью и инициированием тромбоза.
Некоторые исследователи отмечают, среди прочего, последствия инфекционных заболеваний (сифилис, туберкулез) и диафрагмальных грыж. Факторы риска включают длительный постельный режим, курение и глубокий анамнез тромбоза. В некоторых случаях невозможно определить тип рецидивирующего флебита, который указывает на самостоятельную нозологическую единицу (идиопатическую форму), возникновение которой связано с аллергическими реакциями.
Патогенез
Синдром Труссо развивается по механизмам триады Вирхова - с участием гиперкоагуляции, стазиса, повреждения эндотелия. Деструктивное влияние на венозную стенку оказывают цитокины (фактор некроза опухоли, интерлейкин-1b), прямая инвазия, цитотоксические препараты, лучевая терапия. Злокачественные клетки обладают прокоагулянтными свойствами: они увеличивают выработку тромбогенных веществ (тканевой фактор, цистеиновые протеазы, ингибиторы фибринолиза), подавляют антикоагулянтную способность клеток крови (макрофаги, тромбоциты, моноциты) и эндотелиоцитов.
Высокий тромботический потенциал характерен для рака легких, поджелудочной железы и яичников. Злокачественные новообразования характеризуются постоянным образованием фибрина, который является защитным барьером против иммунных факторов, и трофическим материалом, который поддерживает прогрессирование опухоли. Многие опухоли характеризуются застоем крови из-за внешнего сдавливания, проникновения в стенку сосуда с его деформацией и другими факторами (длительная иммобилизация, сопутствующие заболевания).
Патогенез мигрирующего тромбофлебита при болезни Бюргера остается неизвестным. Предполагается, что роль гиперкоагуляции менее значима, чем паранеоплазия. Флебопатология у пациентов с синдромом Бехчета обусловлена иммунопатологическим воспалением с эндотелиальной дисфункцией. Развитие болезни Мондора часто объясняется давлением на поверхностные сосуды, за которым следует стаз или прямое механическое повреждение. В других случаях речь идет о повторных движениях с сокращением и расслаблением грудных мышц, что приводит к растяжению и расширению грудных вен.
Патоморфологические изменения венозной стенки при рецидивирующем тромбофлебите поверхностного русла в основном характеризуются полиморфно-ядерными воспалительными инфильтратами. Лимфоциты и гистиоциты постепенно добавляются в гранулоциты, иногда обнаруживаются гигантские клетки. Сгусток крови, который первоначально блокирует просвет сосуда, впоследствии подвергается реканализации и фиброзу при сохранении гемодинамики.
Высокий тромботический потенциал характерен для рака легких, поджелудочной железы и яичников. Злокачественные новообразования характеризуются постоянным образованием фибрина, который является защитным барьером против иммунных факторов, и трофическим материалом, который поддерживает прогрессирование опухоли. Многие опухоли характеризуются застоем крови из-за внешнего сдавливания, проникновения в стенку сосуда с его деформацией и другими факторами (длительная иммобилизация, сопутствующие заболевания).
Патогенез мигрирующего тромбофлебита при болезни Бюргера остается неизвестным. Предполагается, что роль гиперкоагуляции менее значима, чем паранеоплазия. Флебопатология у пациентов с синдромом Бехчета обусловлена иммунопатологическим воспалением с эндотелиальной дисфункцией. Развитие болезни Мондора часто объясняется давлением на поверхностные сосуды, за которым следует стаз или прямое механическое повреждение. В других случаях речь идет о повторных движениях с сокращением и расслаблением грудных мышц, что приводит к растяжению и расширению грудных вен.
Патоморфологические изменения венозной стенки при рецидивирующем тромбофлебите поверхностного русла в основном характеризуются полиморфно-ядерными воспалительными инфильтратами. Лимфоциты и гистиоциты постепенно добавляются в гранулоциты, иногда обнаруживаются гигантские клетки. Сгусток крови, который первоначально блокирует просвет сосуда, впоследствии подвергается реканализации и фиброзу при сохранении гемодинамики.
Классификация
Отдельной классификации мигрирующего тромбофлебита не было разработано. Поражение венозной сети может быть систематизировано с учетом локализации патологического процесса, выделяя несколько форм:
Это более типично для мигрирующего флебита. Обычно поражаются сосуды нижних конечностей или туловища (торакоабдоминальный, эпигастральный, боковой грудной).
Среди глубоких флебитов часто встречаются поражения илео-бедренного сегмента. Реже наблюдается флеботромбоз бедренной области ног.
Признаки тромботического процесса, связанного с опухолями, могут быть обнаружены в печеночной, селезеночной и яичниковой венах. Атипичные формы также включают подключичную, яремную и церебральную локализацию.
Венозные изменения могут быть единичными или множественными по природе, происходя более чем в одном сегменте одновременно. Согласно клинической классификации заболевание проходит острую стадию и следует хроническому течению с чередующимися фазами рецидивов и ремиссий.
Это более типично для мигрирующего флебита. Обычно поражаются сосуды нижних конечностей или туловища (торакоабдоминальный, эпигастральный, боковой грудной).
Среди глубоких флебитов часто встречаются поражения илео-бедренного сегмента. Реже наблюдается флеботромбоз бедренной области ног.
Признаки тромботического процесса, связанного с опухолями, могут быть обнаружены в печеночной, селезеночной и яичниковой венах. Атипичные формы также включают подключичную, яремную и церебральную локализацию.
Венозные изменения могут быть единичными или множественными по природе, происходя более чем в одном сегменте одновременно. Согласно клинической классификации заболевание проходит острую стадию и следует хроническому течению с чередующимися фазами рецидивов и ремиссий.
Клиническая картина
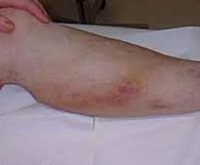
Начало заболевания внезапное, с появлением безболезненных узелков различных размеров, обычно расположенных вдоль поверхностных вен бедра и ноги. В то же время или чуть позже воспалительные изменения сходятся: кожа на пораженных участках становится красной, опухает, утолщается, становится чувствительной к пальпации. В острой стадии возникает боль, которая распространяется на всю конечность и мешает ходьбе. Общее самочувствие обычно не нарушается, иногда наблюдается постоянная лихорадка. Множественный процесс характеризуется повышенной утомляемостью и слабостью.
Симптомы поверхностного тромбофлебита сохраняются от нескольких дней до 3-4 недель, не сопровождаются нарушением гемодинамики и проходят бесследно. В будущем заболевание приобретает повторяющийся характер: каждый раз тромботический процесс охватывает все новые области, мигрируя из одного места в другое. Иногда сразу же обнаруживаются несколько вспышек в разных местах, даже на верхних конечностях. Зачастую в общей анатомической зоне в некоторых областях ощущается только уплотненная вена, а в других картина дополняется выраженным воспалением.
Миграция флебита в структуру болезни Бехчета проявляется маленькими красными узелками на медиальной поверхности голени вдоль большой поверхностной вены. Новые элементы появляются как заживающие старые, что сопровождается гиперпигментацией. При облитерирующем тромбоангиите признаки венозного повреждения связаны с артериальной ишемией: бледность, снижение температуры кожи, парестезия и чередование хромоты. У некоторых пациентов характерно развитие плотного безболезненного шнура, тогда как другие обращают внимание на участки отечной мигрирующей эритемы.
Болезнь Мондора дебютирует с внезапным появлением мягкого, иногда болезненного, подкожного шнура, который простирается от груди к подмышечной впадине или к животу. Кожа над тромбированным сосудом гиперемирована, инфильтрирована, наблюдаются местные боли и жжение. Когда воспаление исчезает, организуется и реканализируется тромб, подкожный шнур становится плотным и волокнистым, он хорошо очерчивается при подъеме руки с секвестрацией железы. Натяжение кожи сопровождается образованием сияющих морщин, оно втягивается. Симптомы сохраняются в течение нескольких недель.
Ассоциированные симптомы: Хромота.
Симптомы поверхностного тромбофлебита сохраняются от нескольких дней до 3-4 недель, не сопровождаются нарушением гемодинамики и проходят бесследно. В будущем заболевание приобретает повторяющийся характер: каждый раз тромботический процесс охватывает все новые области, мигрируя из одного места в другое. Иногда сразу же обнаруживаются несколько вспышек в разных местах, даже на верхних конечностях. Зачастую в общей анатомической зоне в некоторых областях ощущается только уплотненная вена, а в других картина дополняется выраженным воспалением.
Миграция флебита в структуру болезни Бехчета проявляется маленькими красными узелками на медиальной поверхности голени вдоль большой поверхностной вены. Новые элементы появляются как заживающие старые, что сопровождается гиперпигментацией. При облитерирующем тромбоангиите признаки венозного повреждения связаны с артериальной ишемией: бледность, снижение температуры кожи, парестезия и чередование хромоты. У некоторых пациентов характерно развитие плотного безболезненного шнура, тогда как другие обращают внимание на участки отечной мигрирующей эритемы.
Болезнь Мондора дебютирует с внезапным появлением мягкого, иногда болезненного, подкожного шнура, который простирается от груди к подмышечной впадине или к животу. Кожа над тромбированным сосудом гиперемирована, инфильтрирована, наблюдаются местные боли и жжение. Когда воспаление исчезает, организуется и реканализируется тромб, подкожный шнур становится плотным и волокнистым, он хорошо очерчивается при подъеме руки с секвестрацией железы. Натяжение кожи сопровождается образованием сияющих морщин, оно втягивается. Симптомы сохраняются в течение нескольких недель.
Ассоциированные симптомы: Хромота.
Возможные осложнения
Нарушения венозного кровотока при поверхностном мигрирующем тромбофлебите отсутствуют, что связано с обратным развитием и реканализацией стеноза. Но синдром Труссо с повреждением глубокого сегмента связан с высоким риском легочной эмболизации, который характерен для 4-20% пациентов с раком. Другие осложнения паранеопластического процесса включают хронический ДВС-синдром, неинфекционный тромботический эндокардит (7,7-13% при раке легкого), артериальный тромбоз (2-5% случаев).
Диагностика
Диагностическая программа состоит из двух направлений: определение самого тромботического процесса и определение его первопричины. В дополнение к физическому осмотру, ряд лабораторных методов визуализации помогают определить тип повреждения венозной системы с рецидивирующими симптомами:
Подробный клинический анализ крови, коагулограмма, требуется от лабораторных исследований. При подозрении на тромбоз глубоких вен исследуются продукты распада фибрина (D-Dimer, RFMC). Для выявления тромбофилии определяются определенные факторы свертывания (белки с, S, антитромбин III) и специфические антитела (антифосфолипид, антикардиолипин, антиядерный).
• Ультразвуковое исследование вен. Согласно результатам ультразвукового исследования, тромбированные участки видны как трубчато-устойчивые структуры с уплотненной стенкой, безэхогенным содержимым или содержимым с низким эхо-сигналом, уменьшением сигнала потока или его восстановлением после реканализации стеноза. Методика определяет местоположение сгустков, степень поражения и состояние окружающей ткани.
Сложность ультразвукового исследования глубоких областей над паховой складкой или у людей с ожирением определяет диагностическую ценность МР флебографии. Он способен анализировать низкоскоростной кровоток без необходимости контрастного и радиационного воздействия. Он определяет тазовые вены и коллатерально, помогает оценить риск тромбоза при эмболии.
• Рентгеноконтрастная флебография. Позволяет с высокой точностью оценить проходимость глубокого венозного канала по наличию дефектов наполнения, признаку «ампутации» ветвей. Он предоставляет информацию о локализации стеноза, состоянии клапанного аппарата и коллатералей. Но традиционная флебография имеет ряд недостатков - инвазивность, облучение пациента, риск катетер-ассоциированного тромбоза.
Необходимо дифференцировать патологию от узловатой эритемы, лимфангита, васкулита. Также необходимо исключить целлюлит, воспаление подкожной клетчатки. Гистологический анализ материала для биопсии тромбофлебита показывает окклюзионные сгустки, воспалительные инфильтраты в стенке. Чтобы отличить маленькие вены от лимфатических сосудов, мембранные белки (CD31, D240) могут быть окрашены иммуногистохимически.
Во многих случаях рецидивирующий тромбофлебит указывает на бессимптомное течение злокачественной опухоли, которое требует постоянного присутствия флебологов. Вместе с подробным анамнезом и физическим осмотром, компьютерной томографией грудной клетки, брюшной полости, таза, желудка, кишечника и маммографии эндоскопы могут эффективно диагностировать первичную опухоль.
Подробный клинический анализ крови, коагулограмма, требуется от лабораторных исследований. При подозрении на тромбоз глубоких вен исследуются продукты распада фибрина (D-Dimer, RFMC). Для выявления тромбофилии определяются определенные факторы свертывания (белки с, S, антитромбин III) и специфические антитела (антифосфолипид, антикардиолипин, антиядерный).
• Ультразвуковое исследование вен. Согласно результатам ультразвукового исследования, тромбированные участки видны как трубчато-устойчивые структуры с уплотненной стенкой, безэхогенным содержимым или содержимым с низким эхо-сигналом, уменьшением сигнала потока или его восстановлением после реканализации стеноза. Методика определяет местоположение сгустков, степень поражения и состояние окружающей ткани.
Сложность ультразвукового исследования глубоких областей над паховой складкой или у людей с ожирением определяет диагностическую ценность МР флебографии. Он способен анализировать низкоскоростной кровоток без необходимости контрастного и радиационного воздействия. Он определяет тазовые вены и коллатерально, помогает оценить риск тромбоза при эмболии.
• Рентгеноконтрастная флебография. Позволяет с высокой точностью оценить проходимость глубокого венозного канала по наличию дефектов наполнения, признаку «ампутации» ветвей. Он предоставляет информацию о локализации стеноза, состоянии клапанного аппарата и коллатералей. Но традиционная флебография имеет ряд недостатков - инвазивность, облучение пациента, риск катетер-ассоциированного тромбоза.
Необходимо дифференцировать патологию от узловатой эритемы, лимфангита, васкулита. Также необходимо исключить целлюлит, воспаление подкожной клетчатки. Гистологический анализ материала для биопсии тромбофлебита показывает окклюзионные сгустки, воспалительные инфильтраты в стенке. Чтобы отличить маленькие вены от лимфатических сосудов, мембранные белки (CD31, D240) могут быть окрашены иммуногистохимически.
Во многих случаях рецидивирующий тромбофлебит указывает на бессимптомное течение злокачественной опухоли, которое требует постоянного присутствия флебологов. Вместе с подробным анамнезом и физическим осмотром, компьютерной томографией грудной клетки, брюшной полости, таза, желудка, кишечника и маммографии эндоскопы могут эффективно диагностировать первичную опухоль.
Лечение
Лечение флебита, включенного в паранеопластический синдром, направлено на снижение риска осложнений и улучшение качества жизни пациентов. В случае венозных изменений, рекомендуется, чтобы пораженная конечность отдыхала и поднималась, избегая длительного постельного режима. Важными областями консервативной коррекции являются:
Основой для лечения тромбоза вен является антикоагулянтная терапия, основанная на патогенетике. Предпочтительными являются низкомолекулярные гепарины - как на начальной, так и на длительной стадии. При отсутствии онкологии варфарин и фондапаринукс могут быть альтернативой, хотя они менее эффективны. НПВП, полуалкогольные компрессы используются для симптоматической коррекции.
• Компрессионная терапия. Эластичные повязки и медицинские сетки показаны при поражении поверхностных сосудов. Они позволяют ускорить кровоток, предотвращая увеличение размеров сгустков. Однако при глубоком мигрирующем тромбозе этот метод признан неэффективным, так как он не предотвращает развитие осложнений.
• Мануальная терапия. Мануальная терапия, включая миофасциальное освобождение, мобилизацию мягких тканей, лимфодренажный массаж, рекомендуется в качестве безопасной и эффективной коррекции синдрома подмышечной сети (тип болезни Мондора). Методы физического воздействия дополняются лечебными упражнениями с упражнениями, предназначенными для растяжения тканей, улучшения диапазона движений конечности.
• Противоопухолевое лечение. Наиболее важным аспектом лечения синдрома Труссо является специфическая противоопухолевая терапия, проводимая с применением химиотерапии, гормонов, иммунологических агентов и мишеней. Лучевая терапия злокачественных опухолей является еще одним способом устранения причины паранеопластического мигрирующего тромбофлебита.
В тяжелых случаях рассматривается флебэктомия или тромбэктомия. Но при постоянных факторах риска хирургическая тактика не дает ожидаемого эффекта, поскольку она переносит патологический процесс, поражая новые сосуды. В случаях рецидивирующего тромбоза глубоких вен нижних конечностей для предотвращения тромбоэмболии легочной артерии может быть рекомендован кава-фильтр. Диагностированная опухоль, в зависимости от стадии развития, подлежит радикальному удалению или паллиативной коррекции.
Перспективным направлением фармакотерапии мигрирующего тромбофлебита паранеопластического происхождения, который является альтернативой традиционным лекарственным препаратам, могут быть новые пероральные антикоагулянты: селективные ингибиторы фактора Ха (ривароксабан, апиксабан), прямые ингибиторы тромбина (дабигатран). Согласно клиническим исследованиям, ривароксабан обладает такой же эффективностью, что и низкомолекулярные гепарины, обеспечивая меньший риск массивного кровотечения и лучшее соблюдение режима лечения.
Основой для лечения тромбоза вен является антикоагулянтная терапия, основанная на патогенетике. Предпочтительными являются низкомолекулярные гепарины - как на начальной, так и на длительной стадии. При отсутствии онкологии варфарин и фондапаринукс могут быть альтернативой, хотя они менее эффективны. НПВП, полуалкогольные компрессы используются для симптоматической коррекции.
• Компрессионная терапия. Эластичные повязки и медицинские сетки показаны при поражении поверхностных сосудов. Они позволяют ускорить кровоток, предотвращая увеличение размеров сгустков. Однако при глубоком мигрирующем тромбозе этот метод признан неэффективным, так как он не предотвращает развитие осложнений.
• Мануальная терапия. Мануальная терапия, включая миофасциальное освобождение, мобилизацию мягких тканей, лимфодренажный массаж, рекомендуется в качестве безопасной и эффективной коррекции синдрома подмышечной сети (тип болезни Мондора). Методы физического воздействия дополняются лечебными упражнениями с упражнениями, предназначенными для растяжения тканей, улучшения диапазона движений конечности.
• Противоопухолевое лечение. Наиболее важным аспектом лечения синдрома Труссо является специфическая противоопухолевая терапия, проводимая с применением химиотерапии, гормонов, иммунологических агентов и мишеней. Лучевая терапия злокачественных опухолей является еще одним способом устранения причины паранеопластического мигрирующего тромбофлебита.
В тяжелых случаях рассматривается флебэктомия или тромбэктомия. Но при постоянных факторах риска хирургическая тактика не дает ожидаемого эффекта, поскольку она переносит патологический процесс, поражая новые сосуды. В случаях рецидивирующего тромбоза глубоких вен нижних конечностей для предотвращения тромбоэмболии легочной артерии может быть рекомендован кава-фильтр. Диагностированная опухоль, в зависимости от стадии развития, подлежит радикальному удалению или паллиативной коррекции.
Перспективным направлением фармакотерапии мигрирующего тромбофлебита паранеопластического происхождения, который является альтернативой традиционным лекарственным препаратам, могут быть новые пероральные антикоагулянты: селективные ингибиторы фактора Ха (ривароксабан, апиксабан), прямые ингибиторы тромбина (дабигатран). Согласно клиническим исследованиям, ривароксабан обладает такой же эффективностью, что и низкомолекулярные гепарины, обеспечивая меньший риск массивного кровотечения и лучшее соблюдение режима лечения.
Список литературы
1. Синдром Труссо. Современный взгляд на проблему/ Воробьев А.В., Макацария А.Д., Чабров А.М., Савченко А.А. Журнал акушерства и женских болезней. 2015 - 64(4).
2. Тромбофлебит (тромбоз поверхностных вен): современные стандарты диагностики и лечения/ Богачев В.Ю., Болдин Б.В., Дженина О.В. Амбулаторная хирургия. 2016. N 3-4.
3. Superficial migratory thrombophlebitis: a clinical and histologic review of 8 cases/ Laguna с, Alegre V, Pérez A. Actas Dermosifiliogr. 2008 - Jun; 99(5).
4. Thrombophlebitis migrans as a footprint of вuerger s disease: a prospective-descriptive study in north-east of Iran/ Fazeli в, Modaghegh H, Ravrai H, Kazemzadeh// сlin Rheumatol. 2008 - Jan; 27(1).
2. Тромбофлебит (тромбоз поверхностных вен): современные стандарты диагностики и лечения/ Богачев В.Ю., Болдин Б.В., Дженина О.В. Амбулаторная хирургия. 2016. N 3-4.
3. Superficial migratory thrombophlebitis: a clinical and histologic review of 8 cases/ Laguna с, Alegre V, Pérez A. Actas Dermosifiliogr. 2008 - Jun; 99(5).
4. Thrombophlebitis migrans as a footprint of вuerger s disease: a prospective-descriptive study in north-east of Iran/ Fazeli в, Modaghegh H, Ravrai H, Kazemzadeh// сlin Rheumatol. 2008 - Jan; 27(1).
Похожие заболевания
Связанные клинические рекомендации
Основные медуслуги (по которым подбираются клиники)
Анализы
- Фибриноген крови
- РФМК
- Антитромбин III
- D-димер
Нехирургическое лечение
- Манипуляции при заболеваниях вен
Клиники с лучшими ценами (по 9 выбранным медуслугам)
|
| Клиника Семейная на Брянской - Москва (м. Киевская) | +7(499..показать+7(499) 116-82-39 +7(499) 519-35-30 +7(495) 662-58-85 +7(499) 240-08-10 |
рейтинг: 4.4
|
37800₽ | |
| Клиника Семейная на Первомайской - Москва (м. Измайловская) | +7(499..показать+7(499) 116-82-39 +7(499) 519-35-30 +7(495) 662-58-85 |
рейтинг: 4.5
|
41200₽ | |
| Клиника Семейная на Фестивальной - Москва (м. Речной Вокзал) | +7(499..показать+7(499) 116-82-39 +7(499) 519-35-30 +7(495) 662-58-85 |
рейтинг: 4.4
|
41300₽ | |
| Клиника Семейная на Новой Риге - Московская область | +7(499..показать+7(499) 116-82-39 +7(499) 519-35-30 +7(495) 662-58-85 |
рейтинг: 4.6
|
41700₽ | |
| Клиника Семейная в Подольске - Подольск | +7(499..показать+7(499) 116-82-39 +7(499) 519-35-30 +7(495) 662-58-85 |
рейтинг: 4.6
|
41700₽ | |
| Клиника Семейная на Университетском проспекте - Москва (м. Университет) | +7(499..показать+7(499) 116-82-39 +7(499) 519-35-30 +7(495) 662-58-85 |
рейтинг: 4.5
|
42200₽ | |
| Клиника Семейная на Героев Панфиловцев - Москва (м. Сходненская) | +7(499..показать+7(499) 116-82-39 +7(499) 519-35-30 +7(495) 662-58-85 |
рейтинг: 4.6
|
42200₽ | |
| Клиника Семейная на Сергия Радонежского - Москва (м. Площадь Ильича) | +7(499..показать+7(499) 116-82-39 +7(499) 519-35-30 +7(495) 662-58-85 |
рейтинг: 4.5
|
42200₽ | |
| Клиника Семейная на Каширском шоссе - Москва (м. Каширская) | +7(499..показать+7(499) 116-82-39 +7(499) 519-35-30 +7(495) 662-58-85 |
рейтинг: 4.6
|
42200₽ | |
| К+31 Петровские ворота - Москва (м. Трубная) | +7(495..показать+7(499) 116-82-39 +7(495) 106-13-44 |
рейтинг: 4.6
|
49500₽ | |