Другие названия и синонимы
Tumors of the spleen.МКБ-10 коды
Описание
Очаговые новообразования морфологически измененной опухолевой ткани в паренхиме селезенки. Они часто протекают бессимптомно. Они могут проявляться как тяжесть, разрыв, боль в левом подреберье, дискомфорт в животе, асимметричное увеличение живота, длительное субфебрильное состояние. Диагноз: УЗИ, УЗИ селезенки, КТ, МРТ брюшной полости, целиакия, гистологический анализ пунктата. Для лечения опухолей проводится резекция органов и спленэктомия; Химиотерапия проводится при злокачественных новообразованиях в послеоперационном периоде.
Дополнительные факты
Первичные опухолевые образования селезенки являются одним из самых редких видов онкопатологии, что, вероятно, связано с хорошим развитием ретикулоэндотелия и сильной фагоцитарной активностью паренхимы звена. Распространенность этих опухолей в популяции не превышает 0,003%, поэтому очаговые изменения в тканях селезенки классифицируются в медицинской казуистике. В структуре заболеваний селезенки новообразование составляет 0,5-2%. Масса новообразований варьируется от 20 г до 5 кг. Первичное опухолевое поражение органа более чувствительно к женщине. Неоплазия селезенки в большинстве случаев выявляется в молодом и среднем возрасте. Вторичные процессы встречаются чаще, чем первичные, специфические изменения в органической паренхиме определяются у 90% пациентов с лимфомой Ходжкина, до 10% злокачественных крупных образований могут метастазировать в селезенку.
Причины
Очаговые новообразования, обнаруженные в паренхиме селезенки, наиболее вероятно, имеют полиэтиологическое происхождение. Причины первичной опухолевой трансформации тканей селезенки окончательно не установлены. При вторичных злокачественных новообразованиях процесс провоцируется системным повреждением лимфоидной ткани или метастатическим распространением клеток. Убедительных доказательств наследственного характера заболевания не выявлено. По мнению специалистов в области онкологии и гастроэнтерологии, возможными этиофакторами первичных и вторичных новообразований селезенки являются:
• Воздействие вредных факторов. Патологическое распространение тканей линии может быть усилено ионизирующим излучением, инфекционными агентами, главным образом вирусами (включая возбудителей внутриутробных инфекций - краснуха, цитомегалия, герпес), полициклическими ароматическими углеводородами, никотином. У некоторых пациентов заболевание связано с ишемией и прямым повреждением паренхимы во время травмы, инфарктом селезенки.
• Наличие парентеральных опухолей. Вторичное поражение опухоли коллатеральной пульпы характерно для злокачественных лимфопролиферативных процессов - лимфогранулематоза, лимфом, саркомы сетчатки, лимфолейкоза. В редких случаях повреждение селезенки является единственным симптомом этих онкологических заболеваний. Метастазы редки, в основном, в случае меланом, рака легких, рака яичников и хорионического эпителия.
• Воздействие вредных факторов. Патологическое распространение тканей линии может быть усилено ионизирующим излучением, инфекционными агентами, главным образом вирусами (включая возбудителей внутриутробных инфекций - краснуха, цитомегалия, герпес), полициклическими ароматическими углеводородами, никотином. У некоторых пациентов заболевание связано с ишемией и прямым повреждением паренхимы во время травмы, инфарктом селезенки.
• Наличие парентеральных опухолей. Вторичное поражение опухоли коллатеральной пульпы характерно для злокачественных лимфопролиферативных процессов - лимфогранулематоза, лимфом, саркомы сетчатки, лимфолейкоза. В редких случаях повреждение селезенки является единственным симптомом этих онкологических заболеваний. Метастазы редки, в основном, в случае меланом, рака легких, рака яичников и хорионического эпителия.
Патогенез
Основой механизма развития первичных и лимфопролиферативных опухолей селезенки является трансформация и онкогенез опухолевых клеток. Под влиянием мутагенных факторов клеточная ДНК повреждается, ткани меняют свой антигенный состав и более или менее теряют свою органоспецифическую структуру и функциональность. Из-за нарушения механизмов, которые контролируют деление, рост и запрограммированную смерть (апоптоз), клетки селезенки начинают бесконтрольно делиться и формировать узлы в патологической ткани. Опухоль, которая увеличивается в объеме, сжимает и прорастает окружающую паренхиму, капсулу, сосудисто-нервную артерию и соседние органы в злокачественном процессе. При метастатическом механизме образования новообразований лиены аномальные клетки основного новообразования участвуют в формировании структуры патологических очагов.
Классификация
Систематизация новообразования селезенки учитывает ее морфологическое строение, степень агрессивности и направленность. Говорят, что с развитием опухоли из тканей лилии, отсутствием системных поражений лимфоидных образований и костного мозга, первичные новообразования селезенки. Неоплазии называют вторичными, при которых повреждение селезенки вызывается системным лимфопролиферативным процессом или метастазированием нелимфоидной опухоли. В зависимости от агрессивности клеточных элементов выделяется медленный доброкачественный и быстро прогрессирующий злокачественный онкологический процесс.
Наиболее полная морфологическая классификация новообразований в области живота была предложена в 1985 году американским хирургом Леоном Моргенштерном. В дополнение к фактическим опухолям автор также включал опухолеподобные изменения (непаразитарные кисты, гамартомы) в объемную опухолевую категорию селезенки. Рассматривая ткани, из которых происходит узел, они различают:
• Сосудистые опухоли селезенки. Образуется клеточными элементами сосудов селезенки. Наиболее распространенное первичное новообразование селезенки. Они часто бывают одиночными, имеют небольшие размеры (до 20 мм). Они являются доброкачественными (гемангиома, лимфангиома, гемангиоперицитома, гемангиоэндотелиома) и злокачественными (гемангиосаркома, лимфангиосаркома, злокачественная гемангиоперицитома, гемангиендотелий) саркома).
• Лимфоидное новообразование селезенки. Происхождение из клеток лимфоидной ткани. Обычно сочетается с повреждением других лимфатических органов. Они обнаруживаются при злокачественных лимфопролиферативных процессах (лимфогранулематоз, неходжкинские лимфомы, миелома) и доброкачественных лимфоидных заболеваниях (псевдолимфома Каслмана, локализованная реактивная гиперплазия лимфоидных клеток, воспалительная псевдотумора).
• Нелимфоидные опухоли селезенки. Они формируются из других тканей селезенки - жировых, соединительных, гладких мышц, реже - из эмбриональных клеток. Представлены доброкачественной неоплазией (липома, ангиолипома, миелолипома) и злокачественными опухолями (саркома Капоши, лейомиосаркома, фибросаркома, злокачественная фиброзная гистиоцитома, злокачественная тератома).
Наиболее полная морфологическая классификация новообразований в области живота была предложена в 1985 году американским хирургом Леоном Моргенштерном. В дополнение к фактическим опухолям автор также включал опухолеподобные изменения (непаразитарные кисты, гамартомы) в объемную опухолевую категорию селезенки. Рассматривая ткани, из которых происходит узел, они различают:
• Сосудистые опухоли селезенки. Образуется клеточными элементами сосудов селезенки. Наиболее распространенное первичное новообразование селезенки. Они часто бывают одиночными, имеют небольшие размеры (до 20 мм). Они являются доброкачественными (гемангиома, лимфангиома, гемангиоперицитома, гемангиоэндотелиома) и злокачественными (гемангиосаркома, лимфангиосаркома, злокачественная гемангиоперицитома, гемангиендотелий) саркома).
• Лимфоидное новообразование селезенки. Происхождение из клеток лимфоидной ткани. Обычно сочетается с повреждением других лимфатических органов. Они обнаруживаются при злокачественных лимфопролиферативных процессах (лимфогранулематоз, неходжкинские лимфомы, миелома) и доброкачественных лимфоидных заболеваниях (псевдолимфома Каслмана, локализованная реактивная гиперплазия лимфоидных клеток, воспалительная псевдотумора).
• Нелимфоидные опухоли селезенки. Они формируются из других тканей селезенки - жировых, соединительных, гладких мышц, реже - из эмбриональных клеток. Представлены доброкачественной неоплазией (липома, ангиолипома, миелолипома) и злокачественными опухолями (саркома Капоши, лейомиосаркома, фибросаркома, злокачественная фиброзная гистиоцитома, злокачественная тератома).
Клиническая картина
В течение длительного времени заболевание скрыто с минимальной интенсивностью клинических симптомов. У больного синдром «малых признаков»: усталость, слабость, плохая работоспособность, потеря аппетита, депрессия, потеря веса. По мере прогрессирования опухоли в левом подреберье появляются чувство тяжести, сытости, асимметрии и роста живота, длительная субфебрильная температура, боль в левом животе. Иногда боль распространяется на левый плечевой пояс и плечо. При значительном увеличении размеров селезенки и вовлечении в этот процесс соседних органов наблюдаются нарушения мочеиспускания, лекарственно-устойчивая гипертензия и отек нижних конечностей.
Ассоциированные симптомы: Агрессивность. Изменение веса. Отсутствие аппетита. Тяжесть в подреберье. Увеличение объема живота.
Ассоциированные симптомы: Агрессивность. Изменение веса. Отсутствие аппетита. Тяжесть в подреберье. Увеличение объема живота.
Возможные осложнения
Наряду с ростом опухолей в организме изменяется ряд биохимических показателей. Накопление продуктов метаболизма азота может вызвать почечную недостаточность, а сочетание гипокальциемии и гипокалиемии вызывает замедление сердечного ритма вплоть до асистолии. Наиболее серьезным осложнением опухолей селезенки является распространение злокачественных клеток через лимфогенный, кроветворный путь контакта с образованием метастазов в других органах. Нередко при злокачественных опухолях наблюдаются геморрагический плеврит, асцит, кахексия. Заболевание может осложняться разрывом селезенки с сильным внутренним кровотечением, что опасно для жизни пациента и требует немедленной хирургической помощи.
Диагностика
Диагностика опухолей селезенки часто затруднена из-за скудной клинической картины заболевания и отсутствия патогномоничных симптомов. Опухоли часто обнаруживаются случайно во время рутинных тестов. План исследования пациента с подозрением на опухоль селезенки включает следующие инструментальные и лабораторные методы:
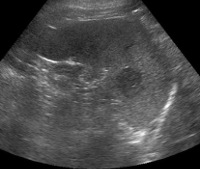
Во время ультразвука визуализируется структура паренхимы и оценивается размер и топография органа. Иногда назначают дополнительное УЗИ селезенки, по результатам которой можно оценить кровоснабжение подозрительных узлов, скорость кровотока в селезенке, артериях, венах.
• КТ брюшной полости. Рентгенограмма внутривенного введения контрастного вещества помогает отличить неизмененную паренхиму от некротических очагов, которые не накапливают контраст. Компьютерная томография очень информативна и обеспечивает выявление рака в 95% случаев.
Висцеральная катетеризация, введение контраста с помощью серии рентгеновских снимков позволяет оценить состояние артерий органов брюшной полости. При наличии опухолей рентген обнаруживает сосудистую область или новообразованные сосуды в области проекции селезенки, четкое смещение крупных артерий и вен.
• Гистологический анализ. Морфологическое исследование пункции селезенки рекомендуется для уточнения характера процесса, проведения дифференциальной диагностики между доброкачественными и злокачественными опухолями. Основными симптомами повреждения опухоли являются наличие атипичных клеток с патологическими митозами и потеря дифференцировки.
Клинический анализ крови выявляет значительное увеличение СОЭ (более 20 мм / ч), резкое снижение количества эритроцитов и гемоглобина. Иногда наблюдается увеличение процента нейтрофилов. В биохимическом анализе крови определяется уменьшение общего белка за счет альбумина, увеличение мочевины. При оценке результатов коагулограммы обнаруживается увеличение способности к свертыванию крови со склонностью к тромбозу. Если диагноз затруднен, может быть выполнена МРТ брюшной полости.
Дифференциальная диагностика опухолей селезенки проводится при абсцессе селезенки, паразитарных и непаразитарных кистах, спленомегалии, гемолитической анемии, аутоиммунных заболеваниях, гранулематозном воспалении, портальной гипертензии, раке желудка, поджелудочной железы. В дополнение к обследованию гастроэнтеролога и онкогематолога пациенту рекомендуется проконсультироваться с гематологом, онкологом, инфекционистом, иммунологом и хирургом брюшной полости.
Во время ультразвука визуализируется структура паренхимы и оценивается размер и топография органа. Иногда назначают дополнительное УЗИ селезенки, по результатам которой можно оценить кровоснабжение подозрительных узлов, скорость кровотока в селезенке, артериях, венах.
• КТ брюшной полости. Рентгенограмма внутривенного введения контрастного вещества помогает отличить неизмененную паренхиму от некротических очагов, которые не накапливают контраст. Компьютерная томография очень информативна и обеспечивает выявление рака в 95% случаев.
Висцеральная катетеризация, введение контраста с помощью серии рентгеновских снимков позволяет оценить состояние артерий органов брюшной полости. При наличии опухолей рентген обнаруживает сосудистую область или новообразованные сосуды в области проекции селезенки, четкое смещение крупных артерий и вен.
• Гистологический анализ. Морфологическое исследование пункции селезенки рекомендуется для уточнения характера процесса, проведения дифференциальной диагностики между доброкачественными и злокачественными опухолями. Основными симптомами повреждения опухоли являются наличие атипичных клеток с патологическими митозами и потеря дифференцировки.
Клинический анализ крови выявляет значительное увеличение СОЭ (более 20 мм / ч), резкое снижение количества эритроцитов и гемоглобина. Иногда наблюдается увеличение процента нейтрофилов. В биохимическом анализе крови определяется уменьшение общего белка за счет альбумина, увеличение мочевины. При оценке результатов коагулограммы обнаруживается увеличение способности к свертыванию крови со склонностью к тромбозу. Если диагноз затруднен, может быть выполнена МРТ брюшной полости.
Дифференциальная диагностика опухолей селезенки проводится при абсцессе селезенки, паразитарных и непаразитарных кистах, спленомегалии, гемолитической анемии, аутоиммунных заболеваниях, гранулематозном воспалении, портальной гипертензии, раке желудка, поджелудочной железы. В дополнение к обследованию гастроэнтеролога и онкогематолога пациенту рекомендуется проконсультироваться с гематологом, онкологом, инфекционистом, иммунологом и хирургом брюшной полости.
Лечение
При подтвержденном диагнозе неоплазии звеньев, независимо от характера опухолевого процесса, показано хирургическое вмешательство. Динамический мониторинг роста опухоли в настоящее время чрезвычайно редок, что позволяет быстро удалять злокачественные новообразования. При выборе метода хирургического лечения учитывается морфологическое строение новообразования, его размеры, его расположение, его связь с окружающими органами, тканями. Рекомендуемые типы вмешательств:
• Резекция селезенки. Операции по сохранению органов выполняются только для удаления мелких доброкачественных опухолей. Резекция, как правило, проводится нетипичным образом, без учета сегментарной структуры органа, что позволяет сохранить большее количество линкальной паренхимы. Широко используются современные хирургические инструменты - ультразвуковые ножницы, биполярные системы лигирования и.
Удаление селезенки необходимо при массивных доброкачественных опухолях, поражающих большую часть пульпы, при злокачественных процессах. Менее травматический лапароскопический метод хирургии является предпочтительным. Когда вовлечены соседние органы, вмешательство обычно выполняется с использованием лапаротомии. После операции больные раком получают химиотерапию.
Лечение опухолей, возникающих в результате лимфопролиферативных процессов или метастатических изменений в селезенке, проводится в соответствии с соответствующими медицинскими протоколами и включает назначение лучевой, целевой химиотерапии. Вопрос об удалении селезенки в каждом конкретном случае определяется индивидуально; у некоторых пациентов спленэктомия оказывает положительное влияние на основное заболевание.
• Резекция селезенки. Операции по сохранению органов выполняются только для удаления мелких доброкачественных опухолей. Резекция, как правило, проводится нетипичным образом, без учета сегментарной структуры органа, что позволяет сохранить большее количество линкальной паренхимы. Широко используются современные хирургические инструменты - ультразвуковые ножницы, биполярные системы лигирования и.
Удаление селезенки необходимо при массивных доброкачественных опухолях, поражающих большую часть пульпы, при злокачественных процессах. Менее травматический лапароскопический метод хирургии является предпочтительным. Когда вовлечены соседние органы, вмешательство обычно выполняется с использованием лапаротомии. После операции больные раком получают химиотерапию.
Лечение опухолей, возникающих в результате лимфопролиферативных процессов или метастатических изменений в селезенке, проводится в соответствии с соответствующими медицинскими протоколами и включает назначение лучевой, целевой химиотерапии. Вопрос об удалении селезенки в каждом конкретном случае определяется индивидуально; у некоторых пациентов спленэктомия оказывает положительное влияние на основное заболевание.
Список литературы
1. Абдоминальная хирургия: Практическое пособие в двух томах/ Григорян Р.А. 2006.
2. Хирургические болезни/ под редакцией Кузина М.И. 2002.
3. Клинико-диагностические аспекты первичных опухолей селезенки/ Коротких И. Ю., Комов Д. В., Долгушин Б. И., Миронова Г. Т. Вестник РОНЦ им. Н. Н. Блохина РАМН - 1995 - №3.
2. Хирургические болезни/ под редакцией Кузина М.И. 2002.
3. Клинико-диагностические аспекты первичных опухолей селезенки/ Коротких И. Ю., Комов Д. В., Долгушин Б. И., Миронова Г. Т. Вестник РОНЦ им. Н. Н. Блохина РАМН - 1995 - №3.